Gli antipiretici per i bambini sono prescritti da un pediatra. Ma ci sono situazioni di emergenza per la febbre quando il bambino ha bisogno di ricevere immediatamente la medicina. Quindi i genitori si assumono la responsabilità e usano farmaci antipiretici. Cosa è permesso dare ai neonati? Come abbassare la temperatura nei bambini più grandi? Quali farmaci sono i più sicuri?
|
Percorsi ascendenti (sensibili). |
Significato fisiologico |
|
Un fascio sottile (fascio di Gaulle), passa attraverso le colonne posteriori, gli impulsi entrano nella corteccia | |
|
Il fascio a forma di cuneo (fascio di Burdach), passa nelle colonne posteriori, gli impulsi entrano nella corteccia |
Impulsi coscienti dal sistema muscolo-scheletrico |
|
Tratto spinocerebellare posteriore (Flexiga) | |
|
Tratto spinocerebellare anteriore (Goversa) |
Conduce impulsi dai propriorecettori di muscoli, tendini, legamenti al cervelletto; l'impulso è inconscio |
|
Via spinotalamica laterale |
Trasmissione di sensazioni di dolore e temperatura |
|
Via spinotalamica anteriore |
Sensibilità tattile trasmessa, tocco, pressione |
|
Percorsi (motori) discendenti |
Significato fisiologico |
|
Corticospinale laterale (piramidale) | |
|
Corticospinale anteriore (piramidale) |
Gli impulsi vengono trasmessi ai muscoli scheletrici, movimenti volontari |
|
Percorso rubrospinale (Monakova), corre nelle colonne laterali |
Trasmette impulsi che mantengono il tono muscolo scheletrico |
|
Tratto reticolospinale, passa attraverso le colonne anteriori |
Trasmette impulsi che mantengono il tono dei muscoli scheletrici con l'aiuto di influenze eccitatorie e inibitorie sui motoneuroni, oltre a regolare lo stato della colonna vertebrale centri vegetativi |
|
Tratto vestibolospinale, passa attraverso le colonne anteriori |
Trasmette gli impulsi per mantenere la postura e l'equilibrio del corpo |
|
Percorso tettospinale, corre nelle colonne anteriori |
Trasmette impulsi che assicurano l'attuazione dei riflessi motori visivi e uditivi (riflessi della quadrigemina) |
Va notato che tutti informazioni afferenti entra nel midollo spinale attraverso le radici posteriori informazioni efferenti t la regolazione delle funzioni di vari organi e tessuti del corpo viene effettuata attraverso le radici anteriori.
Tutti gli input afferenti al midollo spinale trasportano informazioni da tre gruppi di recettori:
dai recettori cutanei (dolore, temperatura, tatto, vibrazione, pressione);
dai propriocettori (muscolo, vale a dire, fusi muscolari, tendine - recettori del Golgi, periostio e membrane articolari);
dai recettori organi interni- viscerorecettori (meccano- e chemorecettori).
Il valore dell'impulso afferente entrare nel midollo spinale è il seguente:
partecipazione all'attività di coordinamento del sistema nervoso centrale per il controllo dei muscoli scheletrici. Quando l'impulso afferente dal corpo che lavora è spento, il controllo diventa imperfetto;
partecipazione ai processi di regolazione delle funzioni degli organi interni;
mantiene il tono del sistema nervoso centrale. Quando gli impulsi afferenti vengono disattivati, si verifica una diminuzione dell'attività tonica totale del sistema nervoso centrale;
trasporta informazioni sui cambiamenti nell'ambiente.
La seconda, non meno importante funzione midollo spinaleè una funzione riflessa. Come centro riflesso, il midollo spinale svolge riflessi motori e autonomi. I motoneuroni del midollo spinale innervano tutti i muscoli del tronco e degli arti. I più importanti riflessi autonomici sono anche associati ai centri vegetativi del midollo spinale: vasomotori, alimentari, respiratori, ecc. La funzione riflessa del midollo spinale viene svolta in interazione con il cervello. Rivelando il meccanismo dell'attività riflessa del midollo spinale, va notato che i riflessi del midollo spinale sono abbastanza semplici. Nella forma, si tratta principalmente di riflessi di flessione ed estensori di natura segmentaria. La forza e la durata dei riflessi spinali aumentano con la stimolazione ripetuta, con un aumento dell'area della zona riflessogena irritata dovuta alla somma dell'eccitazione, e anche con un aumento della forza dello stimolo.
Tutti i riflessi spinali possono essere combinati in due gruppi in base alle seguenti caratteristiche.
In primo luogo, secondo i recettori, la cui irritazione provoca un riflesso, possono essere suddivisi in propriocettivi, viscerocettivi, cutanei (protettivi). I riflessi derivanti dai propriorecettori sono coinvolti nella formazione dell'atto di camminare, nella regolazione del tono muscolare. I riflessi viscerorecettivi derivano dagli interorecettori (recettori degli organi interni) e si manifestano nelle contrazioni muscolari della parte anteriore e parete addominale, Petto ed estensori dorsali.
In secondo luogo, gli scienziati dei riflessi spinali considerano opportuno unire gli organi (effettori riflessi). Qui si distinguono i riflessi degli arti, degli organi addominali e pelvici. Il più esteso di questi riflessi è la categoria dei riflessi degli arti. Inoltre, è lei la più studiata. Se, come segno unificante dei riflessi degli arti, prendiamo il carattere feedback, quindi tutti possono essere combinati in quattro gruppi: 1) flessione; 2) estensore; 3) tonico ritmico e 4) posturale.
Nel suo turno, riflessi di flessione diviso in fase e tonico. Riflessi di fase- questa è una singola flessione degli arti con una singola irritazione della pelle o dei propriocettori. Contemporaneamente all'eccitazione dei motoneuroni dei muscoli flessori, i motoneuroni dei muscoli estensori vengono inibiti. I riflessi derivanti dai recettori della pelle hanno un valore protettivo.
Tonico la flessione così come i riflessi estensori si verificano durante lo stiramento prolungato dei muscoli e il loro scopo principale è mantenere una postura appropriata. La contrazione tonica dei muscoli scheletrici è lo sfondo per l'attuazione di tutti gli atti motori eseguiti con l'ausilio delle contrazioni muscolari fisiche. La clinica esamina tre tipi di riflessi fasici di flessione: gomito e Achille (riflessi propriocettivi), nonché riflesso plantare (pelle).
riflessi estensori sono anche fasici e tonici. Derivano dai propriorecettori dei muscoli estensori e sono monosinaptici. Contemporaneamente al riflesso di flessione, si verifica un riflesso di estensione incrociata dell'altro arto. Riflessi di fase si verificano in risposta a una singola stimolazione dei recettori muscolari (ad esempio, quando si colpisce il tendine del muscolo quadricipite sotto la coppa poplitea). In questo caso si verifica un riflesso estensore del ginocchio, dovuto alla contrazione del muscolo quadricipite. I motoneuroni dei muscoli flessori sono inibiti durante il riflesso estensore. I riflessi estensori fasici sono coinvolti, come i riflessi di flessione, nella formazione dell'atto di camminare.
Tonico i riflessi estensori sono una contrazione prolungata dei muscoli estensori durante lo stiramento prolungato dei loro tendini. Il loro ruolo è mantenere la postura. In posizione eretta, la contrazione tonica dei muscoli estensori impedisce la flessione estremità più basse e garantisce il mantenimento di una postura eretta naturale. La contrazione tonica dei muscoli della schiena mantiene il busto in posizione eretta, fornendo la postura di una persona. I riflessi tonici volti ad allungare i muscoli flessori ed estensori sono anche chiamati miotatici.
Riflessi ritmici - ripetute flessioni ed estensioni degli arti. Esempi di questi riflessi sono i riflessi di graffiare o fare un passo di un gatto o di un cane. Quindi il riflesso del camminare è causato da una singola irritazione della pelle dell'arto. Si esprime nella flessione di questo arto con simultanea estensione aggiuntiva dell'arto opposto (se in un animale, allora quello posteriore). Questo è il cosiddetto riflesso estensore incrociato. Quindi l'arto piegato si distende, cade, l'arto non piegato si piega e si alza, ecc. La contrazione e il rilassamento alternati dei muscoli flessori ed estensori vengono effettuati a seguito dell'interazione dei processi di eccitazione e inibizione nei centri corrispondenti del midollo spinale sotto l'influenza degli impulsi che entrano nel cervello dai propriorecettori. Il ruolo speciale dei propriorecettori nell'attuazione del riflesso del passo è determinato dalla loro posizione. I recettori muscolari (fusi muscolari) si trovano parallelamente al muscolo scheletrico. Con le loro estremità, sono attaccati alla guaina del tessuto connettivo del fascio di fibre muscolari con l'aiuto di strisce di tessuto connettivo simili a tendini lunghe 0,5-1 mm. Pertanto, durante il rilassamento (allungamento), i muscoli si allungano e i recettori muscolari, il che porta alla loro eccitazione. L'elemento del riflesso del passo è la contrazione e il rilassamento alternati del muscolo scheletrico sotto l'influenza degli impulsi dei propriorecettori che entrano nel suo centro. Quando un muscolo (flessore o estensore) è rilassato e allungato, i fusi muscolari vengono eccitati, i loro impulsi vanno ai loro motoneuroni nel midollo spinale e li eccitano. Successivamente, i motoneuroni inviano impulsi allo stesso muscolo scheletrico, che porta alla sua contrazione. Non appena il muscolo si è contratto, l'eccitazione dei fusi muscolari si interrompe o si indebolisce notevolmente, i recettori dei tendini iniziano ad essere eccitati, impulsi dai quali arrivano anche prima al loro centro nel midollo spinale. L'eccitazione delle cellule inibitorie provoca l'inibizione dei motoneuroni dello stesso muscolo scheletrico, a seguito della quale si rilassa. Tuttavia, il suo rilassamento (allungamento) porta nuovamente all'eccitazione dei fusi muscolari e dei motoneuroni e il muscolo si contrae nuovamente. Come risultato della sua contrazione, i recettori dei tendini e le cellule inibitorie nel midollo spinale vengono eccitati, il che porta nuovamente al rilassamento del muscolo scheletrico, ecc. Pertanto, il muscolo si contrae e si rilassa alternativamente, si flette e si distende. Pertanto, viene eseguito il processo di "camminare".
Riflessi posturali (posa) - questa è una ridistribuzione del tono muscolare che si verifica quando cambia la posizione del corpo o delle sue singole parti. I riflessi posturali vengono eseguiti con la partecipazione di varie parti del sistema nervoso centrale. Questi riflessi sono stati studiati dal fisiologo olandese R. Magnus sui gatti. Lo scienziato ha scoperto che esistono due varietà di questi riflessi: quelli che si verificano quando si inclina e quando si gira la testa.
Quando la testa è inclinata verso il basso (anteriormente), il tono dei muscoli flessori degli arti anteriori aumenta, per cui gli arti anteriori si piegano e gli arti posteriori si piegano. Quando la testa è inclinata verso l'alto (posteriormente), si verificano reazioni opposte: gli arti anteriori si piegano a causa di un aumento del tono dei muscoli estensori e gli arti posteriori si piegano a causa di un aumento del tono dei muscoli flessori. Questi riflessi derivano dai propriocettori dei muscoli del collo e della fascia che ricoprono il rachide cervicale.
Il secondo gruppo di riflessi posturali cervicali nasce dagli stessi recettori, ma solo quando la testa è girata a destra ea sinistra. Allo stesso tempo, aumenta il tono dei muscoli estensori di entrambi gli arti sul lato in cui è girata la testa e aumenta il tono dei muscoli flessori sul lato opposto. Il riflesso ha lo scopo di mantenere una postura che può essere disturbata a causa di un cambiamento nella posizione del centro di gravità dopo aver girato la testa. Il baricentro si sposta nel senso della rotazione della testa ed è da questo lato che aumenta il tono dei muscoli estensori di entrambi gli arti.
Va notato che sia l'attività riflessa che quella conduttiva del midollo spinale sono controllate dalle parti sovrastanti del SNC per mezzo di impulsi a tutti i suoi elementi nervosi.
Domande per l'autocontrollo:
Cos'è il midollo spinale?
Dove si trova il midollo spinale?
Cosa si intende per "ispessimento del midollo spinale"?
Cosa sono i segmenti del midollo spinale?
Qual è il numero totale di neuroni nel midollo spinale?
Approcci aperti alla classificazione dei neuroni del midollo spinale.
Qual è la formazione reticolare del midollo spinale?
Descrivere centri nervosi midollo spinale.
Elenca le funzioni del midollo spinale.
Descrivere la funzione di conduzione del midollo spinale.
Spiegare il meccanismo dell'input dell'impulso al midollo spinale.
Qual è il significato di impulso afferente?
Qual è l'essenza della funzione riflessa del midollo spinale.
Approcci alla classificazione dei riflessi spinali.
Meccanismo del riflesso del cammino.
Percorsi conduttivi sono detti panieri funzionalmente omogenei fibre nervose, collegando vari centri nel sistema nervoso centrale, occupando un certo posto nella sostanza bianca del cervello e del midollo spinale e conducendo gli stessi impulsi.
Gli impulsi che si verificano quando esposti ai recettori vengono trasmessi attraverso i processi dei neuroni ai loro corpi. Grazie a numerose sinapsi, i neuroni entrano in contatto tra loro, formando circuiti lungo i quali impulsi nervosi diffondersi solo in una certa direzione - dai neuroni recettori attraverso l'intercalare ai neuroni effettori. Ciò è dovuto alle caratteristiche morfofunzionali delle sinapsi che conducono l'eccitazione (impulsi nervosi) in una sola direzione: dalla membrana presinaptica a quella postsinaptica.
In una catena di neuroni, l'impulso si propaga centripeto- dal luogo di origine nella pelle, nelle mucose, negli organi di movimento, nei vasi fino al midollo spinale o al cervello. In altri circuiti di neuroni, viene condotto l'impulso centrifugo dal cervello alla periferia agli organi funzionanti - muscoli e ghiandole. I processi dei neuroni vengono inviati dal midollo spinale a varie strutture del cervello e da esse nella direzione opposta.
Riso. 44. Localizzazione dei fasci di fibre associative materia bianca emisfero cerebrale destro, superficie mediale (diagramma): 1 - giro cingolato; 2 - fascio longitudinale superiore; 3 - fibre arcuate grande cervello; 4 - trave longitudinale inferiore
direzione - al midollo spinale e formare fasci che collegano i centri nervosi. Questi fasci costituiscono i percorsi.
Nel midollo spinale e nel cervello si distinguono tre gruppi di fibre nervose (vie di conduzione): associative, commissurali e di proiezione.
Fibre nervose associative(corto e lungo) collegano gruppi di neuroni (centri nervosi) situati in una metà del cervello (Fig. 44). Vie di associazione brevi (intralobari). collegano aree vicine di materia grigia e si trovano, di regola, all'interno dello stesso lobo del cervello. Tra questi ci sono fibre arcuate del cervello (fibrae arcuatae), che si piegano in modo arcuato e si collegano tra loro materia grigia circonvoluzioni vicine, senza andare oltre la corteccia (intracorticale) o passando attraverso la sostanza bianca dell'emisfero (extracorticale). Lungo (interlobare) i fasci associativi collegano aree di materia grigia situate a notevole distanza l'una dall'altra, solitamente in lobi diversi. Questi includono fascio longitudinale superiore (fasciculus longitudinalis superiore), passando negli strati superiori della sostanza bianca dell'emisfero e collegando la corteccia del lobo frontale con il parietale e l'occipitale;
fascio longitudinale inferiore (fasciculus longitudinalis inferiore), che giace in strati inferiori materia bianca dell'emisfero e che collega la materia grigia del lobo temporale con l'occipitale, e fascio a forma di uncino (fasciculus uncipatus), collegando la corteccia nella regione del polo frontale con la parte anteriore del lobo temporale. Le fibre del fascio uncinato si curvano in modo arcuato attorno all'isolotto.
Nel midollo spinale, le fibre di associazione collegano tra loro i neuroni situati in diversi segmenti e si formano propri fasci del midollo spinale(fasci intersegmentali), che si trovano vicino alla materia grigia. I fasci corti vengono lanciati su 2-3 segmenti, i fasci lunghi collegano i segmenti del midollo spinale che sono distanti l'uno dall'altro.
Fibre nervose commissurali (commissurali). collegano gli stessi centri (materia grigia) degli emisferi destro e sinistro del cervello, formando corpo calloso, commessura dell'arco e commessura anteriore (Fig. 45). corpo calloso collega le nuove sezioni della corteccia cerebrale degli emisferi destro e sinistro. In ciascun emisfero, le fibre divergono a forma di ventaglio, formandosi splendore del corpo calloso (radiatio corporis callori). Fasci anteriori di fibre, che passano nel ginocchio e nel becco del corpo calloso, collegano la corteccia delle sezioni anteriori lobi frontali, formando pinza frontale (pinza frontale). Queste fibre, per così dire, coprono la parte anteriore della fessura longitudinale del cervello su entrambi i lati. La corteccia delle sezioni occipitale e posteriore dei lobi parietali del grande cervello è collegata da fasci di fibre che passano nella cresta del corpo calloso. Formano il cosiddetto pinza occipitale(pinza occipitale). Curvandosi all'indietro, i fasci di queste fibre, per così dire, coprono le sezioni posteriori della fessura longitudinale del grande cervello. Le fibre che passano nelle parti centrali del corpo calloso collegano la corteccia del giro centrale, i lobi parietali e temporali degli emisferi cerebrali.
IN commessura anteriore passano fibre che collegano le sezioni della corteccia dei lobi temporali di entrambi gli emisferi, appartenenti al cervello olfattivo. fibre aderenze del fornice collegare la materia grigia dell'ippocampo e i lobi temporali di entrambi gli emisferi.
Fibre nervose di proiezione(percorsi di conduzione) sono divisi in ascendente E discendente. L'ascendente collega il midollo spinale con il cervello, così come i nuclei del tronco encefalico con i nuclei basali e la corteccia degli emisferi cerebrali. Quelli discendenti vanno nella direzione opposta (Tabella 1).
 Riso. 45. Fibre commissurali (radiazioni) del corpo calloso, vista dorsale. Vengono rimosse le sezioni superiori dei lobi frontale, parietale e occipitale del cervello grande: 1 - pinza frontale (pinza grande); 2 - corpo calloso; 3 - striscia longitudinale mediale; 4 - striscia longitudinale laterale; 5 - pinza occipitale
Riso. 45. Fibre commissurali (radiazioni) del corpo calloso, vista dorsale. Vengono rimosse le sezioni superiori dei lobi frontale, parietale e occipitale del cervello grande: 1 - pinza frontale (pinza grande); 2 - corpo calloso; 3 - striscia longitudinale mediale; 4 - striscia longitudinale laterale; 5 - pinza occipitale
(piccole pinze)
Percorsi di proiezione ascendenti sono afferenti, sensibili. Attraverso di loro, gli impulsi nervosi che sorgono a seguito dell'esposizione al corpo di vari fattori arrivano alla corteccia cerebrale. ambiente esterno, compresi gli impulsi provenienti dagli organi di senso, dal sistema muscolo-scheletrico, dagli organi interni e dai vasi sanguigni. A seconda di ciò, i percorsi di proiezione ascendente sono divisi in tre gruppi: percorsi esterocettivi, propriocettivi e interocettivi.
vie esterocettive portare impulsi da pelle(dolore, temperatura, tatto e pressione), dai sensi (vista, udito, gusto, olfatto). Percorso di conduzione del dolore e della sensibilità alla temperatura (percorso spinotalamico laterale, tractus spinothalamicus lateralis) consiste di tre neuroni (Fig. 46). I recettori dei primi neuroni (sensibili) che percepiscono questi stimoli si trovano nella pelle e nelle mucose e i corpi cellulari si trovano nei nodi spinali. I processi centrali nella composizione della radice posteriore vengono inviati al corno posteriore del midollo spinale e terminano in sinapsi sulle cellule dei secondi neuroni. Tutti gli assoni dei secondi neuroni, i cui corpi giacciono nel corno posteriore, passano attraverso la commessura grigia anteriore al lato opposto del midollo spinale, entrano nel funicolo laterale, sono inclusi nella via spinotalamica laterale, che sale al midollo allungato ( dietro il nucleo dell'oliva), passa nel ponte del pneumatico e nel pneumatico del mesencefalo, passando al bordo esterno dell'ansa mediale. Gli assoni terminano, formando sinapsi sulle cellule situate nel nucleo posterolaterale del talamo (il terzo neurone). Gli assoni di queste cellule passano attraverso la gamba posteriore della capsula interna e come parte di fasci di fibre divergenti a forma di ventaglio che formano l corona pulita (corona radiato), inviato ai neuroni della placca granulare interna della corteccia (strato IV) del giro postcentrale, dove si trova l'estremità corticale dell'analizzatore di sensibilità generale. Le fibre del terzo neurone del percorso sensibile (ascendente) che collega il talamo con la forma della corteccia fasci talamocorticali (fasciculi thalamocorticales)- fibre talamoparietali (fibre talamoparietali). La via spinotalamica laterale è una via completamente incrociata (tutte le fibre del secondo neurone passano sul lato opposto), quindi, se una metà del midollo spinale è danneggiata, il dolore e la sensibilità alla temperatura sul lato opposto della lesione scompaiono completamente.
Il percorso conduttivo del tatto e della pressione (percorso spinotalamico anteriore, tractus spinothalamicus anterior) trasporta gli impulsi dalla pelle dove giacciono
Tabella 1. Percorsi del cervello e del midollo spinale
 Continuazione della tabella 1.
Continuazione della tabella 1.
 La tabella 1 continua
La tabella 1 continua
 Fine della tabella 1.
Fine della tabella 1.
 Riso. 46. Vie del dolore e sensibilità alla temperatura,
Riso. 46. Vie del dolore e sensibilità alla temperatura,
tocco e pressione (schema): 1- via spinotalamica laterale; 2 - via spinotalamica anteriore; 3 - talamo; 4 - anello mediale; 5 - sezione trasversale mesencefalo; 6 - sezione trasversale del ponte; 7 - sezione trasversale del midollo allungato; 8 - nodo spinale; 9 - sezione trasversale del midollo spinale. Le frecce mostrano la direzione del movimento degli impulsi nervosi
recettori, alle cellule della corteccia del giro postcentrale. I corpi dei primi neuroni (cellule pseudo-unipolari) si trovano nei nodi spinali. I processi centrali di queste cellule come parte delle radici posteriori nervi spinali vengono inviati al corno dorsale del midollo spinale. Gli assoni dei neuroni del ganglio spinale formano sinapsi con i neuroni corno dorsale midollo spinale (secondi neuroni). La maggior parte degli assoni del secondo neurone passa anche sul lato opposto del midollo spinale attraverso la commessura anteriore, entra nel funicolo anteriore e nella sua composizione segue fino al talamo. Parte delle fibre del secondo neurone vanno nel funicolo posteriore del midollo spinale e nel midollo allungato si uniscono alle fibre dell'ansa mediale. Gli assoni del secondo neurone formano sinapsi con i neuroni del nucleo posterolaterale del talamo (il terzo neurone). I processi delle cellule del terzo neurone passano attraverso il peduncolo posteriore capsula interna, quindi, come parte della corona radiante, vengono inviati ai neuroni del IV strato della corteccia del giro postcentrale (placca granulare interna). Non tutte le fibre che portano gli impulsi del tatto e della pressione passano dal lato opposto nel midollo spinale. Parte delle fibre del percorso del tatto e della pressione va come parte del catione posteriore del midollo spinale (il suo lato) insieme agli assoni del percorso della sensibilità propriocettiva della direzione corticale. A questo proposito, quando viene colpita una metà del midollo spinale, il senso del tatto e della pressione della pelle sul lato opposto non scompare completamente, poiché sensibilità al dolore, ma diminuisce solo. Questa transizione al lato opposto è parzialmente effettuata nel midollo allungato.
vie propriocettive condurre impulsi da muscoli, tendini, capsule articolari, legamenti. Portano informazioni sulla posizione delle parti del corpo nello spazio, sul volume dei movimenti. La sensibilità propriocettiva consente a una persona di analizzare i propri movimenti complessi e di eseguire la correzione mirata. Identificare i percorsi propriocettivi direzione corticale e percorsi propriocettivi della direzione cerebellare. Percorso di conduzione della sensibilità propriocettiva della direzione corticale porta impulsi di sensibilità muscolo-articolare alla corteccia del giro postcentrale del cervello (Fig. 47). I recettori dei primi neuroni situati in muscoli, tendini, capsule articolari, legamenti, percepiscono segnali sullo stato del sistema muscolo-scheletrico nel suo insieme, tono muscolare, grado di allungamento dei tendini e inviano questi segnali lungo i nervi spinali al corpi dei primi neuroni di questo percorso, che si trovano nei nodi del midollo spinale. corpo
 Riso. 47. Via della sensazione propriocettiva
Riso. 47. Via della sensazione propriocettiva
direzione corticale (schema): 1 - nodo spinale; 2 - sezione trasversale del midollo spinale;
3 - funicolo posteriore del midollo spinale;
4 - fibre arcuate esterne anteriori; 5 - anello mediale; 6 - talamo; 7 - sezione trasversale del mesencefalo; 8 - sezione trasversale del ponte; 9 - sezione trasversale midollo allungato; 10 - fibre arcuate esterne posteriori. Le frecce indicano la direzione del movimento
impulsi nervosi
anche il primo neurone di questo percorso si trova nei nodi spinali. Gli assoni dei primi neuroni nella radice posteriore, senza entrare nel corno posteriore, vanno al funicolo posteriore, dove si formano magro E fasci a forma di cuneo.
Gli assoni portatori di impulsi propriocettivi entrano nel funicolo posteriore, partendo dai segmenti inferiori del midollo spinale. Ogni successivo fascio di assoni è adiacente dal lato laterale ai fasci esistenti. Pertanto, le sezioni esterne del midollo posteriore (fascio a forma di cuneo, fascio di Burdach) sono occupate da assoni di cellule che svolgono l'innervazione propriocettiva nel torace superiore, regioni cervicali corpo e arti superiori. Assoni che occupano parte interna cordone posteriore (fascio sottile, fascio di Gaulle), conducono impulsi propriocettivi dalle estremità inferiori e dalla metà inferiore del tronco.
Le fibre nei fasci sottili ea forma di cuneo salgono al midollo allungato fino ai nuclei sottili ea forma di cuneo, dove terminano in sinapsi sui corpi dei secondi neuroni. Gli assoni dei secondi neuroni che emergono da questi nuclei si piegano ad arco in avanti e medialmente, ea livello dell'angolo inferiore della fossa romboidale passano sul lato opposto nello strato interstiziale del midollo allungato, formando decussazione dell'ansa mediale (decussatio lemniscorum medialium). Questo fibre arcuate interne (fibrae arcuatae internae), che formano i tratti iniziali dell'ansa mediale. Quindi le fibre dell'ansa mediale passano verso l'alto attraverso il tegmento del ponte e il tegmento del mesencefalo, dove si trovano dorso-lateralmente al nucleo rosso. Queste fibre terminano nel nucleo laterale dorsale del talamo con sinapsi sui corpi dei terzi neuroni. Gli assoni delle cellule del talamo sono diretti attraverso il peduncolo posteriore della capsula interna come parte della corona radiante in corteccia del giro postcentrale dove formano sinapsi con i neuroni del IV strato della corteccia (piastra granulare interna).
Un'altra parte delle fibre dei secondi neuroni (fibre arcuate esterne posteriori, efibrae arcueatae exteernae posteriores) uscendo dai nuclei sottili e cuneiformi, va al peduncolo cerebellare inferiore del suo fianco e termina con le sinapsi nella corteccia del verme. La terza parte degli assoni dei secondi neuroni (fibre arcuate esterne anteriori, fibrae arcudtae extdrnae anterieores) passa al lato opposto e anche attraverso il peduncolo cerebellare inferiore del lato opposto va alla corteccia del verme. Gli impulsi propriocettivi lungo queste fibre vanno al cervelletto per correggere i movimenti subconsci del sistema muscolo-scheletrico.
COSÌ, via propriocettiva anche la direzione corticale è incrociata. Gli assoni del secondo neurone passano dal lato opposto non nel midollo spinale, ma nel midollo allungato. Quando danneggiato
del midollo spinale sul lato della comparsa degli impulsi propriocettivi (in caso di lesione del tronco encefalico - sul lato opposto), si perde l'idea dello stato dell'apparato muscolo-scheletrico, la posizione delle parti del corpo nello spazio e il coordinamento dei movimenti è disturbato.
Esistono percorsi propriocettivi della direzione cerebellare - davanti E tratti spinali posteriori, che portano informazioni sullo stato del sistema muscolo-scheletrico e dei centri motori del midollo spinale al cervelletto.
Tratto spinale posteriore(Pacchetto flessibile) (tratto spinocerebellare posteriore)(Fig. 48) trasporta gli impulsi dai recettori situati nei muscoli, tendini, capsule articolari, legamenti al cervelletto. corpo primi neuroni(cellule pseudo-unipolari) si trovano nei nodi spinali. I processi centrali di queste cellule, come parte delle radici posteriori dei nervi spinali, vengono inviati al corno posteriore del midollo spinale, dove formano sinapsi con i neuroni del nucleo toracico (colonna di Clark), che si trova nella parte mediale parte della base del corno posteriore. (secondi neuroni). Gli assoni dei secondi neuroni passano nella parte posteriore del laterale
 Riso. 48. Via spinocerebellare posteriore:
Riso. 48. Via spinocerebellare posteriore:
1 - sezione trasversale del midollo spinale; 2 - sezione trasversale del midollo allungato; 3 - corteccia cerebellare; 4 - nucleo dentato; 5 - nucleo sferico; 6 - sinapsi nella corteccia del verme cerebellare; 7 - peduncolo cerebellare inferiore; 8 - tratto spinale dorsale (posteriore); 9 - nodo spinale
il funicolo del midollo spinale del suo lato, si alza e attraverso il peduncolo cerebellare inferiore va al cervelletto, dove formano sinapsi con le cellule della corteccia del verme cerebellare (sezioni posteriori-inferiori).
Via spinocerebellare anteriore (fascio di Govers) (tractus spinocerebellaris anterior)(Fig. 49) trasporta anche impulsi dai recettori situati nei muscoli, tendini, capsule articolari al cervelletto. Questi impulsi lungo le fibre dei nervi spinali, che sono processi periferici delle cellule pseudo-unipolari dei linfonodi spinali (primi neuroni), vengono inviati al corno posteriore, dove formano sinapsi con i neuroni della sostanza centrale intermedia (grigia) del midollo spinale (secondi neuroni). Gli assoni di queste fibre passano attraverso la commessura grigia anteriore al lato opposto nella parte anteriore del funicolo laterale del midollo spinale e salgono verso l'alto. A livello dell'istmo del cervello romboidale, queste fibre formano una seconda decussazione, ritornano al loro fianco, e attraverso il peduncolo cerebellare superiore entrano nel cervelletto fino alle cellule del cervelletto anteriore divisioni superiori corteccia di verme
 Riso. 49. Via cerebellare spinale anteriore: 1 - sezione trasversale del midollo spinale; 2 - tratto spinale anteriore; 3 - sezione trasversale del midollo allungato; 4 - sinapsi nella corteccia del verme cerebellare; 5 - nucleo sferico; 6 - corteccia cerebellare; 7 - nucleo dentato; 8 - nodo spinale
Riso. 49. Via cerebellare spinale anteriore: 1 - sezione trasversale del midollo spinale; 2 - tratto spinale anteriore; 3 - sezione trasversale del midollo allungato; 4 - sinapsi nella corteccia del verme cerebellare; 5 - nucleo sferico; 6 - corteccia cerebellare; 7 - nucleo dentato; 8 - nodo spinale
cervelletto. Così, il tratto cerebellare spinale anteriore, complesso e doppiamente attraversato, ritorna dallo stesso lato da cui sono nati gli impulsi propriocettivi. Gli impulsi propriocettivi che sono entrati nella corteccia del verme lungo le vie propriocettive spinale-cerebellari vengono trasmessi ai nuclei rossi e attraverso il nucleo dentato alla corteccia cerebrale (nel giro postcentrale) lungo le vie cerebellare-talamica e cerebellare-tegmentale (Fig. 50).
È possibile rintracciare i sistemi di fibre lungo i quali l'impulso dalla corteccia del verme raggiunge il nucleo rosso, l'emisfero cerebellare e persino reparti sovrastanti cervello - la corteccia cerebrale. Dalla corteccia del verme, attraverso i nuclei sugherosi e sferici, l'impulso attraverso il peduncolo cerebellare superiore è diretto al nucleo rosso del lato opposto (via cerebellare-tegmentale). La corteccia del verme è collegata da fibre associative con la corteccia dell'emisfero cerebellare, da dove gli impulsi entrano nel nucleo dentato del cervelletto.
Con lo sviluppo dei centri superiori della sensibilità e dei movimenti volontari nella corteccia degli emisferi cerebrali, sono sorte anche le connessioni tra il cervelletto e la corteccia, attraverso il talamo. Così, dal nucleo dentato, gli assoni delle sue cellule attraverso il peduncolo cerebellare superiore escono nel tegmento ponte, passano dalla parte opposta e vanno al talamo. Passando dal talamo al neurone successivo, l'impulso segue nella corteccia cerebrale, nel giro postcentrale.
Vie interocettive condurre impulsi da organi interni, vasi, tessuti corporei. I loro meccano-, baro-, chemocettori percepiscono informazioni sullo stato dell'omeostasi (intensità processi metabolici, Composizione chimica fluido tissutale e sangue, pressione nei vasi, ecc.).
Gli impulsi entrano nella corteccia degli emisferi cerebrali lungo le vie sensoriali ascendenti dirette e dai centri sottocorticali.
Dalla corteccia cerebrale e dai centri subcorticali (dai nuclei del tronco encefalico) hanno origine percorsi discendenti che controllano le funzioni motorie del corpo (movimenti volontari).
Vie motorie discendenti condurre impulsi alle parti sottostanti della centrale sistema nervoso- ai nuclei del tronco encefalico e ai nuclei motori delle corna anteriori del midollo spinale. Questi percorsi sono divisi in piramidali ed extrapiramidali. Vie piramidali sono le strade principali.
 Riso. 50. Conduzione cerebellare-talamica e cerebellare-tegmentale
Riso. 50. Conduzione cerebellare-talamica e cerebellare-tegmentale
1 - corteccia cerebrale; 2 - talamo; 3 - sezione trasversale del mesencefalo; 4 - nucleo rosso; 5 - percorso cerebellare-talamico; 6 - percorso di copertura cerebellare; 7 - nucleo globulare del cervelletto; 8 - corteccia cerebellare; 9 - nucleo dentato; 10 - nucleo di sughero
Attraverso i nuclei motori coscientemente controllati del cervello e del midollo spinale, portano gli impulsi dalla corteccia cerebrale ai muscoli scheletrici della testa, del collo, del tronco e degli arti. portare impulsi dai centri subcorticali e vari reparti corteccia anche al motore e ad altri nuclei dei nervi cranici e spinali.
motore principale, O percorso piramidaleè un sistema di fibre nervose attraverso le quali impulsi motori arbitrari dalla forma piramidale dei neurociti (cellule piramidali di Betz) situati nella corteccia del giro precentrale (strato V) vengono inviati ai nuclei motori nervi cranici e alle corna anteriori del midollo spinale, e da esse ai muscoli scheletrici. A seconda della direzione e della localizzazione delle fibre, il tratto piramidale si divide in tratto cortico-nucleare, che va ai nuclei dei nervi cranici, e tratto cortico-spinale. In quest'ultimo si distinguono le vie corticale-spinali (piramidali) laterali e anteriori che conducono ai nuclei delle corna anteriori del midollo spinale (Fig. 51).
Via corticonucleare(tratto corticonucleare)è un fascio di assoni di cellule piramidali giganti situate nel terzo inferiore giro precentrale. Gli assoni di queste cellule (primo neurone) passare attraverso il ginocchio della capsula interna, la base del tronco encefalico. Quindi le fibre della via corticale-nucleare passano dal lato opposto a nuclei motori dei nervi cranici: III e IV - nel mesencefalo; V, VI, VII - nel ponte; IX, X, XI e XII - nel midollo allungato, dove terminano con sinapsi sui loro neuroni (secondi neuroni). Gli assoni dei motoneuroni dei nuclei dei nervi cranici lasciano il cervello come parte dei corrispondenti nervi cranici e vengono inviati ai muscoli scheletrici della testa e del collo. Controllano i movimenti coscienti dei muscoli della testa e del collo.
Laterale E vie corticospinali anteriori (piramidali) (tractus corticospinales (pyramidales) anteriore et laterale) controllare i movimenti coscienti dei muscoli del tronco e degli arti. Partono dalla forma piramidale dei neurociti (cellule Betz) situati nello strato V della corteccia del medio e terzo superiore giro precentrale (primi neuroni). Gli assoni di queste cellule vengono inviati alla capsula interna, passano attraverso la parte anteriore del suo peduncolo posteriore, dietro le fibre della via cortico-nucleare. Quindi passano le fibre attraverso la base del tronco encefalico (laterale alle fibre della via corticale-nucleare).
Riso. 51. Schema dei percorsi piramidali:
1 - giro precentrale; 2 - talamo; 3 - percorso corticale-nucleare; 4 - sezione trasversale del mesencefalo; 5 - sezione trasversale del ponte; 6 - sezione trasversale del midollo allungato; 7 - croce delle piramidi; 8 - tratto cortico-spinale laterale; 9 - sezione trasversale del midollo spinale; 10 - percorso corticale-spinale anteriore. Le frecce mostrano la direzione del movimento degli impulsi nervosi
attraverso il ponte fino alla piramide del midollo allungato. Al confine del midollo allungato con il midollo spinale, parte delle fibre del tratto corticospinale passa sul lato opposto al confine del midollo allungato con il midollo spinale. Le fibre poi continuano nel funicolo laterale del midollo spinale. (via corticospinale laterale) e terminano gradualmente nelle corna anteriori del midollo spinale con sinapsi sulle cellule motorie (neurociti radicolari) delle corna anteriori (secondo neurone).
Le fibre della via cortico-spinale che non attraversano il lato opposto al confine del midollo allungato con il midollo spinale scendono nella composizione cordone anteriore midollo spinale, in formazione tratto cortico-spinale anteriore. Queste fibre passano segmentalmente al lato opposto attraverso la commessura bianca del midollo spinale e terminano in sinapsi sui neurociti motori (radicolari) del corno anteriore del lato opposto del midollo spinale. (secondi neuroni). Gli assoni delle cellule delle corna anteriori escono dal midollo spinale come parte delle radici anteriori e, essendo parte dei nervi spinali, innervano i muscoli scheletrici. COSÌ, tutti i percorsi piramidali sono incrociati. Pertanto, con un danno unilaterale al midollo spinale o al cervello, si sviluppa la paralisi dei muscoli del lato opposto, che sono innervati dai segmenti situati sotto la zona danneggiata.
Vie extrapiramidali hanno connessioni con i nuclei del tronco encefalico e con la corteccia degli emisferi cerebrali, che controlla il sistema extrapiramidale. L'influenza della corteccia cerebrale si esplica attraverso il cervelletto, i nuclei rossi, la formazione reticolare associata al talamo e lo striato, attraverso i nuclei vestibolari. Una delle funzioni dei nuclei rossi è quella di mantenere il tono muscolare, necessario per mantenere involontariamente il corpo in equilibrio. I nuclei rossi, a loro volta, ricevono impulsi dalla corteccia cerebrale, dal cervelletto. Dal nucleo rosso, gli impulsi nervosi vengono inviati ai nuclei motori delle corna anteriori del midollo spinale (midollo spinale nucleare rosso) (Fig. 52).
Tratto nucleare-spinale rosso (tractus rubrospinalis) mantiene il tono muscolare scheletrico e controlla i movimenti abituali automatici. Primi neuroni di questo percorso si trovano nel nucleo rosso del mesencefalo. I loro assoni attraversano il lato opposto nel mesencefalo (chiasma di Forel), passano attraverso il tegmentum pedunculi,
 Riso. 52. Percorso nucleare-spinale rosso (schema): 1 - sezione del mesencefalo; 2 - nucleo rosso; 3 - percorso rosso nucleare-spinale; 4 - corteccia cerebellare; 5 - nucleo dentato del cervelletto; 6 - sezione del midollo allungato; 7 - sezione del midollo spinale. Le frecce indicano la direzione del movimento
Riso. 52. Percorso nucleare-spinale rosso (schema): 1 - sezione del mesencefalo; 2 - nucleo rosso; 3 - percorso rosso nucleare-spinale; 4 - corteccia cerebellare; 5 - nucleo dentato del cervelletto; 6 - sezione del midollo allungato; 7 - sezione del midollo spinale. Le frecce indicano la direzione del movimento
impulsi nervosi
tegmento pontino e midollo allungato. Successivamente, gli assoni seguono come parte del funicolo laterale del midollo spinale del lato opposto. Le fibre del tratto rosso nucleare-spinale formano sinapsi con i motoneuroni dei nuclei delle corna anteriori del midollo spinale (secondi neuroni). Gli assoni di queste cellule sono coinvolti nella formazione delle radici anteriori dei nervi spinali.
Tratto predverno-spinale (trUNctus vestibolospinalis, o fascio di Leventhal), mantiene l'equilibrio del corpo e della testa nello spazio, fornisce reazioni di regolazione del corpo in caso di squilibrio. Primi neuroni questo percorso si trova nel nucleo laterale (Deiters) e nel nucleo vestibolare inferiore del midollo allungato e del ponte (nervo predvernococleare). Questi nuclei sono collegati al cervelletto e al fascicolo longitudinale posteriore. Gli assoni dei neuroni dei nuclei vestibolari passano nel midollo allungato, quindi come parte del midollo anteriore del midollo spinale al confine con il midollo laterale (del proprio lato). Le fibre di questo percorso formano sinapsi con i motoneuroni dei nuclei delle corna anteriori del midollo spinale (secondi neuroni), i cui assoni sono coinvolti nella formazione delle radici anteriori (motorie) dei nervi spinali. Fascio longitudinale posteriore (fasciculus longitudinalis posterior), a sua volta, è associato ai nuclei dei nervi cranici. Questo mantiene la posizione bulbo oculare con movimenti della testa e del collo.
Tratto reticolo-spinale (tractus reticulospinalis) mantiene il tono dei muscoli scheletrici, regola lo stato dei centri autonomici spinali. Primi neuroni questo percorso si trova in formazione reticolare tronco encefalico (nucleo intermedio di Cajal, nucleo della commessura epitalamica (posteriore) di Darkshevich, ecc.). Gli assoni dei neuroni di questi nuclei passano attraverso mesencefalo, ponte, midollo allungato. Gli assoni dei neuroni del nucleo intermedio (Cajal) non si incrociano, passano come parte del funicolo anteriore del midollo spinale del loro fianco. Gli assoni delle cellule del nucleo della commessura epitalamica (Darshkevich) passano sul lato opposto attraverso la commessura epitalamica (posteriore) e vanno come parte del funicolo anteriore del lato opposto. Le fibre formano sinapsi con i motoneuroni dei nuclei delle corna anteriori del midollo spinale. (secondi neuroni).
Percorso di copertura-spinale (tractus tectospinalis) collega la quadrigemina con il midollo spinale, trasmette l'influenza dei centri subcorticali della vista e dell'udito sul tono dei muscoli scheletrici, partecipa alla formazione riflessi protettivi. Primi neuroni giacciono nei nuclei della tomaia
e collicoli inferiori della quadrigemina del mesencefalo. Gli assoni di queste cellule passano attraverso il ponte, il midollo allungato, passano sul lato opposto sotto l'acquedotto del cervello, formando una croce a fontana, o meynertiana. Inoltre, le fibre nervose passano come parte del funicolo anteriore del midollo spinale del lato opposto. Le fibre formano sinapsi con i motoneuroni dei nuclei delle corna anteriori del midollo spinale. (secondi neuroni). I loro assoni sono coinvolti nella formazione delle radici anteriori (motorie) dei nervi spinali.
Via cortico-cerebellare (tractus corticocerebellaris) controlla le funzioni del cervelletto, che è coinvolto nella coordinazione dei movimenti della testa, del tronco e degli arti. Primi neuroni questo percorso si trova nella corteccia del frontale, temporale, parietale e Lobo occipitale grande cervello. Assoni dei neuroni del lobo frontale (fibre del ponte frontale- fascio di Arnold) vengono inviati alla capsula interna e passano attraverso la sua gamba anteriore. Assoni dei neuroni dei lobi temporale, parietale e occipitale (fibre del ponte parietale-temporale-occipitale- Fascio di Türk) passano come parte della corona radiante, quindi attraverso la gamba posteriore della capsula interna. Tutte le fibre seguono la base del tronco cerebrale fino al ponte, dove terminano in sinapsi sui neuroni dei propri nuclei del ponte del loro lato (secondi neuroni). Gli assoni di queste cellule passano al lato opposto sotto forma di fibre trasversali del ponte, quindi, come parte del peduncolo cerebellare medio, seguono nell'emisfero cerebellare del lato opposto.
Pertanto, i percorsi del cervello e del midollo spinale stabiliscono connessioni tra centri afferenti ed efferenti (effettori), archi riflessi complessi chiusi nel corpo umano. Solo vie riflesse si chiudono sui nuclei che si trovano nel tronco cerebrale e forniscono funzioni con un certo automatismo, senza la partecipazione della coscienza, sebbene sotto il controllo degli emisferi cerebrali. Altre vie riflesse sono chiuse con la partecipazione delle funzioni della corteccia cerebrale, le parti superiori del sistema nervoso centrale e forniscono azioni arbitrarie degli organi dell'apparato di movimento.
10. vie ascendenti e discendenti del midollo spinale e del cervello
Percorsi che collegano il midollo spinale con il cervello e tronco encefalico con la corteccia cerebrale, è consuetudine dividere in ascendente e discendente. Ascendente percorsi neurali servono a condurre gli impulsi sensoriali dal midollo spinale al cervello. Discendente: conduce gli impulsi motori dalla corteccia cerebrale alle strutture motorie riflesse del midollo spinale, nonché dai centri del sistema extrapiramidale per preparare i muscoli agli atti motori e per correggere i movimenti eseguiti attivamente.
Percorsi ascendenti 1. Sentiero per sensibilità superficiale (dolore, temperatura e tattile). Le informazioni sono percepite dai recettori incorporati nella pelle. sulle fibre sensibili nervi periferici gli impulsi vengono trasmessi ai nodi spinali, dove vengono deposte le cellule del primo neurone sensibile. Inoltre, l'eccitazione viene inviata lungo le radici posteriori alle corna posteriori del midollo spinale.
2. Percorso per la conduzione della sensibilità profonda (muscolo-articolare, vibrazionale) e tattile. I recettori che percepiscono le irritazioni sono incorporati nei tessuti del sistema muscolo-scheletrico (per la sensibilità tattile - nella pelle). L'eccitazione viene trasmessa lungo le fibre sensibili dei nervi periferici alle cellule dei nodi spinali, ad es. alle cellule del primo neurone sensibile.
3. Il percorso cerebellare dorsale anteriore (Govers) ha origine dalle cellule corna posteriori dal midollo spinale e lungo le corde laterali dei suoi lati opposti attraverso i peduncoli cerebellari superiori entra nel cervelletto, dove termina nella regione del suo verme.
4. Il percorso spino-cerebellare posteriore (Flexiga) inizia anche nella regione delle corna posteriori del midollo spinale e viene inviato come parte delle corde laterali del suo lato attraverso i peduncoli cerebellari inferiori al verme cerebellare.
I tratti cerebellari spinali anteriori e posteriori conducono gli impulsi dai propriorecettori.
percorsi discendenti.
1. Vie piramidali - fibre nervose discendenti, comprese le vie corticale-spinale (anteriore e laterale) e le fibre cortico-nucleari.
Il tratto cortico-spinale inizia dalle grandi cellule piramidali (motorie) della corteccia cerebrale nella regione del giro precentrale; il volto è rappresentato nel suo terzo inferiore, la mano nel mezzo, la gamba nella parte superiore. Le fibre della via piramidale laterale innervano i muscoli degli arti e la via piramidale anteriore innerva i muscoli del collo, del tronco e del perineo. A causa della natura del corso percorsi piramidali i muscoli dell'arto ricevono l'innervazione dall'emisfero opposto e i muscoli del collo, del tronco, del perineo - da entrambi gli emisferi.
Le fibre cortico-nucleari servono anche a condurre impulsi di movimenti volontari.
2. La via cortico-cerebellare fornisce la coordinazione dei movimenti (coerenza). I suoi primi neuroni si trovano nella corteccia del frontale, parietale, occipitale e Lobo temporale grande cervello. Le vie discendenti includono anche il fascio longitudinale posteriore, che collega il tronco encefalico con il midollo spinale. Queste vie discendenti terminano nelle cellule delle corna anteriori del midollo spinale o nei nuclei motori dei nervi cranici. Ecco le periferiche motoneuroni, conducendo gli impulsi ai muscoli ed essendo allo stesso tempo la parte efferente archi riflessi.
Sistemi funzionali P.K. Anokhin. Il principio di eterocronia dello sviluppo. Eterocronia intrasistemica e intersistemica.
Dopo aver considerato l'ontogenesi delle strutture sensomotorie, passiamo alla formazione sistemi funzionali descritto dall'accademico P.K. Anokhin. La teoria dei sistemi funzionali considera l'organismo come una complessa struttura integrativa costituita da molti sistemi funzionali, ciascuno dei quali, con la sua attività dinamica, fornisce un risultato utile per l'organismo. pc. Anokhin valuta la sistemagenesi come la maturazione selettiva dei sistemi funzionali e dei loro singoli componenti nell'ontogenesi. Insieme ai principali aspetti genetici ed embriologici della maturazione dei sistemi funzionali nei periodi di sviluppo pre e postnatale, la sistemagenesi include modelli di formazione delle funzioni comportamentali. Il processo principale che seleziona i sistemi funzionali per l'esistenza in un nuovo ambiente (esterno) è la maturazione accelerata (eterocrona) e selettiva delle strutture centrali e periferiche. Queste reazioni adattative del corpo sono fissate ereditariamente nella filo- e nell'embriogenesi. Questa maturazione multitemporale di varie strutture dell'embrione è necessaria per la concentrazione nutrienti ed energia in certi sistemi in determinati periodi di età. Una persona ha il proprio insieme di sistemi funzionali a maturazione precoce, ad es. sua sistemagenesi. In questo caso, il sistema può iniziare a funzionare senza ricevere ancora pieno sviluppo. Per la sua formazione sono necessari segnali (irritazioni) provenienti dall'ambiente esterno. La sequenza di maturazione delle parti del sistema nervoso centrale è determinata geneticamente. Il midollo spinale inizia a differenziarsi prima del cervello e indipendentemente da esso. La prontezza della cellula nervosa e dell'intero neurone per l'attività è dovuta all'accumulo di sostanze nutritive e alla presenza della guaina mielinica, alla formazione di sinapsi. Pertanto, come risultato di una serie di successive inclusioni, accumuli e salti, con la partecipazione principale di strutture frontali superiori, si forma un sistema funzionale multilivello.
Sintomi e profeti dello sviluppo di altri organi e sistemi A volte il rilevamento della patologia in NSG è una scoperta accidentale. III. Sistematica dei metodi di scansione B del cervello dal punto di vista della neuropatologia pediatrica e della neurochirurgia A seconda dei sensori utilizzati, viene eseguita la scansione lineare o la scansione settoriale. A seconda della finestra ad ultrasuoni utilizzata, ci sono ...
Laringospasmo. Il dolore si irradia all'orecchio, provocato dal mangiare e dalla deglutizione. soglia del dolore definito sulla superficie laterale del collo, un po' più alto cartilagine tiroidea. Dare aiuto. Cure urgenti simile a quello che risulta essere un malato di nevralgia nervo trigemino. Glossalgia. Clinica. La glossalgia è causata dalla sconfitta delle formazioni somatiche periferiche della cavità orale, ma il principale ...
Attività e lato del discorso che produce suoni. Questi bambini hanno una voce tranquilla, scarsamente modulata con una sfumatura nasale. Lo studio del riflesso tonico del collo nella paralisi cerebrale con sintomi di torcicollo A seconda della gravità e della prevalenza, le seguenti forme di bambini paralisi cerebrale: diplegia spastica, emiplegia spastica, doppia emiplegia, ...
U. M., Belova L. V. "Alcuni problemi di psicoterapia in dermatologia" - "Bollettino di dermatologia e venereologia" 1982, 11, 62-66. 605. Mirzamukhamedov M. A., Suleimanov A. S., Pak S. T., Shamirzaeva M. Kh. "L'efficacia dell'ipnosi e dell'agopuntura in alcuni malattie funzionali nei bambini" - " rivista medica Uzbekistan" 1987, 1, 52-54. 606. Mirzoyan A. S. “Psicoterapia passo dopo passo del...
2016-04-28 8 477
Per controllare il lavoro degli organi interni, le funzioni motorie, la ricezione tempestiva e la trasmissione degli impulsi simpatici e riflessi, vengono utilizzate le vie del midollo spinale. Le violazioni nella trasmissione degli impulsi portano a gravi malfunzionamenti nel lavoro dell'intero organismo.
Qual è la funzione di conduzione del midollo spinale
Il termine "vie di conduzione" indica un insieme di fibre nervose che forniscono la trasmissione del segnale a vari centri della materia grigia. I tratti ascendenti e discendenti del midollo spinale svolgono la funzione principale: la trasmissione degli impulsi. È consuetudine distinguere tre gruppi di fibre nervose:- Percorsi associativi.
- Connessioni commissariali.
- Fibre nervose proiettive.
Le vie sensoriali e motorie forniscono una forte relazione tra il midollo spinale e il cervello, gli organi interni, sistema muscolare E sistema muscoloscheletrico. A causa della rapida trasmissione degli impulsi, tutti i movimenti del corpo vengono eseguiti in modo coordinato, senza uno sforzo tangibile da parte della persona.
Da cosa sono formati i tratti conduttori del midollo spinale?
I percorsi principali sono formati da fasci di cellule: i neuroni. Questa struttura fornisce la necessaria velocità di trasmissione degli impulsi.La classificazione dei percorsi dipende dalle caratteristiche funzionali delle fibre nervose:
- Vie ascendenti del midollo spinale - leggono e trasmettono segnali: dalla pelle e dalle mucose di una persona, organi di supporto vitale. Garantire l'esecuzione delle funzioni del sistema muscolo-scheletrico.
- Vie discendenti del midollo spinale - trasmettono gli impulsi direttamente agli organi di lavoro del corpo umano - tessuto muscolare, ghiandole, ecc. Collegato direttamente alla parte corticale della materia grigia. La trasmissione degli impulsi avviene attraverso la connessione neurale spinale agli organi interni.
Il midollo spinale ha una doppia direzione di percorsi di conduzione, che fornisce una rapida trasmissione di impulsi di informazioni da organi controllati. Funzione di conduttore il midollo spinale viene eseguito a causa della presenza di un'efficace trasmissione degli impulsi attraverso il tessuto nervoso.
Nella pratica medica e anatomica, è consuetudine utilizzare i seguenti termini: 
Dove si trovano i percorsi del midollo spinale?
Tutto tessuti nervosi situato nella sostanza grigia e bianca, collega le corna spinali e la corteccia degli emisferi.La caratteristica morfofunzionale delle vie discendenti del midollo spinale limita la direzione degli impulsi in una sola direzione. Le sinapsi sono irritate dalla membrana presinaptica a quella postsinaptica.
La funzione di conduzione del midollo spinale e del cervello corrisponde alle seguenti possibilità e alla posizione delle principali vie ascendenti e discendenti:
- Percorsi associativi - sono "ponti" che collegano le aree tra la corteccia e i nuclei della materia grigia. Composto da fibre corte e lunghe. I primi si trovano all'interno di una metà o lobo degli emisferi cerebrali.
Le fibre lunghe sono in grado di trasmettere segnali attraverso 2-3 segmenti della materia grigia. Nella sostanza cerebrospinale, i neuroni formano fasci intersegmentali. - Fibre commissurali - formano il corpo calloso, collegando le sezioni neoformate del midollo spinale e del cervello. Disperdere in modo radioso. Si trovano nella materia bianca del tessuto cerebrale.
- Fibre di proiezione: la posizione dei percorsi nel midollo spinale consente agli impulsi di raggiungere la corteccia cerebrale il più rapidamente possibile. Per natura e caratteristiche funzionali, le fibre di proiezione sono divise in ascendenti (percorsi afferenti) e discendenti.
I primi si dividono in esterocettivi (vista, udito), propriocettivi ( funzioni motorie), interorecettivo (comunicazione con organi interni). I recettori si trovano tra colonna vertebrale e l'ipotalamo.

L'anatomia dei percorsi è piuttosto complicata per una persona che non ne ha educazione medica. Ma la trasmissione neurale degli impulsi è ciò che rende il corpo umano un tutt'uno.
Le conseguenze dei danni ai percorsi
Per comprendere la neurofisiologia delle vie sensoriali e motorie, è necessario acquisire familiarità con l'anatomia della colonna vertebrale. Il midollo spinale ha una struttura molto simile a un cilindro circondato da tessuto muscolare. All'interno della materia grigia ci sono percorsi conduttivi che controllano il funzionamento degli organi interni, così come le funzioni motorie. I percorsi associativi sono responsabili del dolore e delle sensazioni tattili. Motore - per le funzioni riflesse del corpo.
All'interno della materia grigia ci sono percorsi conduttivi che controllano il funzionamento degli organi interni, così come le funzioni motorie. I percorsi associativi sono responsabili del dolore e delle sensazioni tattili. Motore - per le funzioni riflesse del corpo.
A seguito di traumi, malformazioni o malattie del midollo spinale, la conduzione può diminuire o interrompersi completamente. Ciò accade a causa della morte delle fibre nervose. Per completa violazione la conduzione degli impulsi del midollo spinale è caratterizzata da paralisi, mancanza di sensibilità degli arti. Iniziano i fallimenti nel lavoro degli organi interni, di cui è responsabile la connessione neurale danneggiata. Quindi, con danni alla parte inferiore del midollo spinale, si osservano incontinenza urinaria e defecazione spontanea.
L'attività riflessa e di conduzione del midollo spinale viene disturbata immediatamente dopo l'inizio della degenerazione alterazioni patologiche. C'è una morte di fibre nervose difficili da ripristinare. La malattia progredisce rapidamente e grave violazione conducibilità. Per questo motivo, inizia trattamento farmacologico necessario il prima possibile.
Come ripristinare la pervietà del midollo spinale
Il trattamento della non conduttività è principalmente associato alla necessità di fermare la morte delle fibre nervose, nonché di eliminare le cause che sono diventate un catalizzatore di cambiamenti patologici.Trattamento medico
Consiste nella nomina di farmaci che prevengono la morte delle cellule cerebrali, nonché un sufficiente afflusso di sangue all'area danneggiata del midollo spinale. Questo tiene conto caratteristiche dell'età la funzione di conduzione del midollo spinale e la gravità della lesione o della malattia.Per una stimolazione extra cellule nervose in cura impulsi elettrici per aiutare a mantenere il tono muscolare.
Chirurgia
L'operazione per ripristinare la conduzione del midollo spinale interessa due aree principali:- Eliminazione dei catalizzatori che causavano la paralisi delle connessioni neurali.
- Stimolazione del midollo spinale per ripristinare le funzioni perdute.
Medicina tradizionale per i disturbi della conduzione
I rimedi popolari per la conduzione compromessa del midollo spinale, se usati, dovrebbero essere usati con estrema cautela per non peggiorare le condizioni del paziente.Particolarmente popolari sono: 
Ripristina completamente connessioni neurali difficile dopo un infortunio. Molto dipende dall'accesso rapido a centro medico E assistenza qualificata neurochirurgo. Più tempo passa dall'inizio alterazioni degenerative, temi meno possibilità ripristinare la funzionalità del midollo spinale.
I percorsi del midollo spinale sono collegamenti afferenti ed efferenti di archi riflessi che si chiudono a diversi livelli del cervello. Collegano diversi livelli del midollo spinale con varie parti cervello. Secondo uno di loro, gli impulsi vengono inviati dal midollo spinale al cervello, secondo altri - nella direzione opposta. I primi sono chiamati ascendenti, i secondi discendenti.
Percorsi ascendenti. I tratti ascendenti del midollo spinale includono:
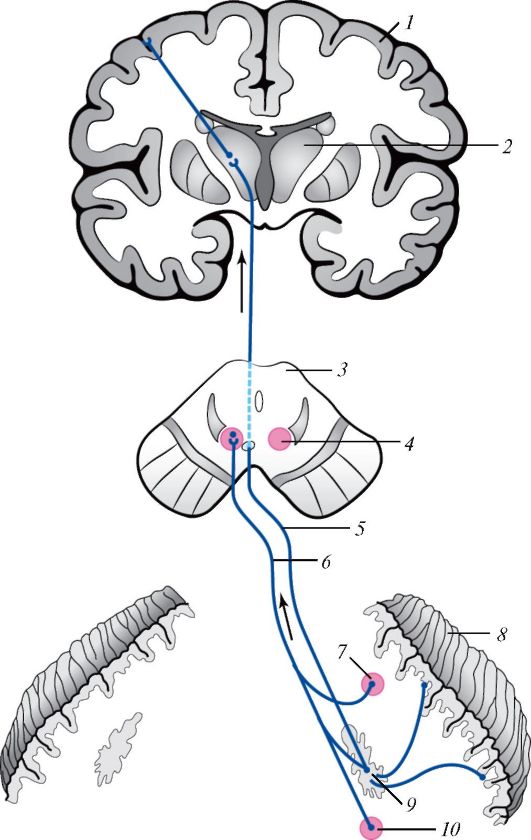
1. Il percorso della sensibilità profonda lungo le colonne posteriori: il fascio di Gaulle e il fascio di Burdakh.
2. Il percorso della sensibilità cutanea lungo le colonne laterali del midollo spinale - il fascio spinotalamico.
3. Vie cerebellari lungo le colonne laterali del midollo spinale, la via cerebellare diretta di Flexig e il fascio decussato di Gowers.
Vie della profonda sensibilità. Le cellule del primo neurone della sensibilità profonda si trovano nei nodi intervertebrali, che sono i protoneuroni o i primi neuroni di tutti i tipi di sensibilità. I processi periferici di queste cellule, sotto forma di porzioni sensibili dei nervi periferici, terminano in speciali recettori nei muscoli, nei tendini e nelle articolazioni. I processi centrali delle cellule sotto forma di radici posteriori vengono inviati al midollo spinale. Le fibre radicolari posteriori, che conducono una sensibilità profonda, senza entrare nella materia grigia del midollo spinale, formano con tutta la loro massa le colonne posteriori del midollo spinale. Nel punto di entrata nel midollo spinale, le fibre della sensibilità profonda si dividono in corte discendenti e lunghe ascendenti. Questi ultimi sotto forma di fasci di Gaulle e Burdakh, senza interrompersi o incrociarsi nel midollo spinale, salgono al midollo allungato, dove terminano nei nuclei del midollo allungato. Dalle cellule di quest'ultimo iniziano le fibre del secondo neurone delle vie della sensibilità profonda.
Le fibre del secondo neurone passano dal lato opposto (l'intersezione dell'ansa mediale) e, come parte dell'ansa mediale, raggiungono il nucleo laterale talamo, dove si trovano le cellule del terzo neurone della sensibilità profonda.
Da qui le fibre attraverso coscia posteriore la capsula interna è inviata alla corteccia cerebrale, distribuita principalmente nella regione del giro centrale anteriore e in parte posteriore e del lobo parietale.
Pertanto, l'intero percorso della sensibilità profonda è costituito da tre neuroni consecutivamente articolati. Lungo di essi si svolgono la sensazione muscolo-articolare, la sensibilità vibrazionale e tattile. La sensibilità tattile, come già accennato, si esplica in due modi. Gli stimoli tattili più elementari si propagano lungo i percorsi della sensibilità cutanea, quelli più complessi (localizzazione, discriminazione, sensibilità bidimensionale-spaziale) - lungo i percorsi della sensibilità profonda.
Nel midollo spinale, il fascio di Gaulle si trova più medialmente e trasmette sensazioni dalle gambe e divisioni inferiori torso. Il fascio di Burdach giace più lateralmente e conduce la sensazione dalle braccia e dalle parti superiori del corpo.
Metodologia per lo studio della sensibilità profonda. La sensibilità muscolo-articolare viene indagata in questo modo. Malato di occhi chiusi deve determinare in quale direzione il ricercatore compie movimenti passivi nelle articolazioni delle dita o nelle articolazioni più grandi delle braccia e delle gambe, o descrivere la posizione in cui si trova il suo braccio o la sua gamba, a cui è stata precedentemente assegnata questa o quella posa.
La sensibilità alle vibrazioni viene esaminata utilizzando un diapason. La gamba di un diapason che suona è posizionata su una o un'altra sporgenza ossea (caviglie, processi stiloidi, rotula, costole, ecc.). In secondi, viene determinato il tempo durante il quale il soggetto avverte la vibrazione. Va ricordato che quando sono interessati i pilastri posteriori, la sensibilità vibrazionale diminuisce prima di altri tipi di sensibilità.
Senso di localizzazione. Il paziente con gli occhi chiusi deve indicare con precisione il punto di contatto con la pelle. Normalmente è consentito un errore entro 1 cm.
Sensazione di pressione. Normalmente, una persona determina un aumento della pressione prodotta di 1/20 o 1/40 del valore iniziale a una pressione compresa tra 75 e 200 g La mano del paziente deve trovarsi su un supporto.
Tipi complessi di sensibilità. La sensibilità discriminatoria viene esaminata utilizzando la bussola di Weber. Normalmente la capacità di discriminare tra due stimoli applicati contemporaneamente non è la stessa in diverse parti del corpo (da 2 a 60 mm).
La sensibilità bidimensionale-spaziale è determinata in modo tale che il paziente, con gli occhi chiusi, chiami numeri o semplici figure disegnate dal dito del ricercatore su una o l'altra parte del corpo (linee, croci, numeri).
Semiotica e diagnostica topica lesioni del tratto sensoriale profondo. A seconda della sconfitta dell'uno o dell'altro legame di profonda sensibilità, le sue violazioni si notano in una certa parte del corpo. Con danni ai nervi periferici, la sensibilità profonda soffre nelle aree innervate da questi nervi. Di solito cade anche la sensibilità della pelle. La sconfitta delle radici posteriori prima del loro ingresso nel midollo spinale comporta un disturbo radicolare di tutti i tipi di sensibilità, compresa quella profonda. Il tipo di danno del conduttore alla sensibilità profonda si verifica quando i conduttori nel midollo spinale e in altre parti del sistema nervoso centrale sono danneggiati, fino alla corteccia cerebrale.
Con una lesione unilaterale dei fasci di Gaulle e Burdach nel midollo spinale, si nota una violazione della sensibilità profonda sul lato della lesione. Danni finiti livelli alti(tronco, tubercolo ottico, corteccia) provoca disturbi sensoriali sul lato opposto del fuoco.
La violazione della sensibilità profonda priva il paziente dell'opportunità di compiere movimenti sottili, di determinare l'oggetto sentendolo. I movimenti del paziente diventano scoordinati, atattici a causa del fatto che le cellule cinestetiche dell'analizzatore motorio della corteccia cerebrale non ricevono segnali normali da un muscolo in contrazione, da un tendine o da un'articolazione in movimento.
Questi disturbi sono più pronunciati quando i conduttori della sensibilità profonda nel midollo spinale sono danneggiati (atassia spinale).
L'atassia spinale è più pronunciata nella posizione di Romberg. Al paziente viene offerto di stare in piedi con i talloni e le dita dei piedi spostati e le braccia estese in avanti o ai lati. In presenza di atassia, è difficile per il paziente stare in questa posizione. Quando si chiudono gli occhi, l'atassia aumenta bruscamente e il paziente cade senza supporto. L'andatura del paziente diventa instabile. Alza le gambe in alto e con forza, colpendo i talloni, le appoggia a terra. Al buio, senza un sufficiente controllo visivo, camminare diventa impossibile. Con gli occhi chiusi, il paziente non può toccare indice alla punta del naso (test del dito contro il naso), toccare il tallone di una gamba con il ginocchio dell'altra e tirarlo dritto su e giù lungo la superficie anteriore della parte inferiore della gamba (test del tallone-ginocchio).
Vie della sensibilità cutanea. I processi periferici delle cellule dei gangli intervertebrali (protoneuron) come parte della porzione sensibile dei nervi periferici terminano in speciali recettori cutanei. I processi centrali nella composizione delle radici posteriori vengono inviati al midollo spinale. Le fibre radicolari della sensibilità cutanea entrano nel midollo spinale, formando l'area Lisauer. I collaterali di queste fibre terminano alle cellule della sostanza gelatinosa che ricopre la periferia del corno posteriore. Le fibre delle cellule della sostanza gelatinosa terminano nelle cellule della base del corno posteriore, che sono le cellule del secondo neurone nella conduzione della sensibilità cutanea.
Dalle cellule del corno posteriore, i conduttori della sensibilità cutanea vengono inviati attraverso la commessura anteriore al lato opposto, essendosi precedentemente sollevati verso l'alto di 2-3 segmenti sul lato. Spostandosi sul lato opposto, si formano alla periferia palo laterale la cosiddetta via spinotalamica. Le fibre del fascio spinotalamico, senza interruzione, passano attraverso il midollo allungato, il ponte varolico, il mesencefalo, fino al tubercolo visivo, suo nucleo laterale, dove si trovano le cellule del terzo neurone della sensibilità cutanea. Da qui, i conduttori della sensibilità cutanea attraverso la coscia posteriore della capsula interna sono diretti principalmente verso la parte posteriore giro centrale e lobo parietale - analizzatore cutaneo corticale. Così, il percorso della sensibilità cutanea, oltre che profonda, è costituito da tre neuroni consecutivamente articolati. Nel fascio spinotalamico, le fibre che portano gli impulsi della sensibilità cutanea dalle gambe sono localizzate più lateralmente, e le fibre che conducono la sensibilità dalle parti sovrastanti del tronco e delle braccia sono localizzate più medialmente.
Le vie della sensibilità cutanea conducono il dolore, il caldo, il freddo e in parte la sensibilità tattile. Come accennato in precedenza, la sensibilità tattile è svolta principalmente da conduttori di profonda sensibilità.
Metodo per lo studio della sensibilità cutanea. La sensibilità al dolore viene esaminata applicando punture di spillo al varie sezioni corpo. Il ricercatore cerca di applicare l'irritazione in modo uniforme. Per confronto, le iniezioni vengono effettuate in aree simmetriche della pelle. In questo caso il soggetto giace sul letto con gli occhi chiusi. La sensibilità alla temperatura viene determinata utilizzando un termoestesiometro Roth o provette con acqua calda e acqua fredda. Normalmente, una persona distingue una differenza di temperatura di 1-2 °.
Lo studio della sensibilità tattile viene effettuato in questo modo: ogni tocco sulla pelle (con batuffolo di cotone, pennello) deve essere confermato dal paziente con la parola "sì" o contando. In questo caso, è utile cambiare il ritmo del tocco. IN singoli casi Quando è richiesto un test di sensibilità particolarmente fine, la sensibilità dei capelli viene controllata utilizzando una serie di peli e setole.
Secondo la natura, il grado e l'intensità, si distinguono i seguenti tipi disturbi della sensibilità cutanea.
1. La completa perdita di sensibilità cutanea in una particolare area della superficie corporea si chiama anestesia. In un senso più stretto, l'anestesia si riferisce alla perdita della sensibilità tattile. La violazione della sensibilità al dolore è chiamata analgesia, temperatura - termanestesia.
2. Una diminuzione della sensibilità della pelle è chiamata ipoestesia. A seconda della diminuzione dell'uno o dell'altro tipo di sensibilità, parlano di ipalgesia, termoipestesia.
3. Aumento della sensibilità - iperestesia - di solito si verifica a causa di una diminuzione della soglia di eccitabilità ed è molto meno comune, principalmente con processi irritativi nei percorsi corrispondenti e aumento generale eccitabilità del sistema nervoso.
4. La percezione perversa degli stimoli, quando un tipo di stimolo sensibile viene percepito dal paziente come un altro (ad esempio, freddo come caldo, tattile come doloroso), si chiama disestesia. Quest'ultimo è più spesso incluso come uno dei componenti del fenomeno dell'iperpatia.
5. Sensazioni di gattonare, intorpidimento, oppressione, sensazioni di passaggio corrente elettrica ecc., che sorgono indipendentemente in una o nell'altra parte del corpo senza causare irritazione dall'esterno, sono chiamate parestesie.
6. Uno speciale disturbo qualitativo della sensibilità, osservato più spesso con lesioni del tubercolo visivo, è chiamato iperpatia. Questo tipo di disturbo della sensibilità è caratterizzato da un aumento della soglia di eccitabilità, dall'incapacità di localizzare l'irritazione, dalla cancellazione di una differenza qualitativa tra gli stimoli, da una colorazione emotiva sgradevole e dolorosa della sensazione, da una forte reazione motorio-affettiva del paziente, così come un lungo effetto collaterale (la sensazione del paziente continua dopo la cessazione dell'irritazione).
7. Il dolore spontaneo può verificarsi senza causare irritazione dall'esterno in una o nell'altra zona di innervazione del nervo, della radice o del conduttore. Distinguere in particolare il cosiddetto dolore centrale nella sconfitta del talamo.
Semiotica e diagnosi topica delle lesioni da sensibilità cutanea. Il coinvolgimento nel processo di uno o più nervi periferici comporta una violazione della sensibilità cutanea nelle aree di innervazione di questi nervi. Questo tipo di disturbo della sensibilità è chiamato periferico o distale. Con lesioni multiple dei nervi periferici (polineurite), la sensibilità è sconvolta parti distali mani e piedi, assumendo la forma di "guanti" e "calze". Naturalmente, con danni ai nervi periferici, una violazione della sensibilità della pelle in un modo o nell'altro è combinata con altri tipi. disturbi sensoriali così come i disturbi del movimento. Dolore, indolenzimento lungo i tronchi nervosi e sintomi del dolore tensione nervosa.
Quando le radici posteriori sono danneggiate prima che entrino nel midollo spinale, si osserva un tipo di disturbo della sensibilità radicolare e soffrono in vari gradi tutti i tipi di sensibilità, sia cutanea che profonda, all'interno delle radici colpite. Il dolore, sia spontaneo che quando le radici vengono tirate, è un compagno frequente del coinvolgimento delle radici posteriori nel processo.
La lesione del corno posteriore comporta una perdita di sensibilità secondo il tipo segmentale sul lato omonimo, nell'area corrispondente ai segmenti colpiti. Con una lesione unilaterale dei segmenti cervicale inferiore e toracico superiore, la perdita di sensibilità assume la forma di una "mezza giacca". Caratteristico della sconfitta del corno posteriore è un tipo dissociato di disturbo della sensibilità (la sensibilità al dolore e alla temperatura soffre e la sensibilità profonda e tattile è preservata). Questa dissociazione dei disturbi sensoriali è patognomonica della siringomielia. Spesso, la sconfitta del corno posteriore è accompagnata da dolore persistente, che ricorda il dolore simpatico in natura.
Con danni alla commessura anteriore, si notano disturbi della sensibilità segmentale bilaterale dello stesso tipo dissociato. Quando i segmenti cervicali e toracici inferiori di entrambi i lati sono coinvolti nel processo, il disturbo della sensibilità assume la forma di una "giacca".
Quando il fascio spinotalamico è danneggiato, i disturbi della sensibilità cutanea sono di natura conduttiva. Sotto il danno sul lato opposto del focus cade la temperatura e la sensibilità al dolore. Per un rapido orientamento in relazione al livello dei disturbi sensoriali si possono utilizzare i seguenti punti di identificazione: D2 corrisponde a ascelle, D4-D5 - il livello dei capezzoli, D8 - il livello dell'ipocondrio, D10 - il livello dell'aletta, D12 - il livello delle pieghe inguinali. Tuttavia, va tenuto presente che limite superiore disturbi della sensibilità cutanea è di 2-3 segmenti al di sotto del presunto focus patologico spinale.
La sconfitta dei conduttori della sensibilità cutanea nella regione del tronco encefalico (sopra l'intersezione delle vie sensoriali), il talamo, la capsula interna, la corteccia cerebrale provoca disturbi anche nella metà opposta del corpo.
Tratti cerebellari ascendenti. Tratto cerebellare diretto Flexig - connessione a due neuroni del midollo spinale con il cervelletto. Gli assoni delle cellule dei nodi intervertebrali (il primo neurone) entrano nel midollo spinale lungo le radici posteriori e terminano in un gruppo di cellule noto come colonna di Clark. Da qui, gli assoni del secondo neurone (fascio di Flexig) lungo la periferia della parte posteriore della colonna laterale del midollo spinale del loro lato salgono fino al midollo allungato e, come parte del peduncolo cerebellare inferiore, terminano nel corteccia del verme cerebellare (la sua sezione superiore).
Il tratto cerebellare laterale di Gowers è costituito da due neuroni. Gli assoni delle cellule dei nodi intervertebrali (il primo neurone) come parte delle radici posteriori passano nel midollo spinale, dove terminano nelle cellule della base del corno posteriore (il secondo neurone). Gli assoni sono l'ultima parte dalla loro parte e per la maggior parte- dalla parte opposta (croce nella punta bianca) si innalzano come parte della parte periferica della parte ventrale della colonna laterale al ponte. Inoltre, gira attorno al peduncolo cerebellare anteriore ed entra nel velo cerebrale anteriore, dove, dopo la decussazione, termina nel verme cerebellare, nelle sue sezioni inferiori.
Il coinvolgimento isolato di questi percorsi è raro. Coinvolgendoli processo patologico di solito causa atassia cerebellare dalla parte omonima.



