Жаропонижающие средства для детей назначаются педиатром. Но бывают ситуации неотложной помощи при лихорадке, когда ребенку нужно дать лекарство немедленно. Тогда родители берут на себя ответственность и применяют жаропонижающие препараты. Что разрешено давать детям грудного возраста? Чем можно сбить температуру у детей постарше? Какие лекарства самые безопасные?
I. Поражение роландовой области, т. е. передней и задней центральных извилин, характеризуется выпадением двигательных или чувствительных функций на противоположной стороне тела. Очаги в области передней центральной извилины вызывают, понятно, центральные параличи или парезы. В отличие от поражений внутренней капсулы, которые обычно дают картину полной гемиплегии, поражения коры чаще бывают более ограниченными (моноплегии), ибо расположение клеток Беца здесь менее компактное, чем волокон пирамидных пучков в капсуле. Могут наблюдаться гемипарезы с явным преобладанием поражения руки, ноги или лица; не столь редки и чистые моноплегии. Преимущественное поражение ноги указывает на локализацию процесса в верхних отделах передней центральной извилины, руки - в среднем и лица и языка - в нижнем.
При раздражении области передней центральной извилины возникают судороги тонического и клонического характера в мускулатуре, иннервируемой раздраженным участком - припадки корковой, или джексоновской, эпилепсии, о которой подробнее будет сказано ниже, а иногда и общей.
Очаги в области задней центральной извилины вызывают расстройства чувствительности на противоположной стороне тела. Для корковых поражений характерна утрата суставно-мышечного чувства, тактильного, болевого, температурного, локализации, тонкого различения характера и степени раздражения и т.д. Для корковых (и вообще «надталамических») поражений характерно своеобразное «расщепление» чувствительности: одновременно с утратой всех указанных видов чувствительности особо резкие, грубые, болевые и температурные раздражения не только воспринимаются, но и создают интенсивные, крайне неприятные, плохо локализуемые, иррадиирующие, долго длящиеся ощущения - гиперпатию (глава I).
II. ^ Поражение лобной доли (области, расположенной кпереди от передней центральной извилины) в правом полушарии (у правшей) может не давать отчетливых явлений выпадения или раздражения функций. Часто ориентирующим в этом отношении является поражение области «произвольного» поворота глаз и головы. Разрушение ее вызывает паралич взора в противоположную очагу сторону. Обычно этот симптом бывает нестойким и появляется главным о бразом при остро возникающих процессах в лобной доле. Вследствие сохранности симметричной зоны в другом полушарии возникает отклонение глазных яблок (часто и головы) в сторону очага. При раздражении же этой области возникают судорожные подергивания глаз и головы в противоположную пораженному полушарию сторону (подробнее в главе V, группа нервов глазных мышц). Такого рода припадки также относятся к корковой, или джексоновской, эпилепсии.
К числу лобных симптомов, также наблюдающихся одинаково при поражении как левого, так и правого полушария, относится лобная атаксия, резче всего проявляющаяся в отношении туловища и вызывающая, главным образом, расстройства стояния и ходьбы. При тяжелых поражениях больной, не имея параличей, не в состоянии сохранять вертикальное положение тела и, будучи поставлен на ноги, падает (астазия) или, с трудом удерживаясь на ногах, не может ходить (абазия). В более легких случаях лобных расстройств походки больной обнаруживает при ходьбе неустойчивость на поворотах и тенденцию к отклонению, чаще в сторону, противоположную пораженному полушарию. Таким же проявлением лобной атаксии является наблюдающаяся иногда при «пробе показания» (см. в главе IV о мозжечке) наклонность к промахиванию, обычно в сторону, противоположную пораженному полушарию, причем это явление нередко резче выражено в противоположной очагу руке. Возникновение мозжечковых расстройств при поражении лобных долей легко объяснить, если вспомнить о связях данной области коры с противоположным полушарием мозжечка (отсюда, как было указано выше, начинается лобный путь места - - tractus cortico-ponto-cerebellaris) 34 .
Изредка при поражении лобных долей наблюдается своеобразное расстройство - хватательные феномены. «Автоматическим хватанием» называется непроизвольное схватывание рукой предмета при прикосновении им к ладони больного; «навязчивым хватанием» является непроизвольное стремление захватывать окружающие предметы или следовать рукой за приближаемым и отдаляемым от руки больного предметом с тенденцией к его захвату. Эти автоматические явления отчетливо выражены в норме у маленьких детей и обезьян; при поражении лобных долей древний онто- и филогенетический рефлекс хватания растормаживается и может выявляться с достаточной отчетливостью 35 .
К числу также редких симптомов поражения лобной доли относится своеобразный «феномен сопротивления» («противодержания»): при попытке исследующего вывести ту или иную часть тела больного из существующего положения автоматически напрягаются антагонистические мышцы, в силу чего исследующий испытывает определенное сопротивление. Мы обращаем внимание на этот симптом потому, что он наблюдается, пожалуй, не реже, чем хватательные феномены; как и последние, этот симптом возникает при массивных и, по нашему впечатлению, чаще двухсторонних лобных поражениях.
Как частное проявление описываемого «феномена сопротивления» может быть расценен описанный нашим сотрудником И.Ю. Кохановским симптом. «смыкания век»: при попытке приподнять верхнее веко больного (и предупреждении, чтобы он этому не противился) ощущается определенное непроизвольное сопротивление.
^ Расстройства психики могут возникать при любых локализациях процесса в коре головного мозга, особенно диффузных. При поражении лобных долей они возникают относительно чаще и отличаются некоторым своеобразием, считающимся характерным для «лобных» психических нарушений. Отмечаются апатия, торпидность психики, ослабление памяти и внимания, отсутствие критического отношения к своему состоянию, недооценка тяжести заболевания. Чаще, чем депрессивные, наблюдаются состояния эйфории, склонность к шутливости, остротам, иногда довольно плоским и грубым. Довольно типична неряшливость, неопрятность больного (мочеиспускание в палате на пол, в постель).
Наблюдающиеся иногда малая выразительность и подвижность лица и общая гипокинезия находят себе объяснение в поражении лобных отделов, связанных с экстрапирамидной системой (см. глава VII о подкорковых ганглиях).
Эти изменения двигательной активности, а также изменения поведения могут быть объяснены и как нарушение приобретенных в жизненном опыте навыков действий и деятельности, т. е. как лобная (или «акинетическая») апраксия. Нам кажутся особенно убедительными своеобразные нарушения поведения при мочеиспускании у больных с поражением лобных долей. Как известно, больные иногда встают с постели, идут в уборную, но, не завершая свои действия до конца, мочатся в одежду; в других случаях, доходя до уборной, выпускают мочу на дверь последней; иногда, не отходя от кровати, мочатся на пол; лишь в крайних степенях расстройств больные неопрятны в постели. Это является свидетельством не столько отсутствия плана действий, сколько недовершения, недоведения его до конца 36 .
В отдельных случаях при поражении лобной доли наблюдается изолированный (без других пирамидных расстройств) центральный парез противоположной очагу лицевой мускулатуры.
Переходим к рассмотрению симптомов, возникающих при процессах только в левой лобной доле (или в правой у левшей).
^ Моторная афазия возникает при поражении области Брока, т. е. заднего отдела третьей лобной извилины. При этом расстройстве больной теряет способность говорить, но сохраняет в основном способность понимания речи. В отличие от анартрии, зависящей от паралича язычной мускулатуры, больной свободно двигает языком и губами, но утратил навыки (праксию) речевых движений. Одновременно с утратой речи возникает и аграфия; потеряв навыки звуковой речи, больной не может объясниться и письменно, что вполне имеет возможность сделать больной не с афазией, а с анартрией, т. е. параличом языка. При неполной моторной афазии (частичное поражение области Брока или в стадии восстановления функции) речь больного возможна, но запас слов ограничен, больной говорит медленно, с трудом, допуская ошибки (аграмматизм), которые сразу же замечает. В еще более легких случаях больной владеет всем запасом слов, но говорит с задержкой, «спотыкаясь» на слогах. Речь такого больного имеет только черты дизартрии или заикания.
Изолированная (не обусловленная поражением области Брока и не сопряженная с моторной афазией) аграфия является результатом поражения участка коры, расположенного в заднем отделе средней (второй) лобной извилины левого полушария (у правшей). Больной теряет способность письма, сохраняя остальные речевые функции (звуковую речь, понимание ее и способность понимания написанного). Как моторная афазия, так и аграфия представляют собой особый вид апраксии.
III. ^ Поражение теменной доли вызывает главным образом чувствительные расстройства. Рассмотрим сначала симптомы, возникающие в равной мере при поражении того или другого полушария.
Астереогнозия является результатом поражения как задней центральной извилины, так и области, расположенной кзади от нее. Чистая форма астереогноза наблюдается сравнительно редко; если сохранена функция чувствительного проекционного поля (задней центральной извилины), то больной, ощупывая взятый в противоположную очагу руку предмет, может ощутить и описать отдельные свойства его (вес, форму, величину, особенности поверхности, температуру), но не может создать общий суммированный чувствительный образ предмета и осуществить его «гнозию», «узнать» его. Оценка предмета останется такой, какой она была бы, если бы ощупывалась совершенно незнакомая вещь. В противоположность этой «чистой» форме астереогнозии, неузнавание предмета при поражении задней центральной извилины будет полным: из-за утраты всех видов чувствительности даже отдельные свойства и качества предмета не могут быть установлены.
Более редкой формой агнозии является аутотопоагнозия, или неузнавание частей собственного тела, искаженное восприятие его. При аутотопоагнозии возникают своеобразные нарушения представлений о собственном теле: больной путает правую сторону с левой, ощущает уродливые соотношения отдельных частей тела (например, кисть кажется ему непосредственным продолжением плеча, а не предплечья), ощущает наличие третьей руки или ноги; путает последовательность пальцев и т.д. Ощущение наличия ложных конечностей и лишних частей тела носит наименование псевдомелии (П.А. Останков - В.М. Бехтерев). В возникновении этих своеобразных расстройств имеет значение не только, а может быть и не столько поражение коры теменной доли (главным образом области межтеменной борозды, fissurae interparietalis), сколько связей теменной области коры со зрительным бугром. Аутотопоагнозия может возникать, по-видимому, при поражении как левой, так и правой теменных долей.
Аутотопоагнозия нередко сочетается с анозогнозией, при которой наблюдается отсутствие сознания своего дефекта, чаще всего - паралича. Больной утверждает, что он двигает парализованными конечностями, описывает, как он их поднял, согнул и т.д. Анозогнозия является результатом поражения правой теменной доли и наблюдается только при левосторонних гемиплегиях (у прав-шей). Как аутотопоагнозия, так и анозогнозия возникают на фоне глубоких нарушений суставно-мышечного чувства, паралича и известной деградации личности.
Одним из расстройств, возникающих при поражении коры левой теменной доли, является апраксия. Как уже было указано, наиболее отчетливые формы апраксии возникают при поражениях в области краевой извилины - gyrus supramarginalis, вернее, при более глубоком расположении очага в белом веществе, под ней: больной теряет способность производить сложные целенаправленные действия при отсутствии параличей и полной сохранности элементарных движений. В случаях резко выраженной апраксии человек становится совершенно беспомощным, теряя навыки привычных действий и способы пользования предметами. Так, больной не может самостоятельно одеться, застегнуться; путает последовательность действий, не доводит их до конца, беспомощен в обращении с тем или иным предметом или инструментом и т.д. Поведение человека может расстраиваться до такой степени, что больной производит впечатление слабоумного. При апраксии либо вовсе теряются навыки «плана» движений, по которому развертывается сложное действие, либо этот план только нарушается, в силу чего путается последовательность отдельных движений. Наряду с другими сложными действиями, могут утрачиваться навыки и символических движений: отдание воинского приветствия, жест угрозы пальцем и т.д.
При очагах в области gyrus supramarginalis левого полушария (у прав-шей) апраксия возникает в обеих руках; если в процесс вовлечена и передняя центральная извилина, то апраксия наблюдается в левой руке при правосторонней гемиплегии. В редких случаях, при поражении мозолистого тела, может возникать изолированная апраксия в левой руке.
При поражении угловой извилины - gyrus angularis - в левой теменной доле у правшей (и в правой у левшей) наблюдается алексия - утрата способности расшифровки письменных знаков - понимания написанного. Одновременно расстраивается и способность письма. Больной обычно не обнаруживает полной аграфии, как при поражении второй лобной извилины, но делает ряд ошибок в письме, неправильно пишет слова, часто и буквы - вплоть до полной бессмысленности написанного. Алексия является одним из видов зрительной агнозии.
Кроме симптомов выпадения функций, при поражении теменных долей могут наблюдаться и симптомы раздражения. В этих случаях возникают чувствительные феномены, о которых будет сказано ниже.
IV. ^ Поражение височной доли правого полушария (у правшей) может не давать отчетливых симптомов. Все же в большинстве случаев удается установить некоторые симптомы выпадения или раздражения, характерные для обоих полушарий.
^ Квадрантная гемианопсия, переходящая постепенно при прогрессирующих процессах в полную одноименную гемианопсию противоположных полей зрения, является иногда одним из ранних симптомов поражения височной доли. Причина квадрантной гемианопсии лежит в неполном поражении волокон пучка Грасьоле (radiatio optica).
Атаксия, резче выраженная (как и лобная) в туловище, вызывает главным образом расстройства стояния и ходьбы.
Отмечаются отклонения туловища и наклонность к падению кзади и в сторону, чаще противоположную пораженному полушарию. При пробе показания может наблюдаться промахивание кнутри в противоположной очагу руке. Атактические расстройства при процессах в височной доле возникают в результате поражения тех областей, откуда начинается затылочно-височный путь моста (tractus oortico-ponto-cerebellaris), связывающий височную долю с противоположным полушарием мозжечка.
^ Слуховые, обонятельные и вкусовые галлюцинации, являющиеся иногда начальным симптомом («аурой») эпилептического припадка, суть проявления раздражения соответствующих анализаторов, локализующихся в височных долях. Разрушение этих чувствительных зон (одностороннее) заметных расстройств слуха, обоняния и вкуса не вызывает (каждое полушарие связано со своими воспринимающими аппаратами на периферии с обеих сторон - своей и противоположной). Довольно характерными для поражения височной доли следует считать приступы вестибулярно-коркового головокружения, сопровождающиеся ощущением нарушения пространственных соотношений больного с окружающими предметами (существует представительство вестибулярного аппарата в коре височной доли); нередки сочетания такого головокружения со слуховыми галлюцинациями (гулы, шумы, жужжание).
В отличие от поражений правого полушария, очаги в левой височной доле (у правшей) часто влекут за собой тяжкие расстройства.
Наиболее частым симптомом является сенсорная афазия, возникающая в результате поражения области Вернике, расположенной в заднем отделе верхней височной извилины. Больной утрачивает способность понимать речь. Слышимые слова и фразы не связываются с соответствующими им представлениями, понятиями или предметами; речь больному становится непонятной совершенно так же, как если бы с ним говорили на незнакомом ему языке. Установить с такого рода больным контакт с помощью речи чрезвычайно трудно: он не понимает, чего от него хотят, о чем его просят и что ему предлагают. Одновременно с этим расстраивается и собственная речь больного. В отличие от больного с моторной афазией, больные с поражением области Вернике могут говорить и часто отличаются излишней говорливостью и даже болтливостью, но речь становится неправильной; вместо нужного слова произносится ошибочно другое, заменяются буквы или неправильно расстанавливаются слога. В тяжелых случаях речь больного становится совершенно непонятной, представляя собой бессмысленный набор слов и слогов («салат из слов»). Нарушение правильности речи, несмотря на сохранность области Брока, объясняется тем, что в результате поражения области Вернике выпадает контроль над собственной речью. Больной с сенсорной афазией не понимает не только чужую речь, но и свою: отсюда ряд ошибок, неправильностей и т.д. (парафазия). Дефектов своей речи больной не замечает. Если больной с моторной афазией досадует на себя и свою беспомощность в речи, то больной с сенсорной афазией подчас досадует на людей, которые не могут его понять.
Поскольку чтение и письмо являются навыками, приобретенными позднее звуковой речи и поскольку функции лексии и графии находятся в тесной зависимости от функции понимания устной речи, постольку поражение области Вернике вызывает сопряженно не только нарушения правильности речи, о чем только что было сказано, но и расстройства чтения и письма.
Сравнивая ущерб речевых функций, наносимый больному поражением различных отделов мозга, установим, что наименее тягостным является поражение заднего отдела второй лобной извилины; больной понимает обращенную к нему речь, говорит сам; расстройство ограничивается невозможностью писать и, обычно, читать. Поражение gyms angularis вызывает у него непонимание написанного и сопряжено с алексией - расстройством письма (аграфия, параграфия); иначе говоря, больной становится неграмотным, но сохраняет способность понимать речь и возможность говорить. При поражении области Брока больной утрачивает способность говорить (моторная афазия) и - сопряженно - писать; зато сохраняется понимание звуковой речи. Наконец, наиболее тягостным является поражение области Вернике: больной не понимает обращенной к нему речи, неправильно, а иногда и непонятно говорит сам, не может читать и писать. Установить с такого рода больными контакт обычно представляется чрезвычайно трудным.
Другим весьма своеобразным видом афазии является амнестическая афазия - симптом поражения заднего отдела височной и нижнего отдела теменной доли. При данном расстройстве выпадает способность определять «наименование предметов». Беседуя с больным, иногда не сразу можно заметить дефект его речи: больной говорит довольно свободно, правильно строит свою речь, понятен для окружающих. Все же заметно, что больной часто «забывает» слова и что фразы его бедны именами существительными. Дефект обнаруживается сразу, если предложить больному называть предметы: вместо названия он начинает описывать их назначение или свойства. Так, не называя карандаш, больной говорит: «это - чтобы писать»; про кусок сахара: «это кладут, мешают, делается сладко, пьют» и т.д. При подсказке названия больной подтверждает правильность его или отвергает, если предмет ему назвать неправильно. Объясняет свои неудачи больной тем, что он «забыл» название того или иного предмета (отсюда термин амнестическая афазия).
До последнего времени не существовало удовлетворительного объяснения этого своеобразного «изолированного» расстройства речевой функции; интересное и убедительное истолкование этого оригинального расстройства находим у Е.К. Сеппа. По его мнению, вначале, с развитием речи, сформировалось поле 37 (см. рис. 62) между корковым «центром» зрения и корковым «центром» слуха. Это поле является местом фиксации сочетаний зрительных и слуховых раздражении ребенка, начинающего понимать значение речевых звуков; последнее сочетается со зрительным образом предмета, который ему показывают и называют: название связывается со зрительным образом предмета. При дальнейшем развитии и усложнении речевой функции названия видимых предметов продолжают «откладываться» в зрительно-слуховом сочетательном поле, т. е. в поле 37. Становится понятным, почему при поражении этого поля нарушается связь между зрительным образом предмета и его названием. В остальном функция речи не нарушается. С этой точки зрения становится понятным, почему территорией, поражения которой вызывают амнестическую афазию, одни считали задний отдел нижней височной извилины, другие - основание нижней теменной дольки (угловой извилины). И та, и другая области составляют поле 37, связующее поля зрительной и слуховой гнозии (т. е., иначе говоря, и вернее, ассоциационные пути между ними).
Раздел афазий здесь изложен кратко и в упрощенном виде; не приведена подробная классификация афазий, подвиды ее основных форм. Приведенное здесь деление является в значительной мере условным: изолированно та или иная форма афазии встречается редко. Обычно к афазии одного вида примешиваются элементы и другой.
^ Исследование афазий (очень краткое и ориентировочное) производится следующим образом.
1. Проверяется понимание обращенной к исследуемому речи путем предложения устных заданий: поднять правую руку, левую заложить за спину; закрыть глаза и т.д. (сенсорная функция речи). Следует иметь в виду, что неисполнение или неправильное исполнение задания может зависеть не от поражения области Вернике, а от имеющихся апрактических расстройств.
2. Изучается собственная речь исследуемого: свободно ли говорит, правильно ли, обладает ли достаточным запасом слов, пет ли парафазии и т.д. (моторная функция речи). Предлагается повторение речи исследующего.
3. Проверяется способность понимания написанного путем предложения письменных заданий: сделать то или иное движение, взять тот или иной предмет и т.д. (функции чтения).
4. Проверяется, как исследуемый пишет: свободно или с затруднением, правильно ли построена фраза, нет ли параграфии и т.д. Понятно, что при исследовании способности чтения и письма следует внести поправку на степень грамотности исследуемого.
5. Предлагается с целью исключения амнестической афазии называть предметы.
V. ^ Поражение затылочной доли как области, связанной с функцией зрения, вызывает зрительные расстройства. Очаги в области fissurae calcarinae, расположенной на внутренней поверхности затылочной доли (рис. 66), вызывают выпадение противоположных полей зрения обоих глаз, что влечет за собой следующие расстройства.
^ Одноименная гемианопсия. Если поражена не вся область зрительного проекционного поля, а только территория, расположенная выше fissurae calcarinae - cuneus, то возникает не полная, а лишь квадрантная гемианопсия противоположных нижних квадрантов; в равной мере при поражении gyrus lingualis (ниже fissurae calcarinae) выпадают поля противоположных верхних квадрантов. Еще менее значительные очаги могут вызывать дефекты в виде островков в противоположных полях зрения, называемые скотомами. Скотомы обнаруживаются в обоих полях зрения и в одноименных квадрантах. В зависимости от степени поражения может возникать не гемианопсия, а гемиамблиопия - понижение зрения в противоположных полях. Одним из ранних симптомов поражения зрительного анализатора является выпадение цветовых ощущений в противоположных полях зрения; поэтому существенным иногда является исследование поля зрения не только на белый, но и на синий и красный цвета. При прогрессирующей гемианопсии дольше всего удерживается в «слепнущих» полях зрения светоощущение и восприятие движения предметов. Даже при обширных двухсторонних поражениях областей fissurae calcarinae редко наступает полная слепота: обычно сохраняется так называемое центральное, или макулярное, поле зрения обоих глаз.
При процессах, возникающих на широких территориях затылочных полей, в частности с поражением наружной поверхности левой затылочной доли (у правшей), может наблюдаться следующее явление.
^ Зрительная агнозия: больной не является слепым, он все видит, обходит препятствия, но теряет способность узнавать предметы по их виду. При ощупывании предмета он, как слепой, легко узнает их (через посредство стереогностического чувства). В тяжелых случаях ориентировка больного в окружающем крайне затруднена: мир представляется ему наполненным рядом незнакомых предметов с неизвестным назначением и применением. Случаи столь резко выраженной зрительной агнозии крайне редки. По-видимому, для возникновения такого расстройства недостаточно поражения одной левой затылочной доли, но необходимо одновременное выпадение функции и симметрично расположенного поля в другой затылочной доле.
Случаи частичной зрительной агнозии встречаются несколько чаще, но все же и они довольно редки: может быть агнозия только па цвета, может быть неузнавание лиц (больной не различает знакомых от незнакомых), домов на хорошо известной улице и т.д.
Понятно, что вместе со зрительной агнозией развивается и неузнавание написанного (письма), т. е. алексия.
Одним из проявлений зрительной агнозии является и так называемая метаморфопсия, когда нарушается правильное узнавание очертаний контуров предметов: последние представляются исковерканными, изломанными, неправильными.
В возникновении такого рода расстройств имеет значение нарушение связей затылочной области с височной, имеющей отношение к восприятию и оценке пространственных отношений (корковый отдел вестибулярного анализатора).
К явлениям раздражения, которые могут наблюдаться при процессах в затылочной доле, относятся следующие.
^ Зрительные галлюцинации: при раздражении проекционного зрительного поля в области fissurae calcarinae возникают «простые» галлюцинации (фотомы), т. е. световые, иногда цветовые явления в виде искр, пламени, теней и т.д. Раздражение наружной поверхности затылочной доли дает «сложные» галлюцинации в виде фигур, предметов, иногда движущихся, часто извращенных и устрашающих (метаморфопсии), что говорит о близости очага к височной доле. Обычно зрительные галлюцинации являются началом развивающегося вслед за ними эпилептического припадка, причем первой судорогой, следующей за зрительной галлюцинацией, бывает часто поворот головы и глаз в противоположую сторону (напомним о расположенном по соседству, на границе затылочной и теменной долей, участке, раздражение которого вызывает поворот глаз и головы в противоположную сторону).
^
СИМПТОМЫ РАЗДРАЖЕНИЯ КОРЫ ГОЛОВНОГО МОЗГА
Остановимся повторно и несколько подробнее на явлениях, развивающихся в результате раздражения головного мозга.
Для очаговых поражений характерны припадки частичной, или джексоновской, эпилепсии, хотя вполне возможны здесь и припадки типа общей эпилепсии. Типичным для джексоновской эпилепсии является начало судорог с ограниченной группы мышц при ясном вначале сознании. Припадок может этим и ограничиться, но иногда «генерализуется», переходя постепенно в общий судорожный припадок с потерей сознания, иногда недержанием мочи, прикусом языка и т.д. В противоположность джексоновской эпилепсии, припадок общей эпилепсии сразу начинается с общих судорог и потери сознания. Наличие джексоновских припадков часто облегчает решение вопроса о локализации процесса в области головного мозга. Решающее значение имеет начальный симптом припадка, ибо он указывает на источник первичного раздражения, на локализацию процесса.
Некоторые области при их раздражении дают определенный, характерный для них тип припадка (рис. 67).
1. ^ Раздражение передней центральной извилины вызывает припадки, начинающиеся с группы мышц, в которые следуют пути от пораженного отдела извилины (мышцы ноги, руки, лица). В случае генерализации припадка судороги распространяются на соседние мышечные группы соответственно иррадиации раздражения в соседние корковые территории.
Рис. 67. Корковые поля, раздражение которых вызывает характерные картины судорожных припадков (по Ферстеру).
2. Раздражение заднего отдела второй, или средней, лобной извилины дает припадок, начинающийся с подергиваний глазных яблок и головы в противоположную сторону; в дальнейшем возможна передача раздражения на соседние территории и генерализация судорог.
3. Раздражение так называемого переднего адверсивного поля - заднего отдела верхней лобной извилины - вызывает внезапную судорогу сразу всей противоположной мускулатуры тела. Одновременно возникает поворот головы, глаз, туловища, судороги конечностей. Сознание обычно утрачивается в начале припадка.
4. ^ Раздражение оперкулярной области, расположенной книзу от центральных извилин, вызывает своеобразные припадки ритмических жевательных, чавкающих, лизательных, глотательных движений с возможной затем генерализацией судорог.
Раздражение рассмотренных выше полей характеризуется судорогами, развивающимися без предшествующей чувствительной ауры, с которой, как с «сигнального симптома», начинаются припадки, разбираемые ниже.
5. ^ Раздражение задней центральной извилины вызывает приступы «чувствительной» джексоновской эпилепсии - парестезии в соответствующих раздраженному отделу областях противоположной стороны тела. При распространении припадка парестезии «расплываются» по соседству. Чаще, однако, иррадиация раздражения происходит в направлении передней центральной извилины с развитием после чувствительной ауры судорожных явлений.
6. ^ Раздражение заднего адверсивного поля - верхней теменной дольки - аналогично раздражению переднего адверсивного поля, вызывает внезапный приступ парестезий сразу во всей противоположной половине тела, а не постепенное распространение парестезий, как при раздражении задней центральной извилины. Вслед за чувствительной аурой следует приступ, характерный для переднего адверсивного поля - судороги, возникающие сразу во всей мускулатуре противоположной стороны тела (или сразу общий судорожный припадок).
7. ^ Раздражение затылочной доли вызывает припадки, начинающиеся со зрительных галлюцинаций; далее наблюдается поворот глаз и головы в противоположную сторону вследствие иррадиации раздражения в направлении территории, расположенной на границе затылочной и теменной долей; в дальнейшем обычно развивается общий судорожный припадок.
8. ^ Раздражение височной доли в области верхней височной извилины вызывает припадки с аурой в виде слуховых галлюцинаций. Если очаг локализуется в uncus gyri huppocampi (на внутренней стороне доли), то сигнальным симптомом являются обонятельные галлюцинации. Не всегда последующим симптомом является судорожный припадок: при процессах в височной доле вместо обычного джексоновского или общего эпилептического припадка могут после описанного типа аур наблюдаться приступы «малой эпилепсии» (petit mal) в виде кратковременной потери или затемнения сознания. Еще более типичными для раздражения височной доли считаются возникающие после упомянутого вида чувствительных аур (или без них) своеобразные сноподобные состояния, когда все окружающее кажется ненастоящим, нереальным, но в то же время странно знакомым, как будто уже пережитым в прошлом («ощущение уже виденного»).
^ Поражения основания головного мозга характеризуются главным образом поражением черепных нервов.
Процессы в области передней черепной ямки (см. рис. 27) вызывают при одностороннем поражении атрофию зрительного нерва с амаврозом или амблиопией на стороне поражения и утрату обоняния (аносмию) вследствие поражения bulbus или tractus olfactorii.
Симптомами поражения средней черепной ямки является выпадение функций глазодвигательного, отводящего и блокового нервов (III, VI и IV), вызывающее офтальмопарез или офтальмоплегию на стороне поражения, а также симптомы раздражения (невралгию) или нарушения проводимости тройничного нерва (расстройства чувствительности на лице).
Процессы на основании мозга в области ножки мозга вызывают альтернирующий паралич типа Вебера: на стороне поражения имеется паралич n. oculomotorii и на противоположной стороне - центральный паралич конечностей вследствие поражения в ножке мозга пирамидного пучка, перекрещивающегося ниже.
Поражения мозгового придатка (hypophysis), в частности опухоли его, сопровождаются битемпоральной гемианопсией из-за сдавления средних отделов хиазмы зрительных нервов (см. в главе V зрительные нервы) и рядом эндокринных расстройств. В одних случаях может наблюдаться акромегалия (гигантский рост языка, носа, нижней челюсти, рук и ног), в других - dystrophia adiposo-genitalis (патологическое ожирение, отсталость развития половых органов и вторичных половых признаков, ослабление половой функции). Наконец, в результате поражения инфундибулярной области (глава IX) могут возникнуть патологические жажда и голод (полидипсия и булимия), расстройства сна и т.д.
Поражения в области задней черепной ямки характеризуются поражением слухового и лицевого нервов (VIII и VII), иногда также отводящего и тройничного (VI и V) в случае локализации процесса в так называемом мосто-мозжечковом углу. При более каудальной локализации могут быть поражены блуждающий, языкоглоточный и подъязычный нервы (X, IX, XII). Мозжечковые расстройства при процессах в области задней черепной ямки отмечаются на стороне поражения, пирамидные - на противоположной, на своей или с обеих сторон.
То, что было рассмотрено здесь, относится к категории так называемых «первичных» симптомов поражения той или иной доли, того или иного отдела головного мозга. При опухолях головного мозга, абсцессах и кистах, при которых правильное определение очага поражения является практически особенно важным ввиду необходимого при них оперативного вмешательства, иногда приобретают немалое значение так называемые «вторичные» симптомы или «симптомы по соседству» (иногда и на отдалении). Увеличенная опухолью пораженная доля мозга оказывает давление на соседние области в силу смещений или возникающих расстройств крово- и ликворообращения.
Так, при опухолях лобной доли в результате давления на основание на стороне очага может наблюдаться односторонняя аносмия и первичная атрофия зрительного нерва; довольно характерно при этом развитие на противоположной стороне застойного соска зрительного нерва (из-за повышения внутричерепного давления - симптом Фостера-Кеннеди). По нашим наблюдениям, такое же значение может иметь при наличии двухсторонних застойных сосков резкое и быстрое падение остроты зрения на стороне очага, совершенно не соответствующее еще хорошо сохранившемуся зрению на противоположной стороне.
При опухолях передних отделов лобной доли (лобного полюса) из-за близости процесса к глазнице и fissura orbitalis superior могут развиться параличи глазодвигательных нервов (III, IV и VI), т. е. офтальмоплегия или офтальмопарез, расширение зрачка и экзофтальм, а также поражение верхней (1) ветви тройничного нерва.
При опухолях височной доли как симптом вторичный в первую очередь должен быть указан парез n. oculomotorii с птозом и с расширением зрачка, нередко сочетающийся с центральным гемипарезом на противоположной стороне - результат сдавления мозговой ножки («псевдовеберовский» альтернирующий синдром). М.Ю. Рапопорт подчеркивает значение как вторичного симптома при опухолях височной доли симпатического глазного синдрома, состоящего из нерезкого экзофтальма, расширения зрачка и тупых болей в глазу (раздражение симпатических волокон). Наконец, следует назвать поражение тройничного нерва, обычно частичное - той или иной его ветви. Чаще отмечается изолированная утрата на стороне поражения корнеального рефлекса, боли или нарушения чувствительности и, реже, поражение двигательной порции тройничного нерва - одностороннее нарушение иннервации жевателей, сказывающееся обычно только в смещении нижней челюсти при открывании рта в сторону поражения.
При опухолях затылочных долей несомненное диагностическое значение имеет синдром мозжечкового намета (В.В. Крамер, Н.Н. Бурденко, М.Ю. Рапопорт), когда в результате раздражения тенториального нерва возникают боли, иррадиирующие в глазные яблоки; наблюдается слезотечение, боли при давлении на глазные яблоки и при движении их.
Реже, при больших опухолях, растягивается и «провисает» книзу мозжечковый намет (tentorium cerebelli) и возникают симптомы поражения мозжечка; может наблюдаться даже утрата корнеального рефлекса и поражение отводящего (VI) нерва, что, впрочем, скорее должно рассматриваться уже как проявление общего повышения внутричерепного давления.
^
КОРА БОЛЬШИХ ПОЛУШАРИИ И ВНУТРЕННИЕ ОРГАНЫ
Общеизвестно положение, что процессы высшей нервной деятельности, протекающие в коре головного мозга, имеют отражение во внутренних органах и системах организма и что, наоборот, любое изменение внутренней среды так или иначе сказывается на функциональном состоянии нервных центров и на высшей нервной деятельности. Считалось, что представительства висцеральной иннервации в коре головного мозга не существует; что высшие центры, регулирующие внутренностные процессы организма, расположены в подбугровой области, но не в коре. Наконец, принималось, что роль коры в висцеральной иннервации диффузна, что действие различных областей коры на внутренние органы и процессы одинаково.
Этому противоречили уже старые работы В.М. Бехтерева, Н.Л. Миславского и др., давшие доказательства локализованности некоторых висцеральных функций в коре головного мозга (иннервации сосудов, потовых желез, желудочно-кишечного тракта, печени, почек и др.). Получены были и соответствующие материалы из клинических наблюдений. Ряд экспериментальных и клинических работ А.М. Гринштейна и его учеников показал зависимость состояния и деятельности некоторых внутренних органов и систем от поражения отдельных долей головного мозга.
Однако признать решенным вопрос о представительстве в определенных территориях коры иннервации отдельных внутренних органов нельзя. Так, К.М. Быков с сотрудниками, решая вопрос о значении в висцеральной иннервации у собак премоторного поля (в отношении премоторного поля имеется особенно много данных, показывающих роль его в висцеральной иннервации), установил лишь изменение темпа деятельности некоторых внутренних органов после экстирпации названного поля. К.М. Быков пришел к выводу, что в коре мозга нет достаточно точной локализации механизмов регуляции внутренних органов.
Важнейшим достижением советской науки в последнее время было установление самого принципа несомненного представительства в коре головного мозга иннервации висцеральных органов. Продолжая и развивая учение И.П. Павлова в приложении к внутренней среде организма, К.М. Быков и его школа создали учение об интерорецепции и кортико-висцеральной регуляции. Было развито положение И.П. Павлова о влиянии внешних факторов через кору головного мозга на все процессы, протекающие в организме; доказана универсальность павловского условного рефлекса для всех внутренних органов; установлена закономерность подчинения внутренностных процессов центральной нервной системе - коре головного мозга.
Одновременно с этими доказательствами единства внешнего и внутреннего в деятельности организма явились исследования той же школы, показавшие влияние внутренностных процессов на деятельность головного мозга, коры больших полушарий 37 .
^
ПОДСОБНЫЕ МЕТОДЫ ДИАГНОСТИКИ
Ценным подсобным методом для топической диагностики поражений головного мозга является пневмоэнцефало- и вентрикулография. Цереброспиыальная жидкость желудочков и наружного субарахноидального пространства заменяется частично воздухом или, лучше, кислородом, после чего производится рентгенография черепа. Воздух, являясь контрастным веществом, дает на снимках очертания желудочков и виден в наружном субарахноидальном пространстве. При опухолях, смещающих, сдавливающих или выполняющих желудочки, нормальный рисунок их изменен и помогает нередко ориентироваться в расположении опухоли. Так, при внутренней окклюзионной водянке желудочки растянуты, при опухоли смещены (рис. 68, 69).
Введение воздуха для энцефалографии производится путем люмбальной или цистернальной пункции. Дробно, по 5 - 10 мл, выпускается спинномозговая жидкость, после чего шприцем через пункционную иглу вводится воздух из расчета 12 см 3 на 10 мл жидкости (под влиянием температуры тела воздух в черепе несколько расширяется, но сжимается значительно больше). Для диагностики обычно достаточно при введении субокципитально 30 - 40 см 3 , при люмбальной пункции - 80 - 100 см 3 воздуха или кислорода.
Пневмоэнцефалография, особенно при опухолях, переносится иногда нелегко: наблюдаются цианоз, изменения дыхания и пульса, иногда коллапс. Поэтому данный метод уместен лишь в умелых руках и является подсобным в тех случаях, когда данных клинического исследования недостаточно для топической диагностики.
Менее опасной является вентрикулография: в данном случае воздух вводится непосредственно в боковой желудочек при помощи вентрикулопункции, являющейся уже оперативным вмешательством (наложение отверстия). Значение контрастной рентгенографии для топической диагностики опухолей головного мозга очень велико. При подозрении на локализацию процесса в задней черепной ямке, при далеко зашедших застойных сосках, при локализации в височной доле, при значительном понижении остроты зрения, допустима лишь вентрикулография 38 . Позднее других был предложен метод ангиографии. Контрастное вещество вводится в сонную артерию, после чего на рентгеноснимках получают рисунок системы внутренней сонной артерии (ангиограмму) своей стороны и через несколько секунд - вен и синусов (флебограмму). При наличии опухоли изменяется нормальный рисунок сети кровеносных сосудов (рис. 70), а при опухолях с богато развитыми сосудами видна ее тень (или клубок сосудов).
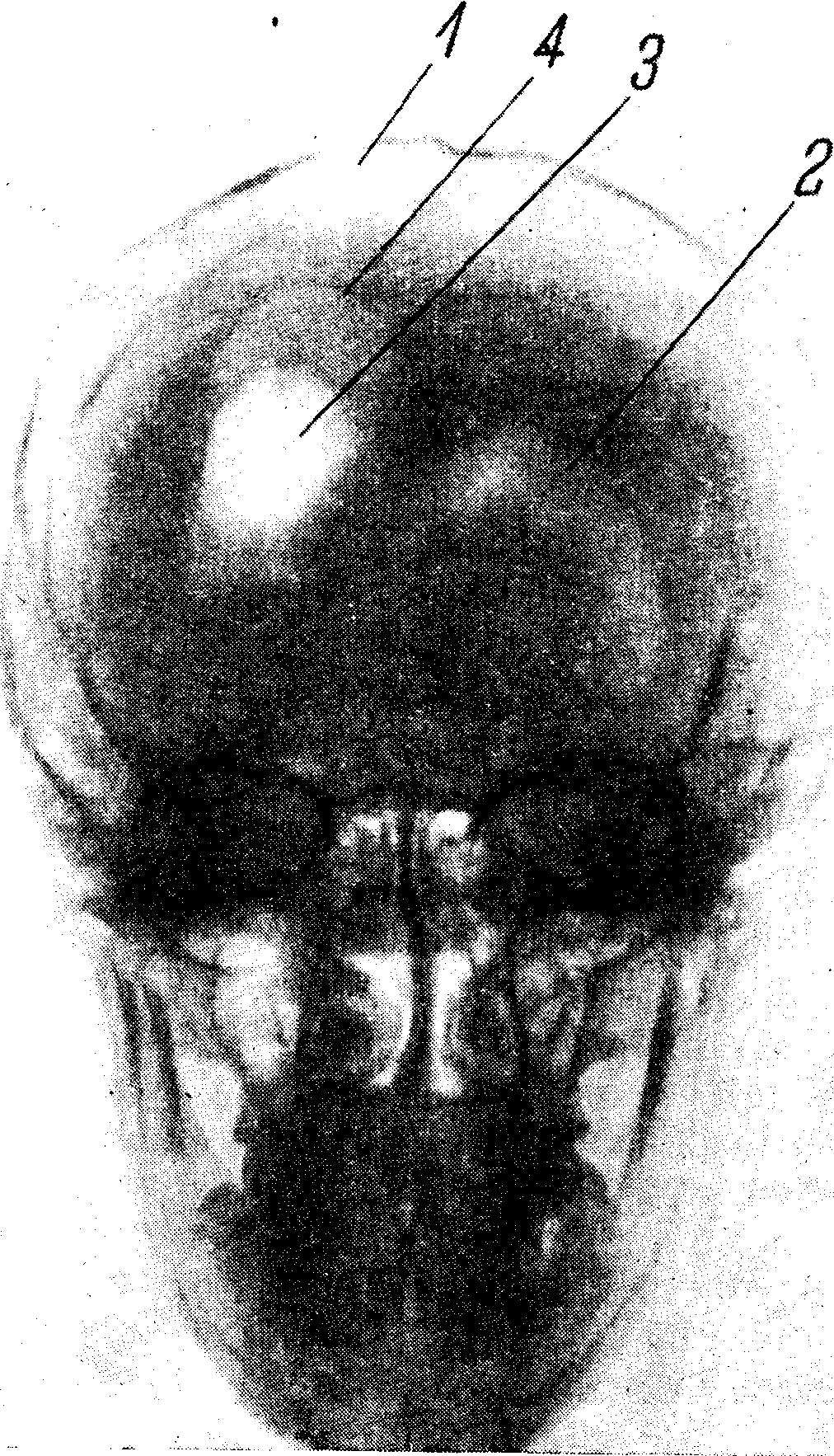
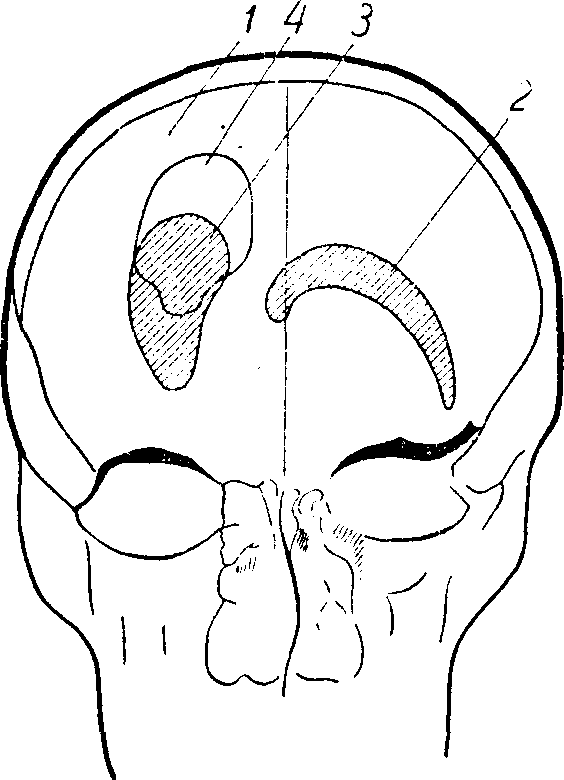
Рис. 68. Пневмоэнцефалограмма больного с травматической кистой правого полушария.
^ 1 - трепанационный дефект кости; 2 - нормальная конфигурация левого желудочка; 3 - изменение конфигурации и смещение правого бокового желудочка, подтянутого рубцом к трепанационному отверстию; 4 - киста, сообщающаяся с желудочком.

Рис. 69. Вентрикулограмма больной с опухолью в правой лобно-теменной области.
Отмечается большое смещение желудочков влево и переднего рога книзу.
![]()
Рис. 70. Ангиограмма правого полушария.
Сифон внутренней сонной артерии смещен кпереди. Передние и средние отделы средней мозговой артерии дугообразно смещены кверху. Спазмированные передняя ворсинчатая и задняя мозговая артерии изогнуты книзу. Нейринома, исходящая из правого гассерова узла (по Гальперин).
Для получения рисунка (ангиограммы) сосудов в области задней черепной ямки применяется введение контрастного вещества в a. vertebralis.
Весьма ценным вспомогательным методом диагностики поражений головного мозга является и электроэнцефалография. . Записи биотоков мозга производятся посредством наложения на кожу головы специальных электродов, воспринимающих колебания электрических потенциалов, которые затем усиливаются в 1 - 2 млн. раз и с помощью осциллографов регистрируются на фотопленке или бумажной ленте.
Записанные на электроэнцефалограмме (ЭЭГ) волны могут иметь различную частоту (ритм колебаний), амплитуду и форму. У здорового человека преобладают альфа-волны (частота 8 - 12 колебаний в секунду; амплитуда 10 - 50, реже до 100 мкВ) и бета-волны (частота 15 - 32 в секунду; амплитуда их в 2 - 4 раза меньше, чем амплитуда альфа-волн; поэтому бета-ритм обычно регистрируется лишь чувствительными катодными осциллографами). Альфа-ритм лучше всего выражен над затылочными долями, а бета-ритм - в передних отделах мозга (лобные доли, центральные извилины), как это видно на рис. 71.
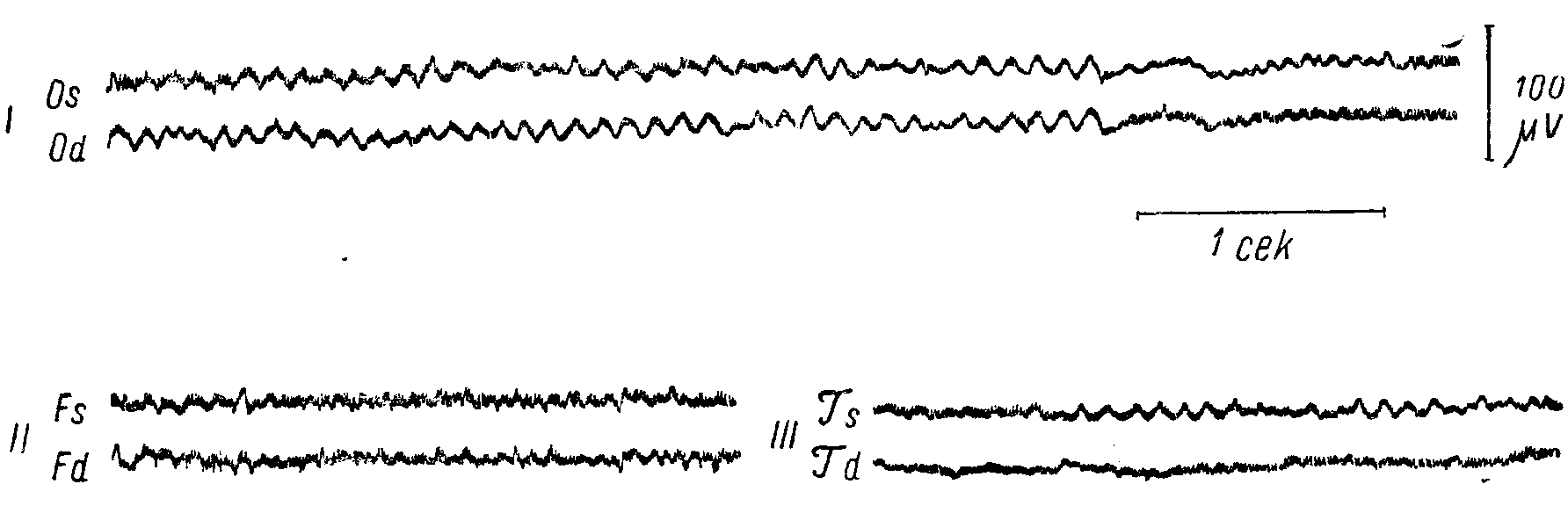
Рис. 71. Биотоки мозга у здорового.
^ I - затылочные (О), II - лобные (F), III - височные (Т) отведения, s - левое, d - правое полушарие. Под первой кривой - отметка времени, справа от нее - калибровка (в y. V). В затылочных отведениях хорошо выражены альфа-волны; в височных и особенно в лобных областях преобладает бета-ритм.
^ Медленные волны, с частотой колебаний менее 8 в секунду, или дельта-волны, у здоровых взрослых людей появляются в момент засыпания. Наличие дельта-волн может указывать на ту или иную патологию. К патологическим признакам на ЭЭГ относятся также другие изменения ритма и формы волн, в частности, быстрые дизритмии - беспорядочные, пароксизмальные или постоянные колебания в виде пиков, острых волн, сочетаний зубца и медленной волны, что наблюдается, например, при эпилепсии (рис. 72). Для последней характерна также высокая амплитуда колебаний.
Для определения локализации патологического очага в мозгу с помощью ЭЭГ применяются биполярные электроды, регистрирующие разности потенциалов в двух точках над мозгом. Патологические волны появляются в тех случаях, когда один из пары электродов расположен над очагом поражения; при этом могут выявиться соотношения обратных фаз (рис. 73), т. е. изменения направлений колебаний (в норме направления колебаний во всех отведениях однозначны).
Патологические изменения на ЭЭГпри ряде заболеваний (особенно при эпилепсии) могут наблюдаться не постоянно, а периодически, пароксизмально. Для их выявления применяют дополнительные методы функциональной нагрузки: световые (М.Н. Ливанов) и звуковые (Г.В. Гершуни) раздражения, гипервентиляцию, введения кардиазола, внутривенные инъекции новокаина (В.С. Галкин) и другие. Такие вспомогательные приемы расширяют диагностические возможности электроэнцефалографии.
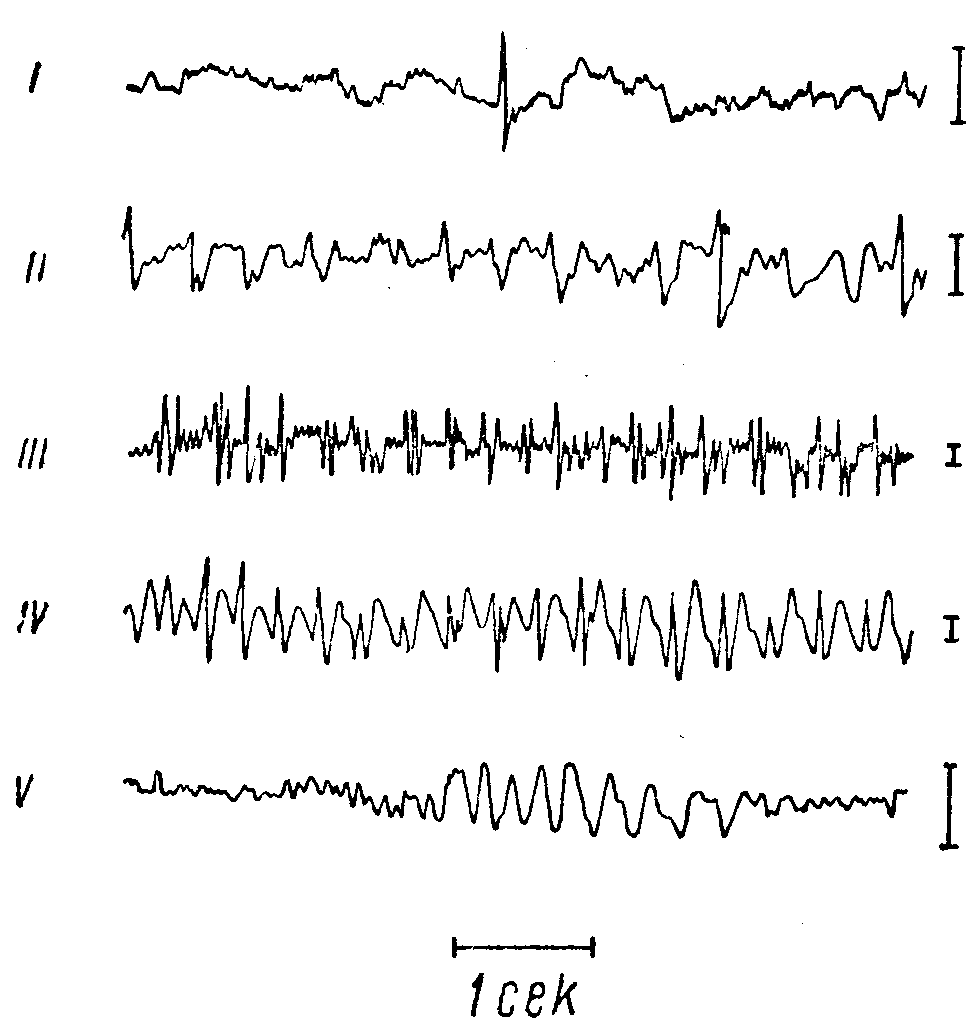
Рис. 72. Патологические волны на ЭЭГ при эпилепсии (по Джасперу).
^ I - одиночный пик на фоне дизритмии; II - острые волны; III - множественные пики; IV - комплексы «медленная волна - пик»; V - медленные волны. Калибровка 100 (jl V (вертикальные столбики справа от кривых).
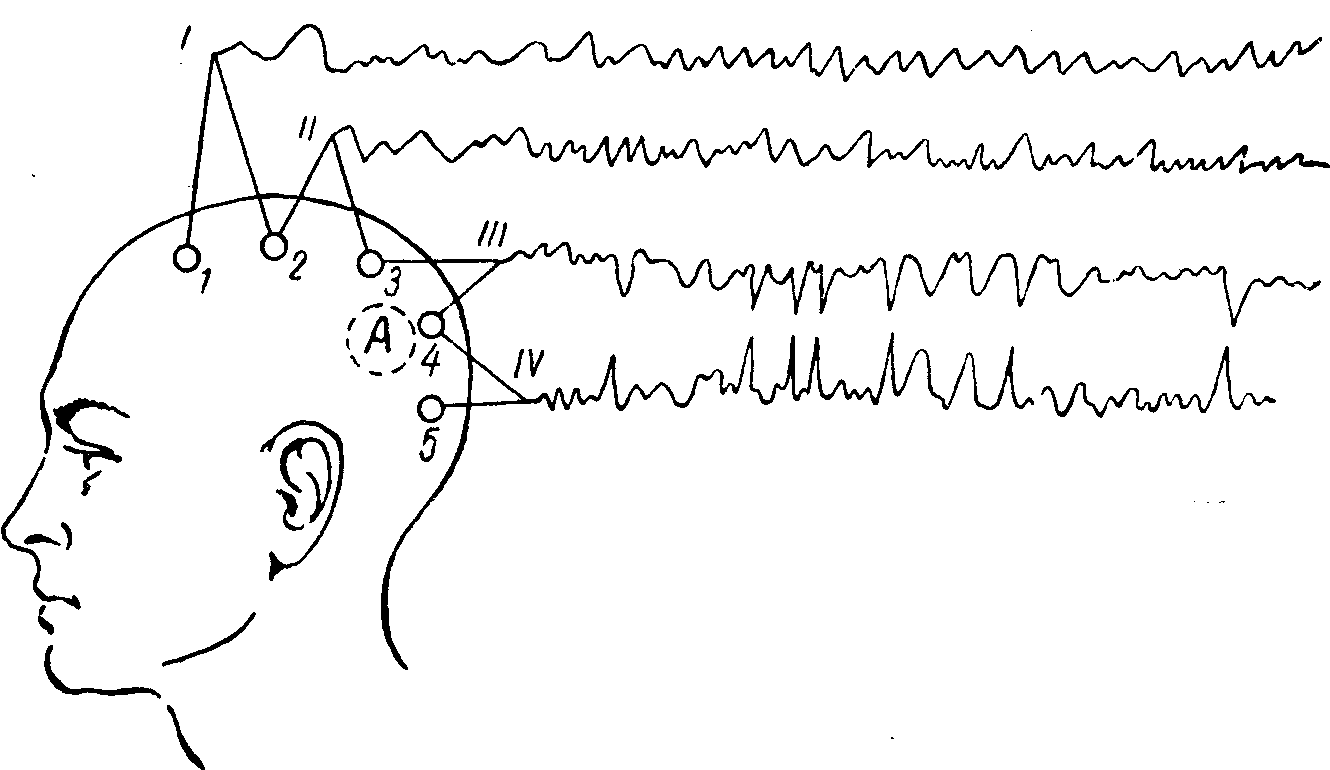
Рис. 73. Локализация очага в мозгу при биполярных отведениях, метод обратных фаз (по Р.Н. Лурье).
1 - 2,2 - 3,3 - 4 и 4 - б - электроды, соединенные попарно с осциллографами. Электрод ^ 4 расположен над очагом поражения. В отведениях III и IV регистрируются патологические волны в соотношении обратных фаз.
Из упомянутых способов стимуляции патологических изменений биотоков мозга у больных эпилепсией наиболее распространенным остается гипервентиляция. Однако этот прием не всегда достигает цели. Наш сотрудник А.И. Шварев разработал и предложил для диагностики другой метод - дозированную гипоксическую нагрузку, оказавшуюся эффективной вообще для выявления симптомов органического поражения мозга (пирамидных, мозжечковых, вегетативных асимметрий и других). Кратковременные (5 - 6 минут) вдыхания смесей азота и воздуха, Содержащих 8 - 9% кислорода, вызывают появление у больных эпилепсией характерных для этого заболевания аномалий биотоков мозга значительно чаще, чем гипервентиляция; вместе с тем эта нагрузка переносится больными легче, чем насильственное форсированное дыхание.
Другой модификацией метода регистрации биотоков мозга является электрокортикография - отведение их непосредственно от обнаженной во время операции коры. Электрокортикография начинает все чаще внедряться в нейрохирургическую практику для поисков и уточнения локализации эпилептогенных и иных патологические очагов в мозгу.
Последним, наиболее новым, подсобным методом топической диагностики, в частности опухолей головного мозга, является применение радиоактивных изотопов. Применяется изотоп йода - 93 I; предварительно «блокируется» щитовидная железа назначением люголевского раствора, после чего вводится изотоп йода и специальным счетчиком (дозиметром) определяется концентрация меченых атомов в патологическом очаге.
Особым методом, разработанные в основном в Ленинградском нейрохирургическом институте им. А.А. Поленова (Г.С. Левин, Т.С. Малышева, Н.Н. Высотский), подсобным для определения поражений стороны полушарий, для отличения супра- от субтенториального поражения, наконец, для определения радикальности операции при удалении опухолей головного мозга и прогноза дальнейшего течения (рецидивов) является метод определения двухстороннего безусловного слюноотделения. Последнее регистрируется и сосчитывается при помощи наложения на оба выводных протока околоушных желез вакуумных камер Лешли - Ющенко - Красногорского. Раздражителем является дозированное орошение слизистой рта растворами различной концентрации лимонной кислоты (до 30 мм 0,26 - 0,5 и 1,0 в течение 3 минут).
Не останавливаясь на деталях исследования, подчеркнем его достаточную достоверность для решения указанных задач, простоту и доступность применения в амбулаторных условиях. Существенное значение метод может приобрести для диспансерного наблюдения за оперированными больными.
При операциях на головном мозге необходимо проецировать доли головного мозга на череп, чтобы производить трепанацию в нужной области. Существенно определить положение роландовой и сильвиевой борозд, исходя из чего уже нетрудно наметить положение долей мозга. Для этого используются определенные точки на голове (сосцевидный отросток, слуховой проход, корень носа), соединяющие их линии и линии, проведенные к ним под определенном углом. Разработаны специальные схемы (например, Крёнлейна), которые приводятся в руководствах по топографической анатомии и которыми пользуются хирурги и нейрохирурги при оперативном вмешательстве по поводу опухолей, абсцессов ц некоторых других заболеваний головного мозга.
Данная область связана с функцией зрения; ее поражения вызывают разнообразные зрительные расстройства. Если патологический процесс затрагивает значительные области затылочных полей (особенно при поражении наружной поверхности левой затылочной доли у правшей), то наблюдается такое расстройство, как зрительная агнозия. При данном расстройстве слепоты у больного не наблюдается, однако он не способен узнавать объекты по их внешнему виду. Подобно человеку с серьезными нарушениями зрения, такой больной достаточно легко опознает предметы на ощупь, благодаря сте-реогностическому чувству; в наиболее тяжелых случаях ориентирование больного в пространстве весьма затруднено, поскольку окружающий мир для него как бы состоит из множества незнакомых предметов абсолютно неизвестного назначения. Такого рода расстройства встречаются довольно редко, поскольку для их возникновения недостаточно поражения затылочной доли лишь с одной стороны; по всей видимости, затрагивается и симметричная доля. Более часты случаи проявления частичной зрительной агнозии, при которой больной не отличает знакомые лица от незнакомых, не различает цвета. Разумеется, параллельно со зрительной агнозией развивается и алексия. Расстройство, при котором нарушается верное узнавание контуров и очертаний знакомых объектов, называется метаморфопсия. В сознании больного, страдающего подобным расстройством, предметы имеют какую-то ломаную, неправильную форму.
Для формирования расстройств такого рода имеет значение нарушение связей затылочной области с височной, которая имеет непосредственное отношение к адекватному восприятию пространственных отношений.
При патологических процессах, которые локализованы в затылочной доле, наблюдается ряд явлений раздражения.
Если возникает раздражение проекционного зрительного поля, появляются зрительные галлюцинации в виде теней, искр и т. д. Более сложные галлюцинации появляются при раздражении наружной поверхности затылочной доли. Эти галлюцинации могут иметь вид фигур, предметов, которые имеют устрашающий вид. В данном случае речь идет о мета-морфопсиях, что указывает на локализацию очага в области, близкой к височной доле. Зрительные галлюцинации, как правило, являются предвестниками начинающегося эпилептического припадка. Первая судорога такого припадка – это поворот глаз и головы в противоположную сторону.
Очень яркой картиной отличаются инсульты, при которых наблюдаются расстройства двигательных функций (вплоть до паралича) на стороне тела, противоположной пораженному полушарию. Это связано с тем, что проводящие пути, связывающие полушария головного мозга со спинным, делают перекрест, переходя с одной стороны на другую.
Инсульт мозговой – это острое нарушение мозгового кровообращения, как правило, являющееся следствием атеросклероза и артериальной гипертензии; несколько реже инсульты бывают обусловлены патологиями клапанного аппарата сердца, инфарктами миокарда, врожденными аномалиями сосудов головного мозга, геморрагическими синдромами, посттравматическими изменениями.
Выделяют пять основных групп острых поражений сосудов мозга:
1) преходящие нарушения мозгового кровообращения;
2) ишемический инсульт (инфаркт мозга);
3) эмболия сосудов головного мозга;
4) геморрагический инсульт (кровоизлияние в мозг);
5) субарахноидальное кровоизлияние, при котором могут отмечаться психомоторное возбуждение и судорожные припадки.
При инсультах нередки расстройства высших психических функций, в частности – затруднены (или невозможны) письменная и устная речь, возможны нарушения умственной деятельности.
Детский церебральный паралич – это группа заболеваний новорожденных, характеризующаяся непрогрессирующими двигательными нарушениями. В развитии данной группы заболеваний имеют значение такие факторы, как асфиксия в родах, родовая травма, а также пренатальная патология. При врожденной гемиплегии зачастую снижен интеллект и примерно половина больных подвержена эпилептическим припадкам.
Церебральная дисфункция (рудиментарный вариант церебрального паралича) проявляется слабо выраженными нарушениями поведенческих реакций, некоторыми дефектами праксиса и гнозиса, а также эпилептическими эпизодами.
Разумеется, для любой формы детского церебрального паралича характерны двигательные нарушения, более или менее выраженные.
21-12-2012, 02:11
Центральная гомонимная гемианопсия при инфарктах мозга
При ишемических инсультах могут наблюдаться все возможные формы центральной гомонимной гемианопсии. Далее рассмотрим симптомы, возникающие при ишемических инсультах, в состав которых входит или с которыми может сочетаться центральная гомонимная гемианопсия.
Стеноз и тромбоз внутренней сонной артерии на шее . Выраженный стеноз и даже полная окклюзия общей сонной артерии или экстракраниального отрезка внутренней сонной артерии могут не сопровождаться развитием инфаркта мозга, если виллизиев круг и другие пути коллатерального кровоснабжения мозга обеспечивают адекватный уровень кровотока. При дефектности коллатерального кровообращения стеноз экстракраниального отрезка внутренней сонной артерии протекает с периодом преходящих нарушений мозгового кровообращения. Очаговые симптомы при этом появляются и исчезают на протяжении нескольких месяцев и даже лет, прежде чем возникает стойкий очаговый синдром.
Для окклюзии внутренней сонной артерии на шее характерно развитие перекрестного оптико-пирамидного синдрома (альтернирующий амаврозо-гемиплегический синдром): слепота или снижение зрения на стороне окклюзии артерии и гемиплегия (гемипарез) на противоположной стороне. Степень снижения остроты зрения или развитие слепоты зависят от уменьшения или прекращения кровотока в глазничной артерии (a. ophthalmica) - первой крупной внутричерепной ветви внутренней сонной артерии. В последующем на глазном дне поражённого глаза появляется простая атрофия диска зрительного нерва. Если есть анастомозы между глазничной артерией и наружной сонной артерией, то понижения зрения может и не быть. Наиболее постоянным симптомом окклюзии внутренней сонной артерии на шее являются парезы противоположных конечностей, преходящие или стойкие. Они могут быть в виде гемиплегии, гемипареза (с преобладанием в руке) или монопареза руки. При поражении доминантного полушария (левого у правшей) почти всегда наступает афазия, преимущественно моторная. Нарушения других высших мозговых функций (апраксия, акалькулия, пальцевая агнозия, нарушение право-левой ориентации) бывают очень редко, только при сочетанном каротидно-вертебральном стенозе, когда страдают отделы мозга, находящиеся на стыке каротидного и вертебробазилярного бассейнов.
Нередко отмечается гемигипестезия и гомонимная гемианопсия , которые могут сочетаться с клиникой развёрнутого перекрёстного оптико-пирамидного синдрома или сочетаются только с парезами конечностей на противоположной очагу стороне. Гомонимная гемианопсия связана с поражением пучка Грациоле. Она бывает с сохранением проекции области жёлтого пятна, хотя чаще это полная гомонимная гемианопсия.
Кроме перечисленных симптомов, в ряде случаев возможны эпилептиформные припадки кортикального типа . Часто на стороне поражения наблюдается синдром Горнера или его отдельные компоненты (сужение зрачка, реже сужение глазной щели), что связано с поражением периартериального симпатического сплетения в области окклюзии внутренней сонной артерии. При стенозе начального отдела внутренней сонной артерии могут наблюдаться симптомы нарушений функций синокаротидного аппарата в виде колебаний частоты пульса с резкими изменениями артериального давления.
Стеноз и тромбоз внутренней сонной артерии внутри черепа . Окклюзия интракраниального участка внутренней сонной артерии в области сифона встречается гораздо реже, чем в её экстракраниальном отделе. Стеноз внутричерепного отдела внутренней сонной артерии при дефектности коллатерального кровообращения в начальном периоде протекает нередко в виде преходящих нарушений мозгового кровообращения (транзиторные ишемические атаки). При внутричерепной окклюзии (тромбозе) внутренней сонной артерии обычно разобщается артериальный круг большого мозга . В сравнительно редких случаях, когда стеноз или тромбоз возникает до отхождения глазничной артерии или, начавшись дистальнее её, всё же не вызывает разобщения виллизиева круга, что зависит от интенсивности кровотока по нему, клиническая картина подобна той, которая характеризует окклюзию внутренней сонной артерии на шее. Только при этом пульсация внутренней сонной артерии на шее сохраняется и даже бывает усилена.
Окклюзия внутренней сонной артерии дистальнее отхождения глазничной артерии не вызывает односторонних расстройств зрения (снижение остроты зрения, амавроз, атрофия зрительного нерва). Не бывает при этом и снижения давления в центральной артерии сетчатки. При такой локализации тромб обычно «дорастает» до виллизиева круга, разобщает его и продолжается в заднюю соединительную, среднюю и переднюю мозговые артерии, вызывая обширный инфаркт мозга с реактивным отёком. Это сопровождается апоплектиформным возникновением тяжёлой клинической картины, напоминающей кровоизлияние в мозг. Общемозговые симптомы грубо выражены : резкая головная боль и рвота. Быстро развивается гемиплегия, гемианестезия и гомонимная гемианопсия. При поражении доминантного полушария (левого у правшей) часто наблюдается тотальная афазия, а при поражении субдоминантного полушария (правого у правшей) - анозогнозия. Сознание больных быстро нарушается. Бурное развитие отёка мозга может приводить к развитию застойных дисков зрительных нервов, хотя это бывает редко и застойные соски слабо выражены (инфаркты мозга другой локализации не приводят к развитию застойных сосков). В большинстве случаев через несколько дней наступает смерть от сдавления и смещения ствола мозга гиппокамповой извилиной височной доли, вклинившейся в тенториальное отверстие. При окклюзии внутренней сонной артерии в области сифона часто возникает резкий блефароспазм на стороне поражения, что связано с раздражением расположенной рядом первой ветви тройничного нерва.
Инфаркты передней мозговой артерии гомонимной гемианопсией не сопровождаются.
Тотальный инфаркт в бассейне средней мозговой артерии . Такое поражение сопровождается развитием на противоположной стороне гемиплегии, гемианестезии и гомонимной гемианопсии. При поражении доминантного полушария (левого у правшей) развивается тяжёлая афазия: смешанного типа или тотальная. При поражении субдоминантного полушария (правого у правшей) возникает анозогнозия. Почти всегда при тотальном инфаркте в бассейне средней мозговой артерии бывает парез взора в сторону парализованных конечностей , центральные парезы лицевого и подъязычного нервов. Если задние корково-подкорковые ветви средней мозговой артерии не поражены, то гемианопсия отсутствует, нарушения чувствительности менее глубокие (гемигипестезия), речь нарушена по типу моторной афазии. Задние корково-подкорковые ветви средней мозговой артерии страдают лишь тогда, когда плохо функционируют менингеально-корковые анастомозы из задней мозговой артерии при поражении вертебробазилярной системы или самой задней мозговой артерии.
Обширный корково-подкорковый инфаркт в бассейне средней мозговой артерии . Развивается контралатеральная гемиплегия или гемипарез с преимущественным страданием функции руки, а также нижнелицевой мускулатуры и мышц языка; иногда наблюдается паралич руки и парез ноги или моноплегия руки. На противоположной очагу стороне отмечаются также гемианестезия или гемигипестезия всех видов чувствительности, а также гомонимная гемианопсия. При поражении доминантного полушария - афазия смешанного типа или тотальная, нарушение счёта, чтения, письма, апраксия. При инфаркте в субдоминантном полушарии в остром периоде инсульта бывают анозогнозия и аутотопагнозия. При хорошем функционировании менингеально-корковых анастомозов из задней мозговой артерии не страдает бассейн задних корково-подкорковых ветвей средней мозговой артерии, поэтому расстройства чувствительности менее выражены, гемианопсия отсутствует, а нарушения речи бывают преимущественно в виде моторной афазии.
Инфаркт в бассейне глубоких ветвей средней мозговой артерии, инфаркт в бассейне общего ствола восходящих артерий и отдельных восходящих ветвей средней мозговой артерии не сопровождается развитием гомонимной гемианопсии.
Инфаркт в бассейне задних ветвей средней мозговой артерии (a. parietalis posterior, a. temporalis posterior, a. angularis). Такое поражение возникает при окклюзии заднего отдела ствола средней мозговой артерии дистальнее отхождения восходящих артерий. Развивается теменно-височно-угловой синдром. Он проявляется гомонймной гемианопсией (полной или квадрантной) и гемигипестезией с астереогнозом. Двигательная сфера грубо не страдает, однако в связи с нарушением чувствительности, особенно глубокой, может быть так называемый афферентный парез конечностей; нередко отмечается простая атрофия мышц противоположных конечностей. При инфаркте в доминантном полушарии (левом у правшей) отмечается ещё сенсорная и амнестическая афазии, апраксия, акалькулия, аграфия и пальцевая агнозия (синдром Герстмана - Шильдера). При поражении субдоминантного полушария (правого у правшей) могут быть расстройства схемы тела.
Инфаркт в бассейне передней артерии сосудистого сплетения (a. chorioidea anterior). Развивается клинический синдром, включающий гемиплегию, гемианестезию, иногда гемианопсию, вазомоторные нарушения в области парализованных конечностей. В отличие от инфаркта в бассейне средней мозговой артерии афазия отсутствует.
Инфаркты в бассейне передней артерии сосудистого сплетения и инфаркты в бассейне средней мозговой артерии (тотальный и обширный корково-подкорковый) гораздо чаще, вызывают развитие центральной гомонимной гемианопсии вследствие поражения пучка Грациоле, реже возможно поражение зрительного тракта с развитием трактусовой гомонимной гемианопсии. Это требует дифференциальной диагностики центральной и трактусовой гемианопсии.
В клинической картине поражений позвоночных артерий на различных уровнях выделяют две основные группы симптомов. Первая группа симптомов обусловлена недостаточностью кровообращения во всей вертебробазилярной системе дистальнее уровня окклюзии, чаще всего в периферических ветвях позвоночных и основной артерий, идущих к различным уровням покрышки мозгового ствола, таламусу, межуточному мозгу, коре затылочных и височных долей. Это симптомы на отдалении, сопровождающие окклюзию позвоночных артерий на разных уровнях, обычно сопутствующие экстракраниальным поражениям. Характерным для симптомов первой группы является сочетание зрительных и глазодвигательных нарушений с расстройством статики, координации движений и головокружениями. При этом поражения ствола мозга характеризуются «пятнистостью», в связи с чем классические альтернирующие стволовые синдромы бывают редко, симптоматика отличается полиморфизмом. Зрительные расстройства встречаются наиболее часто. Они проявляются в виде фотопсий (фотомы, мерцательные скотомы), метаморфопсий, неясности видения предметов («пелена» перед глазами, затуманивание зрения), дефектов поля зрения (скотомы, концентрическое сужение поля зрения, гомонимная гемианопсия, кортикальная слепота - амавроз в результате двусторонней гомонимной гемианопсии).
Вторую группу составляет ряд симптомокомплексов , обусловленных окклюзией позвоночной артерии на уровне отхождения от неё нижней задней артерии мозжечка, вертебральноспинальных и парамедиальных артерий. Эти синдромы характерны для окклюзии интракраниальных отделов позвоночных артерий. Обычно они сочетаются с отдельными клиническими симптомами первой группы.
Симптомы первой группы носят чаще всего преходящий характер и при достаточном коллатеральном кровоснабжении исчезают в ближайшие часы или дни после инсульта. Синдромы второй группы являются, как правило, стойкими. Это различие используется в топической диагностике.
Необходимо отметить, что поражение экстракраниального отдела позвоночной артерии возможно не только вследствие стеноза или тромбоза, но и при сдавлении артерии остеофитами или суставными отростками шейных позвонков, а также при перегибах позвоночных артерий. Эта патология проявляется при поворотах головы клиникой преходящих симптомов первой группы, стойкая симптоматика бывает редко.
Стеноз и тромбоз экстракраниального отдела позвоночной артерии
. В течение длительного времени возникают преходящие симптомы вертебробазилярной недостаточности в виде двусторонних мозжечково-вестибулярных, зрительных, глазодвигательных, негрубых бульбарных, а также проводниковых (двигательных и чувствительных) расстройств. Периодически возникают симптомы поражения гипоталамической области и ретикулярной формации ствола мозга. Отмечаются головные боли различной локализации и характера, в том числе сходные с тригеминальными. Иногда медленно развивается синдром сосудистых спинальных поражений с амиотрофическими и сегментарными чувствительными расстройствами в области шейных дерматомов и проводниковыми чувствительными нарушениями с соответствующей верхней границей (Богородинский Д. К., 1965).
Зрительные расстройства чаще бывают в виде выпадения зрительных функций
: ощущение пелены перед глазами и затуманивание зрения, скотомы, приступы полной потери зрения. Часто такие зрительные расстройства являются первыми признаками экстракраниальной окклюзии позвоночной артерии. Иногда наблюдается медленное, неуклонно нарастающее снижение остроты зрения, а затем и сужение поля зрения, что в конечном счете приводит к слепоте, однако стойкий амавроз при окклюзии экстракраниального отдела позвоночной артерии встречается исключительно редко.
Церебральные симптомы чаще появляются или усиливаются при снижении артериального давления, реже - при поворотах головы. Иногда при стенозе проксимального отдела позвоночной артерии возникают вторичные тромбы в дистальных отделах с типичной клиникой высоких окклюзий. Нередко стеноз - тромбоз проксимального отдела позвоночной артерии протекает бессимптомно, лишь присоединение осложняющих факторов (окклюзия других магистральных артерий головы, выраженная сердечная недостаточность, инфекции, интоксикации и др.) приводят к мозговым расстройствам.
По характеру стойких очаговых симптомов выделяют подострую, хроническую (псевдотуморозную) и апоплектиформную клинические формы. Чаще встречаются подострая и xроническая формы. Стойкие стволовые симптомы обычно развиваются после длительного периода преходящих расстройств, значительно реже они возникают апоплектиформно.
Тромбоз интракраниального отдела позвоночной артерии . Тромбы в этом отделе лишь в половине случаев имеют характер сегментарных, в остальных случаях они являются продолженными в экстракраниальный отдел позвоночной артерии или в основную артерию. Характерно сочетание стойких альтернирующих синдромов поражения продолговатого мозга с преходящими симптомами ишемии оральных отделов мозгового ствола и затылочных долей (симптомы первой группы - симптомы на отдалении). Чаще всего наблюдается синдром Валленберга - Захарченко , реже - синдром Бабинского - Нажотта и синдромы инфаркта в бассейне парамедианных артерий продолговатого мозга (синдром Джексона и другие). Характерно внезапное начало, бурное нарастание симптомов, апоплектиформное или подострое развитие стойкого очагового синдрома. В остром периоде инсульта выражены секреторные, вазомоторные, вегетативно-висцеральные расстройства. Отмечаются резкие боли в затылке с иррадиацией в темя, лоб и глазницу, сужение зрачков, снижение или выпадение роговичного рефлекса на стороне тромбоза. Иногда наблюдается вынужденное положение головы. Возможны менингеальные симптомы, которые появляются из-за отёка полушарий мозжечка и реактивных изменений в мозговых оболочках.
Зрительные расстройства возникают из-за ишемии коры затылочных долей в области полюса и шпорной борозды и носят преходящий характер. Могут наблюдаться все перечисленные зрительные симптомы первой группы. Часто бывает временный амавроз (кортикальная слепота). Симптомы поражения зрительного пути часто сочетаются с преходящими глазодвигательными нарушениями, возникающими из-за поражения ядер III, VI и IV нервов или межъядерных связей в заднем продольном пучке.
Окклюзия одной позвоночной артерии редко бывает причиной смерти больных. При двустороннем тромбозе позвоночных артерий больные умирают, как и при тромбозе основной артерии, при явлениях бульбарного паралича.
Тромбоз основной артерии . Изолированный тромбоз основной артерии бывает редко, гораздо чаще тромбируются основная и позвоночная артерии. Характерен короткий период преходящих нарушений кровообращения в вертебробазилярной системе (несколько дней, реже недель). Далее внезапно развиваются симптомы преимущественного поражения варолиева моста с расстройством сознания вплоть до комы. При этом в течение 2-5 дней нарастают двусторонние параличи черепно-мозговых нервов и конечностей (до тетраплегии), сужение зрачков, нарушение мышечного тонуса и гиперкинезы; развиваются вегетативно-висцеральные кризы, зрительные расстройства вплоть до амавроза, психомоторное возбуждение с галлюцинациями.
Окклюзия проксимальных отделов основной артерии характеризуется более медленным и постепенным, но также прогрессирующим течением с выраженными бульбарными нарушениями и более поздними расстройствами сознания.
Прогноз при тромбозе основной артерии неблагоприятный.
Инфаркты в бассейне задней мозговой артерии . Они возникают как в связи с окклюзией самой артерии или её ветвей, так и в связи с поражением основной или позвоночных артерий. Нередко бывает и сочетанное поражение этих артерий. Ветви задней мозговой артерии анастомозируют с другими артериями (средней мозговой артерией, передней мозговой артерией, артериями сосудистого сплетения, ветвями основной артерии), в связи с этим тотальные инфаркты в бассейне задней мозговой артерии почти не встречаются.
Инфаркт в бассейне глубоких ветвей задней мозговой артерии (a. thalamo - geniculata). При поражении этой области возникает классический синдром Дежерина - Русси, включающий следующие симптомы:
- Гемигипестезия или гемианестезия на противоположной стороне; наиболее стойко чувствительность нарушена в руке; на лице она может быть сохранена; страдают все виды чувствительности, особенно резко - глубокая.
- Гиперпатия и дизестезия (извращённое восприятие) чувствительных раздражений на противоположной очагу стороне, проявляющиеся чаще некоторое время спустя после инсульта.
- Таламические боли в противоположной стороне тела; боли очень мучительные, порой «невыносимые».
- Преходящий контралатеральный гемипарез (за счёт временной дисциркуляции во внутренней капсуле).
Непостоянно наблюдаются гомонимная гемианопсия, ги-перкинезы атетозного или хореоатетозного характера, гемиатаксия, трофические и вегетативные нарушения. Гомонимная гемианопсия связана с поражением наружного коленчатого тела.
Инфаркт в бассейне a. thalamo - perforata вызывает руброталамический синдром (верхний синдром красного ядра Киари - Фуа - Николеску). Гомонимная гемианопсия в этот синдром не входит.
Инфаркт в бассейне корково-подкорковых ветвей задней мозговой артерии . Ярким симптомом такого инфаркта является центральная гомонимная гемианопсия. Часто сохраняется проекция области жёлтого пятна, поэтому больной не всегда замечает дефект поля зрения. При двустороннем поражении возникает двусторонняя гемианопсия с узким макулярным зрением, а иногда кортикальная слепота. Довольно часто гомонимная гемианопсия бывает в виде верхней квадрантной гомонимной гемианопсии. При частичном поражении цитоархитектонического поля 17 могут возникать и другие зрительные нарушения : гемианопсия на цвета (Гемихроматопсия) при сохранности различения света и тени и сохранности узнавания предметов по степени насыщенности и яркости тона, расстройство восприятия формы предмета и другие зрительные нарушения. Поражение полей 18 и 19 может привести к появлению метаморфопсии и зрительной агнозии, чаще в виде предметной агнозии, реже - в виде агнозии на лица и на цвета. Зрительная агнозия может возникать при поражении как левого, так и правого полушария, но чаще она бывает при двусторонних очагах. Необходимо отметить также, что для появления гностических нарушений особенно существенно поражение правого полушария мозга. Поражение задненижних отделов коры теменной доли на границе с затылочной долей приводит к нарушению оптико-пространственного гнозиса.
При инфаркте в бассейне задней мозговой артерии в доминантном полушарии (левом у правшей) могут наблюдаться алексия и нерезко выраженная сенсорная афазия . При распространении инфаркта на медиобазальные отделы височной доли (извилину гиппокампа) возникают выраженные расстройства памяти типа корсаковского синдрома с преимущественным нарушением кратковременной (оперативной) памяти при относительно сохранной памяти на более отдалённые во времени события. Отмечается дезориентация в месте и времени, а также ретроградная и антероградная амнезия, иногда конфабуляции и псевдореминисценции. При этом характерны нарушения всех видов памяти: обонятельной, вкусовой, слуховой, зрительной и тактильной. Интеллект больных не страдает. Стойким нарушениям памяти иногда предшествуют транзиторные амнезии. Амнестический синдром наиболее отчётлив при поражении гиппокампа обеих гемисфер, но может наблюдаться и при вовлечении в процесс других отделов лимбической системы, в частности мамиллярных тел и таламуса, которые также нередко страдают при дисциркуляции в системе задних мозговых артерий.
При поражении ункуса (крючка) может возникнуть нарушение идентификации запахов (агнозия на запахи).
Поражение медиобазальных отделов коры височной доли приводит иногда к эмоционально-аффективным нарушениям в виде тревожно-депрессивного синдрома, состояния эмоционального напряжения, психомоторного возбуждения с приступами страха, гнева, ярости. Описанные психопатологические состояния могут быть постоянными или пароксизмальными. Иногда бывают обонятельные, вкусовые, зрительные, слуховые иллюзии и галлюцинации.
Сосудистая височная эпилепсия , первые проявления которой могут быть уже в остром периоде инсульта, отличается включением в структуру припадка пароксизмально возникающих психопатологических, вегетативных и висцеральных симптомов (тахикардия, тошнота, рвота, усиление перистальтики кишечника, гиперсаливация, гипергидроз и др.). Эпилептические пароксизмы характеризуются полиморфизмом. Могут возникать большие эпилептические припадки, но более характерны психомоторные припадки, психические эквиваленты, малые припадки и абсансы. Психомоторные припадки часто бывают на фоне сумеречного расстройства сознания. Психические эквиваленты могут быть при особых состояниях сознания типа deja vu или jamais vu.
В большинстве случаев инфаркты в бассейне задней мозговой артерии проявляются лишь центральной гомонимной гемианопсией и оптико-пространственными нарушениями. Описанные выше симптомы поражения коры височной и затылочной долей бывают реже.
Центральная гомонимная гемианопсия при тромбозах вен мозга
Тромбоз вен мозга вызывается инфекциями, беременностью и родами, травмами черепа, мигрирующим тромбофлебитом, синими пороками сердца, опухолями мозга. Реже он развивается в послеоперационном периоде, при абортах. Он может сочетаться с тромбозом вен нижних конечностей и послеродовым тромбофлебитом.
При тромбозе мозговых вен развивается локальный или диффузный отёк мозга . Отмечаются стазы, диапедезные кровоизлияния, мелкие очаги некроза, преимущественно в белом веществе мозга. В коре мозга и прилегающем белом веществе развивается геморрагический инфаркт. Длительный венозный застой приводит к выраженным атрофическим изменениям мозговой коры с образованием в зоне некроза кист и порэнцефалии.
Тромбоз вен мозга развивается обычно постепенно. Появляются головные боли, тошнота, рвота, застойные диски зрительных нервов, повышение температуры, ускорение СОЭ. В ликворе обнаруживается лёгкий плеоцитоз и увеличение содержания белка, иногда кровь . Характерны припадки джексоновского типа, помрачение сознания, реже - общие судорожные припадки. В зависимости от локализации поражения вен развиваются очаговые симптомы: афазия, алексия, гемианопсия, парезы и параличи конечностей, нарушения чувствительности. В половине случаев отмечается ригидность затылочных мышц (кровоизлияния в оболочки и ликворное пространство). Характерны колебания выраженности симптомов. Исход обычно благоприятный, очаговые симптомы нередко подвергаются значительному или полному регрессу, но возможны рецидивы болезни. Бывает и медленное хроническое течение на продолжении многих месяцев и даже лет. После тромбоза вен мозга нередко отмечаются остаточные явления в виде нарушений психики, афазии, судорожных припадков и парезов конечностей.
Тромбоз поверхностных медиальных затылочных вен характеризуется развитием центральной гомонимной гемианопсии. При тромбозе нижних поверхностных вен и венозного анастомоза Лаббе развивается геморрагический инфаркт в теменной и затылочной долях мозга, а в клинической картине на первый план выступают афазия (при поражении доминантного полушария), центральная гомонимная гемианопсия и мозжечковые симптомы. При тромбозе задней поверхностной вены мозга развиваются симптомы поражения медиобазальной области затылочной доли: туман перед глазами, нарушение цветоощущения, снижение зрения вплоть до слепоты, фотопсии, центральная гомонимная гемианопсия.
Черепно-мозговая травма
Центральная гомонимная гемианопсия может возникать вследствие открытой и закрытой ЧМТ.
Открытая ЧМТ вследствие огнестрельных ранений и тупых травм черепа чаще приводит к поражению центрального нейрона зрительного пути и коры затылочной доли, чем закрытые ЧМТ.
Огнестрельные ранения черепа и головного мозга в военное время являются наиболее частой причиной развития центральных гемианопсий. Наиболее часто эта патология наблюдается при ранениях затылочной области или затылочной области совместно с теменной, реже - при ранениях височной области. Если при входном отверстии в лобной области металлическое инородное тело проделывает длинный раневой канал, проникая до затылочной доли, то в этом случае тоже может наблюдаться центральная гемианопсия. Это бывает исключительно редко вследствие тяжести ранения, часто несовместимого с жизнью.
Характерной особенностью гемианопсий при огнестрельных ранениях черепа является очень резкое понижение остроты зрения в первое время после ранения . В то время как одни раненые, придя в себя после бессознательного состояния, обладают ещё некоторым остатком предметного зрения (счёт пальцев, распознавание крупных предметов), у других отмечается лишь светоощущение или полная слепота (кортикальная слепота). В дальнейшем острота зрения постепенно восстанавливается до нормальных или слегка пониженных значений. Стойкая двусторонняя слепота встречается исключительно редко.
Резкое понижение остроты зрения после ранения обусловлено увеличением затылочной доли вследствие кровоизлияния и отёка . При этом она сдавливает затылочную долю другой гемисферы и вызывает в ней выключение как коры полосатого поля, так и центрального нейрона зрительного пути. Дополнительным фактором является распространение из области ранения охранительного торможения на кортикальный зрительный центр противоположной затылочной доли. В результате этого возникает полная или почти полная слепота на оба глаза.
Восстановление зрения при травматической кортикальной слепоте проходит две стадии. В первой стадии восстановления зрения сначала появляется светоощущение: ощущение слабого диффузного освещения (как на рассвете), вызываемое освещением больного сильным источником света. После этого появляется слабая неуверенная светопроекция, затем - восприятие движений. Далее восстанавливается распознавание формы предмета - от неясного к более чёткому. В последнюю очередь восстанавливается цветоощущение, сначала на красный, а затем и на другие цвета. Во второй стадии восстановления зрительных функций наблюдается церебральная астенопия, то есть быстрая утомляемость всех зрительных восприятий: при длительной фиксации взгляда контур предмета расплывается, окраска выцветает, шрифт сливается, бывают фотопсии - проявление раздражения коры затылочной доли, больные жалуются на чувство ослепления при неинтенсивном освещении, что связано со снижением адаптации к свету.
В ранний период после огнестрельных paнений черепа на глазном дне чаете наблюдаются застойные соски. В поздний период застойные диски зрительных нервов бывают исключительно редко, и их развитие говорит о наличии поздних травматических осложнений (абсцессы мозга, базальные арахноидиты и др.).
При огнестрельных ранениях черепа могут наблюдаться все формы центральной гомонимной гемианопсии , но чаще других бывает полная гомонимная гемианопсия. Нет прямой зависимости между характером ранения и поражением зрительного пути. Отсутствие зависимости между характером ранения и поражением зрительного пути подтверждается также тем, что одна и та же форма гемианопсии может быть вызвана ранениями черепа различной тяжести. Это связано с тем, что появление гомонимной гемианопсии может быть вызвано не прямым анатомическим разрушением центрального нейрона зрительного пути и коры затылочной доли, а давлением осколков, кровоизлияниями и отёком мозга. Такие изменения могут возникать как при тяжёлых, так и при лёгких ранениях черепа. Это подчёркивает необходимость тщательного исследования поля зрения при всех ранениях затылочной, теменной и височной областей вне зависимости от их степени тяжести.
Центральные гемианопсии при огнестрельных ранениях черепа имеют четыре особенности:
- большая частота двусторонних гемианопсий;
- частое отсутствие сохранности проекции области жёлтого пятна;
- значительная динамичность изменений поля зрения;
- более значительная частота асимметрий дефектов поля зрения.
Двусторонняя гемианопсия при заболеваниях головного мозга встречается на почве ишемических и геморрагических инсультов, но при них она бывает редко. Двусторонняя гемианопсия при огнестрельных ранениях черепа встречается значительно чаще, что связано с различными непосредственными причинами повреждения центрального нейрона зрительного пути и коры затылочной доли обеих гемисфер. В ряде случаев к этому приводит локализация ранений затылочной области поблизости от средней линии. Кроме того, двусторонняя гемианопсия может быть вызвана при сквозных ранениях ходом раневого канала или при слепых ранениях наличием внутричерепного инородного тела на стороне, противоположной входному отверстию.
Проекция области жёлтого пятна при полных центральных гемианопсиях на почве огнестрельных ранений часто не сохраняется. Это обусловлено тем, что огнестрельные ранения, как правило, вызывают более обширные разрушения в области заднего полюса затылочной доли, чем инсульты. Кроме того, при огнестрельных ранениях черепа не имеют значения особенности кровоснабжения полюса затылочной доли, которые в основном обеспечивают большую частоту сохранности проекции области жёлтого пятна при центральна гемианопсиях на почве нарушений мозгового кровообращения.
Центральные гемианопсии при огнестрельных ранениях черепа характеризуются большой динамичностью дефектов поля зрения, а также их частичным или полным обратным развитием. Это связано с развитием отёка, кровоизлияний и воспалительных явлений, развивающихся при травме мозга. Обратное развитие этих процессов может способствовать частичному или полному восстановлению дефектов поля зрения. Центральные гемианопсии при заболеваниях мозга в большинстве случаев остаются стационарными. Более значительная динамичность гемианопсий при огнестрельных ранениях черепа объясняется более резкими реактивными изменениями, чем при сосудистых заболеваниях и опухолях головного мозга.
Центральные гемианопсии характеризуются симметрией дефектов поля зрения. Иногда возможна и асимметрия дефектов. При огнестрельных ранениях черепа это бывает значительно чаще, чем при заболеваниях головного мозга. Центральные гемианопсии с асимметрией дефектов поля зрения при огнестрельных ранениях можно разделить на три группы:
- полные гомонимные гемианопсии с неодинаковым сужением сохранившихся половин поля зрения на обоих глазах;
- гомонимные гемианопсии с неодинаковыми расположением и размерами выпавших половин поля зрения;
- развитие абсолютного дефекта поля зрения одного глаза и относительные дефекты в том же участке поля зрения другого глаза.
При ранениях затылочной области иногда могут развиться два болевых феномена: затылочно-тенториальный синдром и симптом «электрического разряда». Затылочно-тенториальный синдром Бурденко - Крамера характеризуется сильными болями в области глаз, сопровождающимися слезотечением и светобоязнью, одновременно имеется ощущение выпирания глаз. Синдром вызван раздражением чувствительных нервов твёрдой мозговой оболочки в задней черепной ямке, а именно возвратной веточки Арнольди из первой ветви тройничного нерва. Интенсивность этого синдрома в первое время после ранения может быть значительной, затем постепенно стихает. Симптом «электрического разряда» (А. В. Триумфов) наблюдается при огнестрельных ранениях черепа с повреждением оболочек мозга. При наклоне головы возникает ощущение электрического тока, иррадиирующее в конечности. Симптом этот поздний и связан с рубцеванием твёрдой мозговой оболочки. Чаще всего он наблюдается при ранениях затылочной области.
При открытой ЧМТ на почве тупых повреждений значительно реже бывают поражения центрального нейрона зрительного пути и коры затылочной доли, чем при огнестрельных ранениях. Основными причинами, приводящими к таким повреждениям, являются падения с ушибами головы или удары тупыми предметами. В области ранения обычно имеется вдавление кости или образование оскольчатых переломов с повреждением твёрдой мозговой оболочки и мозгового вещества. Повреждение вещества мозга связано с внедрением костных осколков, развитием кровоизлияний и травматического энцефалита. Клиника, центральных гемианопсий при тупой травме черепа не отличается от клиники гемианопсий при огнестрельных ранениях черепа.
При закрытой ЧМТ повреждения центрального нейрона зрительного пути и коры затылочной доли связаны со сдавлениями и ушибами головного мозга. Сотрясение головного мозга никогда не приводит к появлению центральной гемианопсии , как и других очаговых симптомов поражения мозга. Центральная гомонимная гемианопсия при закрытой ЧМТ может быть связана не только с анатомическим повреждением центрального нейрона зрительного пути (очаги размозжения головного мозга и паренхиматозные кровоизлияния), но и развиваться на почве отёка мозга и его сдавления. Обратное развитие отёка и сдавления мозга может способствовать частичному или полному восстановлению дефектов поля зрения. В позднем периоде закрытой ЧМТ гомонимные дефекты поля зрения обусловлены только анатомическим повреждением центрального нейрона зрительного пути и коры затылочной доли. С этим связано отсутствие динамичности изменений и стойкость дефектов поля зрения в позднем периоде закрытой ЧМТ. Сочетание центральной гомонимной гемианопсии с застойными сосками на глазном дне при закрытой ЧМТ бывает гораздо реже, чем при открытой. Появление таких осложнённых застойных сосков всегда является важным диагностическим симптомом, указывающим на тяжёлое течение закрытой ЧМТ.
Нейроинфекции
Абсцессы затылочной доли чаще вызывают центральную гомонимную гемианопсию, чем абсцессы теменной и височной долей. Поражение центрального нейрона зрительного пути и коры затылочной доли на почве абсцессов мозга встречаются гораздо реже, чем при опухолях головного мозга. В связи с этим абсцессы головного мозга имеют небольшое значение среди этиологических факторов центральной гомонимной гемианопсии.
При абсцессах мозга наблюдается как полная, так и частичная и квадрантная гемианопсия. Редко при абсцессах височной доли бывает верхняя квадрантная гомонимная гемианопсия из-за поражения нижней части волокон пучка Грациоле в петле Мейера. Двусторонняя гемианопсия при абсцессах мозга встречается исключительно редко, чаще при локализации абсцесса в затылочной доле. Иногда двусторонняя гемианопсия возникает при этом как временное явление. Редко метастатические абсцессы в обеих затылочных долях могут приводить к кортикальной слепоте - слепоте обоих глаз с сохранением реакции зрачков на свет.
При центральной гомонимной гемианопсии на почве абсцессов головного мозга часто одновременно отмечаются застойные соски, относящиеся к осложнённым застойным соскам . Застойные соски при абсцессах мозга встречаются реже, чем при опухолях головного мозга, поэтому и сочетание центральной гомонимной гемианопсии с застойными сосками при абсцессах мозга бывает реже, чем при опухолях головного мозга.



