Жаропонижающие средства для детей назначаются педиатром. Но бывают ситуации неотложной помощи при лихорадке, когда ребенку нужно дать лекарство немедленно. Тогда родители берут на себя ответственность и применяют жаропонижающие препараты. Что разрешено давать детям грудного возраста? Чем можно сбить температуру у детей постарше? Какие лекарства самые безопасные?
Если возникающий вне синусового узла, в стенке предсердия, с большой частотой импульс в правильном или неправильном ритме эффективно раздражает мускулатуру предсердий, то она может в правильном или в неправильном ритме проводить мерцающее или всегда в неправильном ритме трепещущее движение.
Механизм возникновения мерцания и трепетания предсердий является часто оспариваемым и по настоящее время еще невыясненным вопросом. Б. Киш хорошо подытоживает известные до сих пор теории. Энгельманн, Б. Киш, Шерф и другие считают, что циркулирующее в мускулатуре предсердий неправильное возбуждение происходит от нескольких центров. Сторонники Ротбергера и Винтерберга предполагают существование одноочагового возбуждения, причем в таком центре, который может образовывать импульсы с весьма большой скоростью. К этому взгляду присоединяется также и Принцметаль. К сожалению, эта теория точно так же имеет только доказательства в опытах на животных, как и взгляды Мейера, получивших распространение благодаря учений Люиса. Наиболее часто провозглашаемым мнением является то, что причина этого явления - циркулирующее в мускулатуре предсердий возбуждение. Согласно этой теории мускулатура предсердий эффективно возбуждается импульсом, циркулирующим вокруг отверстия полых вен, при его проведении в центробежном направлении. Если импульс проводится все время по одному и тому же кругу, мы говорим о чистом трепетании предсердий, а при неправильном круговом движении - о нечистом трепетании. При очень быстром круговом движении по неправильному пути или по нескольким путям возникает трепетание предсердий. Эти три явления наступают независимо друг от друга или перемежаясь. Они продолжаются иногда короткое время, иногда же с перерывами или беспрерывно годами.
В детском возрасте мерцание и трепетание предсердий встречается довольно редко. На нашем материале из почти 40 000 записей ЭКГ, сделанных от 16 000 новых больных, мы регистрировали это явление всего в 11 случаях. Из этих 11 один был младенцем, у которого во время ритмичного мерцания предсердий мы наблюдали одновременно суправентрикулярную пароксизмальную тахикардию. Этот случай подтверждает известный из литературы взгляд, согласно которому в младенческом и детском возрастах очень хорошо работающая атриовентрикулярная проводящая система проводит все атриальные импульсы в желудочки, и наступающее временами мерцание предсердий проявляется в форме суправентрикулярной пароксизмальной тахикардии. У 10 наблюдаемых нами детей мерцания предсердий появились при одинаковых условиях и течение их было тождественным. Все больные были старше 10 лет. Мы их лечили уже годами по поводу часто возвращающихся ревматической лихорадки и кардита. Расстройство образования импульсов проявляется в мускулатуре предсердий, которая отчасти в результате повторных воспалений, отчасти же развившегося за это время комбинированного митрального порока было чрезмерно растянутой. По нашему опыту это расстройство ритма при упомянутых основных болезнях является очень плохим прогностическим симптомом. Несмотря на временное улучшение состояния, эти больные очень скоро умирают.
Мерцание и трепетание предсердий имеют с клинической точки зрения много общих черт.
Мерцание предсердий . Импульс, возникающий в неправильном месте и повторяющийся с большой частотой, не вызывает на ЭКГ нормальных зубцов Р, а при чистом мерцании мы видим ритмичные, в общем и целом одинаковые зубцы большой частоты, а при нечистом мерцании - не совсем ритмичные атриальные зубцы меняющейся формы. При мерцании предсердий частота атриальных сокращений находится между 240-350/мин.
Если зубцы сокращений предсердий в отведениях с конечностей не видны хорошо, то запись следует повторить с торакальными электродами или с игловым отведением. Торакальные электроды накладываются на правой стороне парастернально в IV-ом межреберьи, а игловые электроды: один на правой стороне парастернально во II-ом, а другой - в IV-ом межреберьях.
Если циркулирующий в предсердии импульс встречает хорошую проводящую систему, то каждый отдельный импульс может проводиться эффективно на желудочки, и желудочки реагируют на это по частоте сокращений предсердий ускоренным ритмом. При мерцании предсердий анатомически и функционально безупречная проводящая система у младенцев приводила бы таким образом к суправентрикулярной пароксизмальной тахикардии. Однако, если проводящая система не в состоянии провести каждый импульс и если желудочки отвечают только на каждый второй, третий или четвертый импульс, то в случае правильного проведения мы имеем ритмичную деятельность желудочков, подражающую атриовентрикулярной блокаде в соотношении 2: 1, 3: 1, 4: 1 и т. д. В случае неправильного проведения деятельность желудочков становится аритмичной, и в таких случаях мерцание предсердий сопровождается полной аритмией. При форме, полностью подражающей атриовентрикулярной блокаде, деятельность желудочков может быть ритмичной. При этом самостоятельная деятельность желудочков управляется другими, обычно узловыми, центрами.
Эффект сердечной деятельности при мерцании и трепетании предсердий определяется частотой деятельности желудочков. На этом основании мы различаем быстрый и медленный типы. При быстром типе частота сердечной деятельности выше 90- 100/мин, а при медленном типе - ниже. Знание типа имеет большое значение с точки зрения лечения.
При непораженной проводящей системе на электрокардиограмме форма желудочкового комплекса нормальная, а при анатомической или функциональной блокаде она деформирована. При длительной желудочковой деятельности большой частоты вначале правильные желудочковые комплексы позже могут деформироваться.
Трепетание предсердий . При трепетании предсердий циркулирующий в предсердиях импульс распространяется по неправильному пути или путям в неправильном ритме с очень большой частотой (свыше 350/мин). Как признак неправильной деятельности предсердий на электрокардиограмме атриальные зубцы появляются в неправильном ритме, имеют неправильную форму и часто могут быть распознаны только при торакальном отведении. Ритм деятельности желудочков также неправильный, т. е. всегда имеет место полная аритмия. Если ритм желудочков в таких случаях бывает правильным, то это имеет место потому, что при полной атриовентрикулярной блокаде желудочки действуют обычно в узловом ритме (псевдонорморитм).
Полная аритмия, сопутствующая трепетанию предсердий, может соответственно частоте деятельности желудочков быть частого или редкого типа. При редком типе сердечная деятельность в течение продолжительного времени сопровождается хорошим механическим эффектом, в то время как при частом типе очень скоро наступает нарушение равновесия кровообращения. В последнем случае отдельные сокращения аритмично действующих желудочков из-за недостаточного наполнения не сопровождаются должным механическим эффектом и часто вовсе не вызывают пульсовой волны. В других случаях они образуют столь неполную пульсовую волну, что на периферических сосудах пульс не прощупывается. При аускультации на сердце обнаруживается более частая сердечная деятельность, чем это соответствует пульсу, подсчитываемому на периферических сосудах (пульсовый дефицит). Однако, если с улучшением состояния частота желудочковой деятельности уменьшается, то постепенное или внезапное прекращение пульсового дефицита указывает на исчезновение неэффективных сокращений. Таким образом, одним из признаков успешного лечения является уменьшение или полное исчезновение пульсового дефицита.
На электрокардиограмме, наряду с зубцами трепетания, часто искажены и желудочковые комплексы. Деформация вызвана или функциональной блокадой интравентрикулярной проводящей системы, или же оценка записи затрудняется сливанием и без того патологического зубца Т или отрезка ST с зубцами трепетания.
Из клинических симптомов характерны также и субъективные. Желудочковая аритмия, сопровождаемая мерцанием или трепетанием предсердий, часто воспринимается детьми как весьма неприятное и страшное явление. После длительного существования больные привыкают к неправильной сердечной деятельности, и в таких случаях субъективных жалоб уже нет. Если восстанавливается нормальная сердечная деятельность, то больные немедленно сообщают, что их сердце бьется, как раньше. Торакальная пульсация частая и неправильная. В случае ритмичной деятельности желудочков тоны сердца и шумы ритмичные, и шумы старых пороков хорошо слышны. Исключением является только пресистолический шум при митральном стенозе. При ощупывании пульса на лучевой артерии мы можем установить, является ли деятельность желудочков ритмичной или аритмичной (следует обратить внимание на возможность псевдонорморитмии). В случае полной аритмии - сравнивая число сердечных сокращений и число пульсовых ударов на лучевой артерии - нужно установить пульсовый дефицит и его степень. При измерении кровяного давления нужно проводить выслушивание на отдельных уровнях давления в течение продолжительного времени, потому что при пульсовом дефиците из-за отсутствующих пульсовых волн можно получить более низкие величины, чем это соответствует истинному положению. При рентгенологическом исследовании хорошо видны ритм сердечной деятельности и неравномерность отдельных циклов.
Прогноз этого расстройства в детском возрасте - в противоположность взрослым - плохой. Мерцание или трепетание предсердий, возникающие в связи с ревматическом кардитом, являются симптомом столь тяжелого положения, которое за короткое время приводит к смерти. В таких случаях оптимизм не обоснован, даже в том случае, если нормальный ритм восстанавливается на более или менее продолжительный срок.
Лечение мерцания и трепетания предсердий определяется отчасти основной болезнью, отчасти же типом мерцания или трепетания. При мерцании или трепетании редкого типа сердечную недостаточность нужно лечить строфантином. Два раза в день нужно впрыскивать наибольшие дозы, соответствующие возрасту ребенка, если только активное воспаление миокарда не заставляет уменьшать дозу. В последнем случае нужно скорее давать небольшие дозы по 2-3 раза в день. В остальном следует придерживаться принципов, применяемых при лечении кардита . При мерцании или трепетании частого типа мы пытаемся при помощи больших доз наперстянки снизить частоту желудочковых сокращений до наиболее целесообразного уровня с точки зрения механической работы. Пределом, до которого частота сердечной деятельности может быть снижена, это нормальная частота, соответствующая возрасту больного. На этом уровне обычно исчезает и пульсовой дефицит. Затем лечение продолжается небольшими дозами наперстянки на протяжении длительного времени.
Начальная большая доза: 2 мг/кг веса порошка листьев наперстянки. Как общую дозу ее надо разделить на части и давать в течение трех дней. После уменьшения или исчезновения пульсового дефицита следует давать 1/3 высчитанной таким образом дневной дозы, если нужно, то на протяжении многих недель. Например, ребенок весом в 30 кг получает за 3 дня 60 мг порошка листьев наперстянки или соответствующую этому количеству дозу кристаллического глюкозида, т. е. в течение трех дней по 20 мг в день. В случае достижения соответствующего результата лечение продолжается дозами в 5-8 мг.
Только после восстановления равновесия кровообращения можно попытаться прекратить повышенную возбудимость мускулатуры предсердий при помощи хинидина. Такое лечение представляет некоторую опасность, потому что при тяжелой декомпенсации тромбы, образующиеся в расширенной и неправильно сокращающейся мускулатуре предсердий, могут при внезапной нормализации деятельности предсердий отрываться от своих оснований и вызывать отдаленные эмболии.
Перед началом лечения хинидином нужно произвести пробу на чувствительность и если не обнаружена повышенная чувствительность, то только после этого можно приступить к терапии. Вечером накануне начала курса лечения следует давать ребенку в зависимости от его возраста 10-15 мг, и если рвота, понос, симптомы повышенной чувствительности не появляются, то можно приступить к лечению полными дозами. Первая дневная доза составляет в зависимости от возраста 30-60 мг, распределяемых на равномерные промежутки времени в течение суток. В последующие дни доза повышается на 10-20 мг в день до наступления эффекта. Если ритм сердечной деятельности возвратился к норме, то хинидин дается еще несколько дней. Хинидин никогда не следует применять в нестационарных условиях и больше, чем 6 дней.
При возможных явлениях со стороны головного мозга производятся впрыскивания заменителей камфоры: тетракора, кардиазола, коредиола и, возможно, адреналина (1%-ный раствор по 0,2-0,3 мл внутримышечно). При синкопе, если больной непосредственно перед этим не получил наперстянки, дается небольшая (0,15 мг) доза строфантина в растворе глюкозы внутривенно.
Фибрилляция предсердий (мерцательная аритмия)- разновидность наджелудочковойтахиаритмии с хаотической электрической активностьюпредсердий с частотой импульсов 350-700 в минуту, что исключает
возможность их координированного сокращения. Фибрилляция предсердий (ФП) возникает при образовании множественных хаотичных, мелких петель re-entry в предсердии. Часто пусковым механизмом и механизмом поддержания ФП служит очаг эктопических импульсов, расположенный в венозных структурах, прилегающих к предсердию (обычно лёгочные вены). При ФП предсердия не сокращаются и атриовентрикулярная проводящая система буквально "бомбируется" множеством электрических стимулов, в результате чего импульсы проводятся в желудочки нестабильно, что приводит к появлению хаотичного частого нерегулярного желудочкового ритма.
Этиология
Артериальную гипертензию .
Кардиомиопатии.
Поражения трикуспидального и митрального клапанов.
Гипертиреоидизм.
Злоупотребление алкоголем.
К менее частым причинам относят:
Эмболию легочной артерии.
Врожденный дефект межпредсердной перегородки и другие врожденные пороки сердца.
Хронические обструктивные болезни легких (ХОБЛ).
Миокардит
Перикардит
В зависимости от выраженности гемодинамических нарушений клиническая картина варьирует от бессимптомного течения до тяжёлых проявлений сердечной недостаточности. При пароксизмальной форме эпизоды фибрилляции предсердий иногда протекают бессимптомно. Но обычно больные ощущают учащённое сердцебиение, дискомфорт или боли в грудной клетке. Также возникает сердечная недостаточность, которая проявляется слабостью, головокружением ,одышкой или даже предобморочными состояниями иобмороками . Приступ ФП может сопровождаться учащённым мочеиспусканием, что обусловлено повышенной выработкойпредсердного натрийуретического пептида .
Пульс аритмичный, может возникать дефицит пульса (ЧСС на верхушке сердца больше, чем на запястье) вследствие того, что при частом желудочковом ритме ударный объём левого желудочка недостаточен для создания периферической венозной волны. У пациентов с бессимптомной ФП или с минимальными проявлениями ФП тромбоэмболия (чаще в видеинсульта) может стать первым проявлением заболевания.
Отсутствие зубцов Р во всех отведениях.
Мелкие волны "f" между комплексами QRS, которые имеют разную частоту, форму и амплитуду. Волны "f" лучше регистрируются в отведениях V 1 , V 2 , II, III и aVF.
Нерегулярные интервалы R-R.
Осложнения: острая сердечная нед-ть, тробоэмболии, ишемический инсульт.
ПАРОКСИЗМ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
Длительность < 48 ч - без антикоагулянтной терапии
> 48 ч - антикоагулянты 3 – 4 нед. (варфарин, аспирин, клопидогрел)
I ЭТАП: Купирование пароксизма:
1. амиодарон в/в 5 мг/кг струйно или кап. в 100 мл изотонического
р-ра (эффективность 27-43% более чем через 8 часов). Показан при любой этиологии ФП.
2. соталол в/в в дозе 1-1,5 мг/кг (эффективность–20-60%) – при ИБС препарат 1-й линии.
3. дофетилид внутрь – эффект через 5-7 дней приёма. Препарат 2-3-й
линии. Нельзя только при АГ +ГЛЖ.
У больных без болезней сердца, ГЛЖ:
4. флекаинид 300 мг внутрь
5. пропафенон 600 мг внутрь или в/в. Эффект через 8 часов 76%.
Препараты резерва (нельзя при ХСН, АГ+ГЛЖ):
6. дизопирамид – 50-150 мг в/в.
7. прокаинамид 800 – 1000 мг ~ 40 мин в/в кап.
8. хинидин внутрь (200-300 мг через 2 часа до общей дозы 600-1000 мг, затем поддерживающая доза 200 мг через 8 час.). Эффект через 2-6 ч.
II ЭТАП: при отсутствии эффекта препаратов или развитии осложнений:
ЭИТ (100 Дж – 200 Дж – 360 Дж – новокаинамид
500-750 мг в/в с V=30-50 мг/мин –- 360 Дж)
Примечание: при пароксизме ФП на фоне синдрома WPW – купирование амиодароном, новокаинамидом. Противопоказаны изоптин, дилтиазем, дигоксин.
ПРОФИЛАКТИКА:
1. коррекция гипокалиемии (К + > 4,0 ммоль/л);
2. при сердечной недостаточности – ингибиторы АПФ;
3. амиодарон (соталол), атенолол, изоптин, хинидин; при отсутствии
органических поражений миокарда - пропафенон.
Трепетание предсердий - это одна из форм наджелудочковых тахикардий , при которой происходит очень частое (200-400), но упорядоченное сокращение предсердий с равномерным или неравномерным проведением на желудочки.
Наиболее частой причиной возникновения трепетания предсердий является изменение проводящей системы сердца вследствие следующих заболеваний и состояний:
ИБС (например, при остром инфаркте миокарда по разным данным ТП имеет место от 0,8 до 5,3% случаев, атеросклеротический кардиосклероз является причиной 24% случаев ТП).
Ревматизм (64–69% ТП, наиболее часто - при митральном стенозе).
Артериальная гипертензия .
Гипертрофическая и дилатационная кардиомиопатии.
Хроническое или острое легочное сердце.
Хронические неспецифические заболевания легких и хронические обструктивные заболевания легких.
Гипертиреоз (тиреотоксическая дистрофия миокарда, 3% случаев ТП).
Миокардиты иперикардиты .
Дефект межпредсердной перегородки у взрослых.
Синдромы предвозбуждения желудочков .
Дисфункция синусового узла (ТП фиксируется у около 14% пациентов с синдром слабости синусового узла (СССУ) ).
Алкогольная интоксикация и алкогольная кардиопатия (до 20% всех случаев пароксизмальной формы ТП).
Хирургические вмешательства на сердце.
Интоксикация дигоксином .
Клинические проявления зависят преимущественно от частоты сокращений желудочков и от характера лежащей в основе патологии сердца.
При пароксизмальной форме частота пароксизмов бывает весьма различной: от одного в год до нескольких раз в сутки. Пароксизмы может провоцировать физическая нагрузка, эмоциональный стресс, жаркая погода, обильное питье, алкоголь и даже расстройство кишечника.
В случае, когда частота сокращений желудочков регулярна, и составляет менее 120 уд/мин, симптоматика может отсутствовать. Большая частота сокращений и вариабельность ритма обычно вызывают появление ощущения сердцебиения. При коэффициенте проведения 2:1-4:1 трепетание предсердий переносится в целом лучше, чем мерцание, благодаря упорядоченному ритму желудочков. «Коварство» трепетания состоит в возможности непредсказуемого резкого и значительного увеличенияЧСС вследствие изменения коэффициента проведения при
минимальной физической и эмоциональной нагрузке и даже при переходе в вертикальное положение, что не свойственно мерцательной аритмии . При этом отмечается снижения минутного объёма сердца, что обуславливает появление гемодинамических нарушений, которые проявляются в чувстве дискомфорта в грудной клетке, одышке, слабости и появленииобмороков ; снижение коронарного кровотока может проявляться клиникой стенокардии.
При клиническом обследовании артериальный пульс чаще (но не всегда) ритмичен и учащен. При коэффициенте проведения, равном 4:1, частота сердечных сокращений может находиться в пределах 75-85 в 1 мин. Когда величина этого коэффициента постоянно меняется, ритм сердца неправильный, как при мерцательной аритмии, и может сопровождаться дефицитом пульса. Весьма характерна частая и ритмичная пульсация шейных вен. Ее частота соответствует предсердному ритму и обычно в 2 раза и более превышает частоту артериального пульса.
Исследование пульса на яремных венах может выявить появление волн, характерных для трепетания предсердий. При физикальном осмотре могут определяться признаки прогрессии застойной сердечной недостаточности .
ЭКГ при трепетании предсердий
1. Наличие на ЭКГ частых - до 200 - 400 в мин. - регулярных, похожих друг на друга предсердных волн F, имеющих характерную пилообразную форму (лучше выявляются в отведениях II, III, aVF, V1, V2).
2. В большинстве случаев правильный, регулярный желудочковый ритм с одинаковыми интервалами R - R (за исключением случаев изменения степени атриовентрикулярной блокады в момент регистрации ЭКГ - рис. 29, г).
3. Наличие нормальных неизмененных желудочковых комплексов, каждому из которых предшествует определенное (чаще постоянное) количество предсердных волн F (2:1,3:1,4:1 и т.д.).
Все мероприятия по антикоагулянтной подготовке и профилактике при любой форме ТП проводятся так же, как при фибрилляции предсердий (см. Фибрилляции предсердий ).
При проведении урежающей ритм терапии больным с постоянной формой трепетания предсердий следует избегать назначения амиодарона исоталола , которые иногда могут привести к незапланированному восстановлению синусового ритма, но значительно чаще препятствуют трансформации ТП в фибрилляцию предсердий, которая, как правило, легче поддается урежению. Напротив, назначениедигоксина способствует такой трансформации и стабилизации ФП.
При использовании антиаритмиков первого класса (дизопирамид ,новокаинамид ,хинидин , флекаинид,пропафенон , этмозин)
имеется опасность урежения частоты волн трепетания с облегчением вследствие этого их проведения на желудочки с соответствующим нарастанием ЧСС с угрозойфибрилляции желудочков . Поэтому у всех больных с ЧСС свыше 110 уд/мин (за исключением пациентов ссиндромами предвозбуждения ) попытку медикаментозной кардиоверсии препаратами IA и 1С классов можно проводить только после блокирования предсердно-желудочкового узла с помощьюдигоксина ,верапамила ,дилтиазема или бета-адреноблокаторов.
Новокаинамид при ТП более эффективен, нежели при фибрилляции предсердий.
Является разновидностью наджелудочковой тахикардии, т.е. ускоренного сокращения предсердия (более 200 раз в минуту), при этом изменение пульса не наблюдается. Данное заболевание чаще встречается у мужчин, возраст которых перевалил за 60. При этом вполне вероятно, что оно также часто распространено и у более молодых людей, но по причине нестабильности установить этот факт проблематично.
На ЭКГ можно наблюдать волны в 3 отведениях, отличающих трепетание предсердий
Внимание! Ритм сердца при (ФП) не может остаться регулярным, потому что происходят хаотичные и быстрые сокращения предсердия.
Причины, которые вызывают трепетание предсердий, могут быть самыми разными, но, как правило, оно развивается из-за повреждений сердечной ткани. Анатомические изменения больше проявляются у пожилых людей, поэтому им этот диагноз ставится чаще. Молодые люди страдают аритмией по функциональным причинам или из-за расстройства метаболизма.
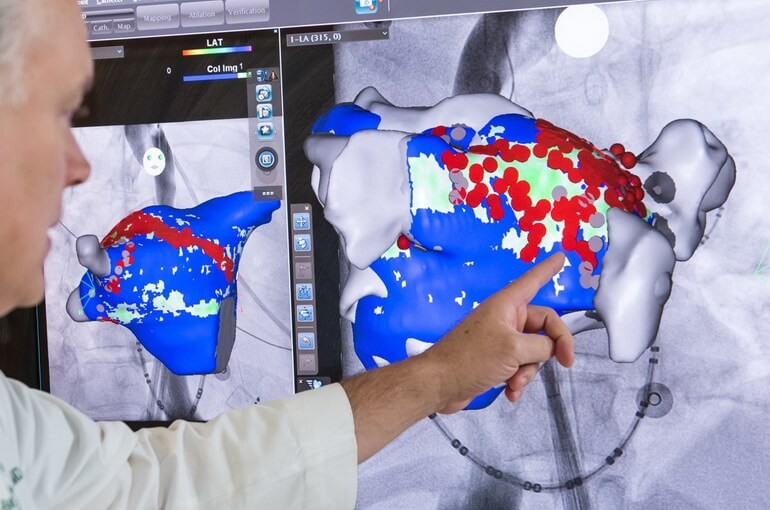 Отличие трепетания предсердий и фибрилляции (ФП) заключается в том, что они по-разному влияют на импульс
Отличие трепетания предсердий и фибрилляции (ФП) заключается в том, что они по-разному влияют на импульс Причинами трепетания предсердий или ФП могут быть следующие заболевания сердца:
- порок клапанов сердца;
- кардиомиопатия;
- воспаления миокарда;
- повышенное артериальное давление.
Также ТП возникает у пациентов с патологиями легких. Хронические заболевания легких (астма, бронхит) и тромбоэмболия легких могут вызвать трепетание.
Кроме того, люди, страдающие сахарным диабетом, тоже имеют риск развития ТП. Это же возможно и при нарушении баланса электролитов в организме или при излишнем содержании гормонов щитовидной железы.
Если же аритмия пришла «ниоткуда», без видимых причин, то можно говорить об идиопатической форме ТП, которая может быть наследственной.
Почему возникает трепетание предсердий? Причиной становится многократное возбуждение волокон, которые должны расслабляться после прохождения импульса, но вместо этого они подвергаются повторному импульсу.
Так называемый «повторный круг» получается из-за структурных изменений и патологий (воспаленные участки, некрозы и рубцы), которые мешают нормальному распространению импульса по сердечной мышце.
При этом частые импульсы, вызывающие сокращения предсердий, не передаются к желудочкам полностью, потому что атриовентрикулярный узел неспособен к пропуску подобных частых импульсов. Из-за возникновения преграды через АВ узел передается около 1/2 импульсов.
Подобное соотношение импульсов в предсердиях и желудочках позволяет сохранить жизнь пациенту, потому что когда все импульсы передаются через атриовентрикулярный узел, пульс может достичь отметки в 250-300. Это чревато нарушениями кровообращения и выраженной сердечной недостаточностью.
ТП может также стать ФП, а она, как известно, не обладает способностью в точном соотношении передавать предсердные сокращения к желудочкам.
 Разница в протекании ТП зависят от формы кровообращения
Разница в протекании ТП зависят от формы кровообращения Кардиологи разбивают ТП на два вида:
- Типичный. В таком варианте ТП электрический импульс направляется по правому предсердию, а сокращения достигают отметки 340 раз в минуту. В большинстве случаев сокращение предсердия осуществляется вокруг трехстворчатого клапана в направлении против часовой стрелки.
- Атипичный. ТП называется так потому, что импульс распространяется по нетипичному пути – по правому или левому предсердию. При этом пульс может достичь 340-440.
Проявления трепетания предсердий
 У больного могут наблюдаться различные осложнения и формы
У больного могут наблюдаться различные осложнения и формы Трепетание предсердий классифицируют следующим образом:
- впервые возникшие ТП;
- пароксизмальные;
- постоянные;
- персистирующие.
Внимание! Самопроизвольно проходящее пароксизмальное ТП длится не более недели. Персистирующая форма может продлиться более одной недели, при этом ритм не может восстановиться самостоятельно. ТП называют постоянным, если купирование или лечение не позволило восстановить сердечный ритм.
При этом показатель продолжительности не является клинически значимым. Главный показатель – частота ТП, от которой зависит вероятность осложнений и нарушения гемодинамики. Если предсердия сокращаются слишком быстро, то они не могут наполнить желудочки необходимым объемом крови. При постоянном трепетании предсердий может развиться дисфункция ЛЖ, что приводит к нарушению кровообращения и, как следствие, к хронической сердечной недостаточности.
Также значение имеет недостаточность кровяного потока к коронарным артериям. Если трепетание предсердий выраженное, то кровь может поступать в коронарные артерии в меньшем объеме от необходимого на 60% и более, что приводит к вероятности приступа инфаркта.
При пароксизмальной форме ТП больной может ощущать следующие симптомы:
- слабость;
- болевые ощущения в области груди;
- учащенное дыхание.
Кроме того, из-за недостаточной перфузии могут проявиться симптомы стенокардии. Если больной имел ИБС, то она осложняется и прогрессирует. При недостаточном кровообращении возникают симптомы гипотонии – головокружение и тошнота. При большой частоте сокращений нередко возможны случаи обмороков.
ТП или фибрилляция предсердий могут проявиться под физическими нагрузками или из-за жаркой погоды. Также негативными факторами считаются плохая диета и наличие вредных привычек.
Если же соотношение сокращений предсердий и желудочков равно 2:1 или 4:1, то больной может даже не ощутить этого, потому что ритм сердца при этом не нарушается, и фибрилляция не такая, как при мерцательной аритмии.
Можно посчитать, что нет угрозы, но она есть, потому что трепетание предсердий – нестабильное заболевание. Оно может как исчезнуть, так и усугубиться. Если частота сокращений, передаваемых в желудочки, увеличится, то из-за острой сердечной недостаточности человек может потерять сознание.
В обморочном состоянии проверить стабильность соотношения сокращений предсердия и желудочков можно по пульсу. Если оно стабильное, значит есть ТП. Пульс должен быть регулярным, если происходит колебание передаваемых импульсов, то ФП будет наблюдаться с нерегулярным пульсом.
Осложнения
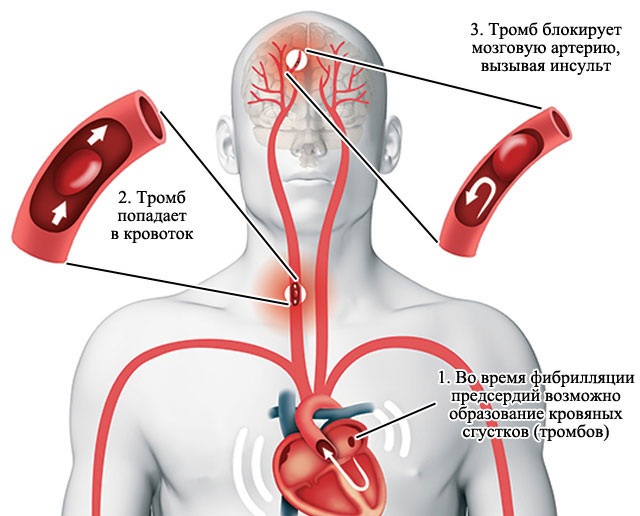 У больного из-за тромбообразования может произойти инсульт, поэтому нужно принимать препараты для снижения густоты крови
У больного из-за тромбообразования может произойти инсульт, поэтому нужно принимать препараты для снижения густоты крови Трепетание предсердий может вызвать следующие наиболее распространенные осложнения:
- фибрилляция предсердий (ФП);
- трепетание желудочков;
Стоит отметить, что последние два осложнения могут привести к летальному исходу.
При ТП ухудшается кровообращение, которое приводит к недостаточному обогащению кислородом миокарда. Это чревато микроинфарктом или инфарктом, а также внезапной остановкой сердца.
При постоянных и частых ТП может развиться ХСН (хроническая сердечная недостаточность), а при многократных пароксизмальных формах данного заболевания повышается риск образования тромбов, которые могут закупорить сосуды головного мозга, легких или конечностей.
Диагностика
При клиническом обследовании у больного можно обнаружить ритмичный, но учащенный пульс. К примеру, при проводимости АВ узла 4:1 пульс может составить около 75-85 ударов в минуту, а если коэффициент проводимости нестабилен, то пульс будет постоянно изменяться.
Для диагностирования заболевания используют различные методы. Основным методом считается снятие показателей сердечного функционирования с помощью ЭКГ. При исследовании ЭКГ в 12 отведении могут обнаружиться частые регулярные волны F, которые имеют форму зубцов пилы, при этом зубцы P будут отсутствовать.
Чтобы лучше выразить волны и импульсы, исходящие из предсердия, используют массаж каротидного синуса, вследствие чего АВ блокада усиливается.
Для диагностирования пульса в зависимости от времени суток и состояния пациента проводят суточный мониторинг ЭКГ по методу Холтера.
Также проводится УЗИ, в котором определяют размеры полостей сердца, проверяют на наличие патологических изменений сердечных тканей.
Для подтверждения ТП количеством электролитов и гормонами щитовидной железы проводят биохимический анализ крови и ревматологические пробы.
Читайте также : – расшифровка полученных данных
Лечение трепетания предсердий
 Больному назначают лечение препаратами для формирования и улучшения блокады АВ узла
Больному назначают лечение препаратами для формирования и улучшения блокады АВ узла Методика и способы лечения различаются в зависимости от состояния пациента и сопутствующих сердечных или иных заболеваний. В первую очередь пациенту оказывают срочную неотложную помощь, чтобы увеличить АВ блокаду, тем самым восстанавливая синусовой ритм. После этого проводят медикаментозное лечение для устранения ТП, одновременно поддерживая АВ блокаду. Если проведенные действия не помогают, то проводится оперативное вмешательство.
Неотложная медицинская помощь
Если у пациента наблюдается ишемия мозга, стенокардия или усугубляется сердечная недостаточность, то проводят экстренную синхронизированную кардиоверсию. Чтобы привести сердечный ритм в норму, используют заряд менее 50 Дж (для однофазных токов). Если ток бифазный, то разряд должен обладать еще меньшей энергией.
Для восстановления синусового ритма выбирают частую предсердную стимуляцию, которая согласно статистике и медицинской литературе является эффективной в большинстве случаев (около 80%). Сверхчастая стимуляция используются после проведения оперативных вмешательств на сердце при ТП, когда пациенту монтируют эпикардиальный предсердный электрод.
Внимание! При стимуляции предсердий при помощи ЭКС нужно ставить начальную частоту на 10 импульсов выше той, которая выражается спонтанной активностью предсердий.
Для восстановления синусового ритма также используют препараты. Например, ибутилид или флекаинид эффективны, но они повышают риск веретенообразной желудочковой тахикардии. При этом иные препараты на замедление проводимости АВ узла не являются эффективными для нормализации синусового ритма, но хотя бы позволяют контролировать ЧСС.
Если АВ узел проводит импульсы в соотношении 2:1 и выше, то гемодинамические нарушения не появляются. В подобной ситуации врач может использовать терапию для снижения проводимости АВ узла. Для этого подойдут адреноблокаторы или антагонисты кальция.
Медикаментозная терапия
При ТП обычно используют профилактику эмпирической терапией, эффективность которой достигается путем совершенных проб и ошибок. Рекомендуют применять сдвоенную терапию на снижение проводимости АВ соединения и мембранно-активным средством.
Хирургическое вмешательство
Если медикаментозная терапия не дает результатов, то для устранения ТП используют двунаправленную блокаду путем радиочастотной абляции (РЧА). Проводить данную операцию можно в период трепетания предсердий или во время синусового ритма.
Профилактика
После проведения лечения по устранению ТП больной все равно остается в группе риска по повторному появлению заболевания. Чтобы его снизить, необходимо придерживаться следующих правил:
- Не курить, не употреблять алкоголь, крепкий чай и кофе. Вредные привычки, приводящие к интоксикации, являются негативным фактором ТП.
- По рекомендациям врача необходимо подобрать правильную схему лечения и занятий оздоровительной физкультурой. Выбор правильного подхода с учетом состояния больного позволит эффективно проводить профилактику ТП.
- Придерживаться правильной диеты. Нужно поддерживать в организме макроэлементы.
Последний пункт требует особого подхода, потому что если имеется сердечная недостаточность, то врачи назначают диуретики, которые могут снизить содержание калия в организме. Поэтому потерянный калий нужно восполнять рационом.
Избыток калия может привести к проблемам сердечно-сосудистой системы или функционирования почек. При этом подбирать диету нужно индивидуально. Ее составляют профессиональные диетологи на основе анализов крови.
Трепетание предсердий (ТП) – это одно из наиболее часто встречающихся нарушений сердечного ритма, на его долю приходится около 10% от всех пароксизмальных наджелудочковых тахиаритмий. Оно является частым осложнением острого инфаркта миокарда и хирургических вмешательств на открытом сердце. К другим причинам возникновения трепетания предсердий относятся хронические заболевания легких, перикардиты, тиреотоксикоз, ревматизм (в особенности у лиц с митральным стенозом), дисфункция синусового узла (синдром тахи-бради), а также другие заболевания, способствующие дилатации предсердий. Трепетание предсердий может наблюдаться у пациентов практически любого возраста. Однако у тех, кто имеет заболевания сердца, оно встречается гораздо чаще.
Фибрилляция предсердий (ФП) - это суправентрикулярная тахиаритмия, характеризующаяся некоординированной электрической активацией предсердий с частотой 350-700 в минуту, которая обуславливает ухудшение сократительной способности предсердий и фактическую потерю фазы предсерного наполнения желудочков.
Фибрилляция предсердий одна из наиболее распространенная и часто встречаемая в клинической практике аритмий.
Клинические проявления
Обычно пациенты с трепетанием предсердий предъявляют жалобы на внезапно возникшие сердцебиение, одышку, общую слабость, непереносимость физических нагрузок или боли в грудной клетке. Однако возможны и более тяжелые клинические проявления — синкопе, головокружение на фоне гипотензии и даже остановка сердца, обусловленные более высокой частотой сокращения желудочков. Патофизиологической основой данной симптоматики является снижение системного выброса, системного артериального давления и уменьшение коронарного кровотока. По некоторым данным снижение коронарного кровотока может достигать 60% при возрастающей потребности миокарда в кислороде. Вследствие серьезных гемодинамических расстройств развивается систолическая дисфункция сердца с последующей дилатацией его полостей, приводящая в конечном итоге к сердечной недостаточности.
Классификация трепетания предсердий
Трепетание предсердий – это быстрая, регулярная предсердная тахиаритмия с частотой возбуждения и сокращения предсердий более 200 в минуту. В настоящее время общепризнано, что в основе данной аритмии лежит механизм повторного входа возбуждения.
Типичное ТП обусловлено правопредсердным кругом макроре-ентри, ограниченного спереди кольцом трехстворчатого клапана, а сзади анатомическими препятствиями (отверстия верхней и нижней полой вены, евстахиев гребень) и функциональным барьером в виде терминальной кристы. При этом волна возбуждения проходит через нижний перешеек (зону замедленного проведения), расположенный между нижней полой веной и периметром трикуспидального клапана. Это так называемое истмусзависимое ТП: оно может быть курировано при РЧ-воздействии в этой зоне.
В зависимости от направления волны деполяризации в предсердиях различают две разновидности типичного ТП:
— ТП с активацией межпредсердной перегородки (МПП) в каудокраниальном направлении, а латеральных отделов правого предсердия (ПП) – в краниокаудальном, т. е. с циркуляцией волны возбуждения вокруг трехстворчатого клапана против хода часовой стрелки (counterclockwise – CCW) при рассмотрении со стороны верхушки сердца. На ЭКГ оно характеризуется отрицательными волнами F в отведениях II, III, aVF, отражающими синхронную активацию МПП снизу вверх, и положительными волнами трепетания в отведении V1. Нисходящее колено F-волн в нижних стандартных и усиленных отведениях имеет большую длину (более пологое) по сравнению с восходящим (более крутым). Важным моментом является заметно меньшая амплитуда комплексов предсердной электрической активности в отведении V1, проецирующихся на восходящую фазу волн ТП в отведении aVF;
— ТП с противоположной активацией структур правого предсердия, т. е. с циркуляцией волны возбуждения по ходу часовой стрелки (clockwise – CW), электорокардиографически характеризующееся положительной направленностью волн трепетания в нижних стандартных и усиленных отведениях и сопоставимых по амплитуде с F-волнами в отведении V1.
Однако характерные ЭКГ признаки у пациентов могут быть не всегда, поэтому только во время эндоЭФИ можно доказать заинтересованность каватрикуспидального перешейка.
Истмусзависимыми тахикардиями помимо типичного ТП являются двухволновое и нижнепетлевое трепетание предсердий. Для двухволнового ТП характерно формирование двух волн деполяризации в ПП, циркулирующих друг за другом вокруг кольца трехстворчатого клапана в одном направлении, в результате чего происходит ускорение ТП. При этом геометрия предсердной активации на поверхностной ЭКГ не претерпевает существенных изменений. Данный вид аритмии, вероятно, имеет незначительное клиническое значение, так как сохраняется непродолжительный период времени (до 11 комплексов), переходя в последующем в типичное ТП, реже в фибрилляцию предсердий.
Нижнепетлевое ТП характеризуется прорывом волны возбуждения через терминальную кристу (ТК) на разных ее участках с формированием круга ре-ентри вокруг устья нижней полой вены с циркуляцией импульса против хода часовой стрелки (CWW). При этом электрокардиографическая характеристика ТП будет зависеть от уровня проведения через пограничную борозду. Она будет варьировать от ЭКГ-картины, идентичной типичному ТП/CWW, с незначительным уменьшением амплитуды положительной фазы волны трепетания в нижних отведениях и зубца Р в отведении V1, отражающим столкновение встречных фронтов деполяризации в области свода ПП (при прорыве волны ТП в области каудальной части ТК) до ЭКГ- картины, характерной для типичного ТП/CW, что будет являться отражением активации МПП в краниокаудальном направлении (при прорыве в области краниальной части ТК). Эти разновидности ТП так же, как и типичные формы ТП, поддаются радиочастотной абляции в области нижнего перешейка.
К истмуснезависимым ТП относятся верхнепетлевое, множественноцикловое и левопредсердные трепетание предсердий. При верхнепетлевом ТП волна деполяризации, прорываясь через ТК, формирует круг ре-ентри в области свода ПП по периметру верхней полой вены с циркуляцией импульса по ходу часовой стрелки, при этом нижние отделы ПП не вовлечены в цикл ТП. Геометрия предсердной активации на поверхностной ЭКГ аналогична типичному ТП/CW.
Множественноцикловое ТП характеризуется наличием одновременно нескольких циклов активации предсердий вследствие возможности множественных прорывов волн возбуждения через ТК.
В более редких случаях круги макроре-ентри могут формироваться в левом предсердии и чаще возникают у пациентов, перенесших хирургические операции на левом предсердии. Электрокардиографическая картина при данных вариантах ТП будет весьма вариабельна.
Лечение трепетания предсердий
Неотложная терапия
Неотложная помощь при ТП зависит от клинических проявлений. Пациентам с острым сосудистым коллапсом, ишемией мозга, стенокардией или при нарастании проявлений сердечной недостаточности показана экстренная синхронизированная кардиоверсия. Успешного восстановления синусового ритма можно добиться разрядом менее 50 Дж при использовании однофазных токов, а при бифазных токах – даже еще меньшей энергией. Применение препаратов Iа, Iс и III классов повышает шансы на использование электроимпульсной терапии.
Частая предсердная стимуляция, как трансэзофагеальная, так и внутрипредсердная, является методом выбора при восстановлении синусового ритма. По данным медицинской литературы, ее эффективность в среднем составляет 82% (от 55 до 100%). Сверхчастая стимуляция особенно оправдана при ТП после хирургических операций на сердце, так как этим пациентам в послеоперационном периоде часто оставляют эпикардиальные предсердные электроды. Электрокардиостимуляцию (ЭКС) предсердий следует начинать с частоты, на 10 импульсов превышающей спонтанную электрическую активность предсердий при ТП. Прирост частоты ЭКС для верификации эффективного вхождения в цикл тахикардии рекомендуется осуществлять с инкременцией в 10 экстрастимулов. Резкое изменение морфологии волн ТП по поверхностной ЭКГ в стандартных нижних и усиленных отведениях указывает на переключение (resetting) ТП. Прекращение ЭКС в этот момент может сопровождаться восстановлением синусового ритма. Критическая частота, требуемая для прекращения ТП первого типа, превышает обычно частоту трепетания на 15-25%. Применение хинидина, дизопирамида, новокаинамида, пропафенона, ибутилида повышает шансы на эффективность сверхчастой стимуляции для восстановления синусового ритма. Попытки прекратить ТП методом сверхчастой стимуляции нередко могут привести к индукции фибрилляции предсердий, которая часто предшествует спонтанному восстановлению синусового ритма. Индукция мерцательной аритмии вероятнее при использовании более «скоростного» режима сверхчастой стимуляции (длина цикла при стимуляции превосходит цикл ТП на 50% и более).
Ряд препаратов (ибутилид, флекаинид) эффективно восстанавливают синусовый ритм при ТП, однако значительно повышают риск развития веретенообразной желудочковой тахикардии. Ни препараты, замедляющие АВ-проведение, ни кордарон не оказались эффективными при восстановлении синусового ритма, хотя они могут эффективно контролировать частоту сердечных сокращений.
В большинстве случаев при АВ-проведении 2:1 и выше пациенты не имеют гемодинамических нарушений. В такой ситуации клиницист может остановить свой выбор на препаратах, замедляющих АВ-проводимость. Препаратами выбора следует считать антагонисты кальция (недигидроперидинового ряда) и адреноблокаторы. Адекватный, хотя и труднодостижимый, контроль частоты ритма особенно важен, если восстановление синусового ритма отсрочено (например, при необходимости проведения антикоагулянтной терапии). Более того, если планируется медикаментозная кардиоверсия, то необходим контроль тахисистолии, поскольку антиаритмические препараты, такие как препараты класса Ic, могут уменьшать частоту сокращения предсердий и вызывать парадоксальное увеличение частоты сокращения желудочков вследствие замедления скрытой АВ-проводимости, что ухудшит клинический статус больного.
Если ТП длится более 48 ч, пациентам показано проведение антикоагулянтной терапии перед электрической или медикаментозной кардиоверсией.
Постоянная медикаментозная терапия
Хроническая фармакологическая профилактическая терапия при ТП обычно является имперической, эффективность ее определяется методом проб и ошибок. Традиционно рекомендуется двойная терапия с применением как препарата, эффективно блокирующего проведение в атриовентрикулярном соединении, так и мембранно-активного средства. Исключение составляют препараты III класса (соталол, кордарон), сочетающие в себе черты всех классов антиаритмической терапии.
Катетерная абляция кавотрикуспидального перешейка при истмусзависимом трепетании предсердий
В настоящее время признано, что создание полной двунаправленной блокады в перешейке между нижней полой веной и периметром трикуспидального клапана методом радиочастотной катетерной абляции (РЧА) является высокоэффективной и безопасной процедурой для устранения ТП и постепенно занимает лидирующее место в структуре различных способов лечения этих аритмий. Радиочастотная абляция может быть выполнена или в период ТП, или во время синусового ритма. Ранее считалось, что критерием эффективности операции является купирование ТП. В дальнейшем были разработаны строгие критерии достижения двунаправленного блока проведения в области нижнего перешейка, что значительно повысило отдаленную эффективность РЧА.
В рентгенохирургическом центре ГВКГ им. акад. Н. Н. Бурденко в период с 1999г. по 2004г. выполнено более ста вмешательств по поводу типичного трепетания предсердий. Верификация блока проведения в области нижнего истмуса осуществлялась на основании локальных критериев достижения блокады проведения в зоне интереса и на основании традиционной техники верификации блока проведения (косвенным способом). Эффективность процедуры без поддерживающей ААТ по результатам проспективного наблюдения составила 88%. Комбинированное ведение пациентов включало в себя: имплантацию системы для постоянной ЭКС, повторные вмешательства в области легочных вен, возобновление ААТ. В этих условиях эффективный контроль синусового ритма в течение календарного года был достижим в 96% всех клинических наблюдений. Нами было доказано значительное улучшение насосной функции предсердий, что в конечном итоге может объяснить значительную положительную клиническую динамику. Качество жизни было достоверно выше у пациентов после РЧА.
В другом проспективном рандомизированном исследовании сравнивалась эффективность постоянной пероральной ААТ (61 пациент с ТП) и радиочастотной абляции. При динамическом наблюдении, составившем 21±11 мес, синусовый ритм сохранялся только у 36% пациентов, получавших ААТ, тогда как после РЧА – у 80% пациентов. Кроме того, 63% пациентов, получавших постоянную лекарственную терапию, потребовалась одна или несколько госпитализаций, по сравнению с 22% пациентов после РЧА.
Абсолютным показанием к РЧА ТП являются случаи, когда развивается резистентность к множественной ААТ или ее непереносимость либо когда пациент не желает получать длительную ААТ. Однако развитие резистентности – результат во многих случаях длительного применения ААТ, что нецелесообразно уже по финансовым соображениям и в связи с риском развития проаритмогенного действия ААТ. Поэтому, мы считаем, что РЧА показана уже тогда, когда больной согласен с ее проведением, а первый затяжной пароксизм ТП является абсолютным показанием к РЧА.



