Жаропонижающие средства для детей назначаются педиатром. Но бывают ситуации неотложной помощи при лихорадке, когда ребенку нужно дать лекарство немедленно. Тогда родители берут на себя ответственность и применяют жаропонижающие препараты. Что разрешено давать детям грудного возраста? Чем можно сбить температуру у детей постарше? Какие лекарства самые безопасные?
Эпилепсия - это распространенное заболевание нервной системы, характеризующееся периодическими припадками, которые приводят к нарушению двигательных, вегетативных и мыслительных функций. Это заболевание связано с чрезмерной активностью нейронов, в результате чего возникают нейронные разряды, которые распространяются по всем нейронам головного мозга и приводят к появлению эпилептического припадка. Распространенность этого заболевания составляет 0,3-1% среди взрослого населения, и чаще всего эпилепсия начинается до 20 лет. При эпилепсии приступы неожиданны, они ничем не провоцируются, припадки повторяются через неравномерные промежутки времени, от нескольких дней до нескольких месяцев. Существует распространенное мнение, что эпилепсия неизлечима, однако применение современных противосудорожных препаратов позволяет избавить от приступов 65% больных, а у 20% - существенно снизить их количество.
Причины эпилепсии
Причины эпилепсии различны для разных возрастов. У детей младшего возраста основной причиной эпилепсии является гипоксия - кислородное голодание во время беременности, а также различные внутриутробные инфекции (герпес, краснуха) или врожденные пороки головного мозга. Существует и наследственная предрасположенность к эпилепсии. В случае, если один из родителей болен эпилепсией, риск рождения больного ребенка составляет около 8 %. Эпилепсию разделяют на первичную (идиопатическую), с неустановленными причинами, и вторичную (симптоматическую), вызванную различными заболеваниями мозга.
Симптомы эпилепсии
Основным симптомом эпилепсии являются периодические приступы. Приступы эпилепсии бывают очаговыми и генерализированными.
При очаговых (парциальных) приступах эпилепсии наблюдаются судороги или онемение в определенных частях тела. Такие эпилептические приступы проявляются непродолжительными зрительными, вкусовыми или слуховыми галлюцинациями, невозможностью сосредоточиться, приступами немотивированного страха. Во время этих приступов, длящихся не более 30 секунд, сознание может сохраняться. После приступа, больной продолжает выполнять прерванные действия.
Генерализированные приступы эпилепсии бывают судорожные и бессудорожные (абсаны). Генерализированные судорожные приступы - самые пугающие приступы. За несколько часов до приступа пациенты испытывают своеобразные предвестники - агрессию, тревожность, потливость. Перед приступом эпилепсии больной ощущает нереальность происходящего, после чего теряет сознание и начинает биться в судорогах. Такие приступы эпилепсии, длящиеся обычно от 2 до 5 минут, начинаются с резкого напряжения мышц, больной может прикусить язык и щеки. Проявляется синюшность кожи, неподвижность зрачков, изо рта может появиться пена, возникают ритмичные подергивания мышц конечностей. Может также наблюдаться недержание мочи. После припадка больной обычно ничего не помнит, жалуется на головную боль и быстро засыпает.
Абсаны - бессудорожные генерализированные приступы эпилепсии проявляются только в детстве и ранней юности, во время которых ребенок замирает, сознание на несколько секунд выключается, и смотрит в одну точку. Во время такого приступа, который обычно длится от 5 до 20 секунд, у ребенка также могут дрожать веки и легко запрокидываться голова. Вследствие кратковременности таких приступов, они часто проходят незамеченными.
Приступы эпилепсии также бывают миоклоническими, когда у ребенка наблюдаются непроизвольные сокращения частей тела, например рук или головы при сохранении сознания. Чаще всего такие приступы наблюдаются после пробуждения. Атонические приступы эпилепсии характеризуются резкой утратой мышечного тонуса, вследствие чего человек падает. Эпилепсия у детей проявляется в виде инфантильных спазмов, когда ребенок начинает сгибать некоторые части тела и все туловище много раз в день. Дети с такими припадками обычно отстают в умственном развитии.
Также возможно и состояние эпилептического статуса, при котором припадки беспрерывно следуют один за другим, без прихода в сознание.
К симптомам эпилепсии относятся и стойкие изменения психики, замедленность психических процессов у больного. Нарушения могут проявляться в заторможенности, психопатоподобном поведении, а также проявлении садизма, агрессии и жестокости. У больных формируется, так называемый, «эпилептический характер», сужается круг интересов, все внимание сосредотачивается на собственном здоровье и мелочных интересах, прохладное отношение к окружающим в сочетании с угодливостью или придирчивостью. Такие люди, чаще всего, мстительны и педантичны. При длительном течении болезни может развиваться эпилептическое слабоумие.
Диагностика эпилепсии
Диагностика заболевания начинается с тщательного опроса больного и членов его семьи. Врач-эпилептолог просит больного описать свои ощущения до, во время и после приступов, что позволяет определить тип эпилептических приступов. Выясняется также, есть ли в семье случаи заболевания эпилепсией. Каждый припадок требует тщательного изучения и клинического исследования. Врач назначает проведение магнитно-резонансной томографии (МРТ) для исключения других заболеваний нервной системы, электроэнцефалографии (ЭЭГ) для регистрации показателей электрической активности мозга, исследование глазного дна и рентгенографию черепа.
 Лечение эпилепсии нужно начать как можно раньше, и оно должно быть комплексным, длительным и непрерывным. Лекарственные средства выбираются в соответствии с типом эпилепсии. Лечение состоит из индивидуального подбора противосудорожных медикаментов и их дозировок. При генерализированном судорожном приступе, назначаются такие лекарства, как фенобарбитал, бензонал, хлоракон, дифенин. Для лечения абсанов используется клоназепам, вальпроатом натрия, этосуксемид. Малые припадки купируют суксилепом, триметином. Необходимо следить за состоянием больного, регулярно проводить анализы крови и мочи. Прекращение медикаментозного лечения возможно лишь тогда, когда в течении, как минимум 2-х лет, приступов эпилепсии не наблюдается, при этом дозировку препаратов снижают постепенно. Также, важным критерием прекращения приема медикаментов, является нормализация ЭЭГ.
Лечение эпилепсии нужно начать как можно раньше, и оно должно быть комплексным, длительным и непрерывным. Лекарственные средства выбираются в соответствии с типом эпилепсии. Лечение состоит из индивидуального подбора противосудорожных медикаментов и их дозировок. При генерализированном судорожном приступе, назначаются такие лекарства, как фенобарбитал, бензонал, хлоракон, дифенин. Для лечения абсанов используется клоназепам, вальпроатом натрия, этосуксемид. Малые припадки купируют суксилепом, триметином. Необходимо следить за состоянием больного, регулярно проводить анализы крови и мочи. Прекращение медикаментозного лечения возможно лишь тогда, когда в течении, как минимум 2-х лет, приступов эпилепсии не наблюдается, при этом дозировку препаратов снижают постепенно. Также, важным критерием прекращения приема медикаментов, является нормализация ЭЭГ.
При лечении эпилепсии у детей не нужно сильно менять образ жизни ребенка. Если припадки не слишком часты, они могут продолжать посещать школу, однако от спортивных секций лучше отказаться. Взрослым, больным эпилепсией, нужно организовать правильно подобранную трудовую деятельность.
Медикаментозное лечение сочетается с диетой, определением режима работы и отдыха. Больным эпилепсией рекомендуется диета с ограниченным количеством кофе, острых приправ, алкоголя, соленых и острых блюд.
Профилактика эпилепсии
К мерам профилактики эпилепсии относятся меры по предупреждению причин, вызывающих эпилепсию, а именно: травматические поражения, инфекционные заболевания мозга, родовой травматизм.
Видео с YouTube по теме статьи:
Эпилепсия, эпилептический припадок: причины, признаки, первая помощь, как лечить
Эпилепсия – стара, как мир. О ней еще 5000 лет до Рождества Христова передовые умы древнего Египта оставили свои сообщения. Не считая ее священной, а связывая с поражением головного мозга (ГМ), странную болезнь за 400 лет до нашей эры описал великий врач всех времен и народов Гиппократ. От эпилептических припадков страдали многие личности, признанные незаурядными . Например, человек, наделенный многочисленными талантами – Гай Юлий Цезарь, вошедший в наш мир за 100 лет до начала нового летоисчисления, известен не только своими подвигами и достижениями, его тоже не миновала чаша сия, он болел эпилепсией. На протяжении многих веков список «друзей по несчастью» пополняли другие великие люди, которым болезнь не мешала заниматься государственными делами, совершать открытия, творить шедевры.
Словом, сведения об эпилепсии можно почерпнуть из многих источников, которые к медицине имеют весьма отдаленное отношение, но, тем не менее, опровергают установившееся мнение, что эта болезнь обязательно ведет к изменению личности. Где-то ведет, а где-то нет, поэтому под понятием эпилепсия скрывается далеко не однородная группа патологических состояний, объединенных присутствием периодически повторяющегося характерного признака – судорожного приступа.
Очаг плюс готовность
В России эпилепсию называют падучей болезнью, так повелось из древности.
В большинстве случаев эпилепсия проявляется периодически возникающими приступами и . Однако симптоматика эпилепсии многообразна и не ограничивается двумя названными симптомами, к тому же припадки бывают лишь с частичной утратой сознания, а у детей нередко протекают в виде абсансов (кратковременное отключение от внешнего мира без судорог).

Что такого происходит в голове человека, коль он теряет сознание и начинает биться в судорогах? Неврологи и психиатры указывают, что своим развитием эта болезнь обязана двум составляющим – формированию очага и готовностью головного мозга ответить на раздражение нейронов, локализованных в этом очаге.
Очаг судорожной готовности формируется в результате различных поражений какой-то зоны головного мозга (травма, инфекция, опухоль). Образованный вследствие повреждения или хирургического вмешательства рубец или раздражают нервные волокна, они возбуждаются, что и приводит к развитию судорог. Распространение импульсов на всю кору головного мозга выключает сознание пациента.
Что касается судорожной готовности, то она бывает разной (порог высокий и низкий). Высокая судорожная готовность коры проявит себя при минимальном возбуждении в очаге или даже в отсутствии самого очага (абсансы). Но может быть и другой вариант: очаг большой, а судорожная готовность низкая, тогда приступ протекает при полностью или частично сохраненном сознании.
Главное из сложной классификации

Эпилепсия по Международной классификации включает более 30 форм и синдромов , поэтому ее (и синдромы) разграничивают с эпилептическими припадками, имеющими столько же или еще больше вариантов. Не станем мучить читателя списком сложных названий и определений, а попытаемся выделить главное.
Эпилептические припадки (в зависимости от их характера) разделяются на:
- Парциальные (локальные, фокальные) . Они, в свою очередь, делятся на простые, которые протекают без особых нарушений функции головного мозга: приступ прошел – человек в здравом уме, и сложные: после приступа пациент еще некоторое время дезориентирован в пространстве и времени, а, кроме этого, у него отмечаются функциональные нарушения в зависимости от зоны поражения ГМ.
- Первично-генерализованные , протекающие с вовлечением обоих полушарий ГМ, группа генерализованных припадков состоит из абсансов, клонических, тонических, миоклонических, тонико-клонических, атонических типов;
- Вторично-генерализованные возникают, когда парциальные припадки уже идут полным ходом, это происходит потому, что фокальная патологическая активность, не ограничиваясь одним участком, начинает затрагивать все области головного мозга, приводят к развитию судорожного синдрома и .
Следует отметить, что при тяжелых формах болезни у отдельных пациентов нередко наблюдается присутствие сразу нескольких разновидностей эпиприпадков.
Классифицируя эпилепсию и синдромы, основываясь на данных электроэнцефалограммы (ЭЭГ), выделяют следующие варианты:
- Обособленную форму (фокальную, парциальную, локальную) . В основе развития фокальной эпилепсии лежит нарушение процессов метаболизма и кровоснабжения в отдельно взятой зоне головного мозга, в этой связи различают височную (нарушение поведения, слуха, мыслительной деятельности), лобную (проблемы с речью), теменную (преобладают двигательные расстройства), затылочную (координационные и зрительные нарушения).
- Генерализованную эпилепсию , которая на основании дополнительных исследований (МРТ, КТ), подразделяется на симптоматическую эпилепсию (сосудистая патология, киста головного мозга, объемное образование) и идиопатическую форму (причина не установлена).
Следующие друг за другом припадки в течение получаса и более, не позволяющие больному эпилепсией вернуться в сознание, создают реальную угрозу жизни пациента. Такое состояние называется эпилептическим статусом , который тоже имеет свои разновидности, однако самым тяжелым из них признан тонико-клонический эпистатус.
Причинные факторы

Не глядя на солидный возраст эпилепсии и неплохую изученность, до сих пор происхождение многих случаев болезни остаются невыясненным. Чаще всего ее появление связывают:

Очевидно, что, исходя из причин, почти все формы являются приобретенными , исключение составляет лишь доказанный вариант семейной патологии (ген, ответственный за болезнь). Происхождение почти половины (около 40%) всех зарегистрированных случаев эпилептических нарушений или похожих на них состояний, остается загадкой. Откуда они пошли, что стало причиной эпилепсии – можно только предполагать. Такую форму, развивающуюся без видимых причин, называют идиопатической, в то время, как болезнь, связь которой с другими соматическими заболеваниями явно обозначена, именуют симптоматической.
Предвестники, признаки, аура
Больного-эпилептика по внешнему виду (в спокойном состоянии) не всегда возможно выделить из толпы. Другое дело, если начинается припадок. Тут же найдутся грамотные люди, способные поставить диагноз: эпилепсия. Все происходит потому, что болезнь протекает периодически: период приступа (яркий и бурный) сменяется затишьем (межприступным периодом), когда симптомы эпилепсии вообще исчезают или остаются как клинические проявления заболевания, повлекшего эпиприпадки.
Главным признаком эпилепсии, распознаваемым даже людьми, далекими от психиатрии и неврологии, считается большой эпилептический припадок , для которого характерно внезапное, не связанное с определенными обстоятельствами, начало. Изредка, правда, удается выяснить, что за пару дней до приступа у пациента было плохое самочувствие и настроение, болела голова, пропал аппетит, трудно было уснуть, однако человек не воспринял эти симптомы, как предвестники надвигающегося эпиприпадка. Между тем, большинство больных эпилепсией, имеющих внушительный стаж болезни, все же учится заранее предугадывать приближение приступа.

А сам приступ протекает так : сначала (в течение нескольких секунд) обычно появляется аура (хотя приступ может начинаться и без нее). Она имеет всегда одинаковый характер только у одного конкретного пациента. Но многое число больных и разные зоны раздражения в их головном мозге, дающие начало эпилептического разряда, создают и разные виды ауры:
- Психическая больше характерна для поражения височно-теменной области, клиника: больной чего-то пугается, в его глазах застывает ужас или, наоборот, лицо выражает состояние блаженства и радости;
- Моторная – появляются всякого рода движения головы, глаз, конечностей, которые явно не зависят от желания больного (двигательный автоматизм);
- Сенсорная аура характеризуется самыми разнообразными нарушениями восприятия;
- Вегетативная (поражение сенсорномоторной области) проявляется кардиалгией, тахикардией, удушьем, гиперемией или бледностью кожных покровов, тошнотой, болями в животе и др.
- Речевая: речь наполняется непонятными выкриками, бессмысленными словами и фразами;
- Слуховая – о ней можно говорить, когда человек слышит все, что угодно: ор, музыку, шорох, которых на самом деле просто нет;
- Обонятельная аура весьма характерна для височной эпилепсии: крайне неприятный запах смешивается со вкусом веществ, не составляющих нормальную пищу человека (свежая кровь, металл);
- Зрительная аура возникает при поражении затылочной зоны. У человека появляются видения: разлетающиеся ярко- красные искры, блестящие движущиеся предметы, наподобие новогодних шаров и лент, перед глазами могут вырисовываться лица людей, конечности, фигуры животных, а иногда поля зрения выпадают или наступает полный мрак, то есть, зрение вовсе теряется;
- Сенситивная аура «обманывает» больного эпилепсией по-своему: ему становится холодно в натопленной комнате, по телу начинают «ползать мурашки», конечности немеют.
Классический пример
Многие люди и сами могут рассказать о симптомах эпилепсии (видели), поскольку бывает, что приступ застает больного на улице, где в очевидцах нет недостатка. К тому же, пациенты, страдающие тяжелой формой эпилепсии, обычно далеко от дома не уходят. В районе их проживания всегда найдутся люди, которые узнают в бьющемся в конвульсиях человеке своего соседа. А нам, скорее всего, остается лишь напомнить об основных симптомах эпилепсии и описать их последовательность:

Постепенно человек приходит в чувство, сознание возвращается и (очень часто) больной эпилепсией тут же забывается глубоким сном. Проснувшись вялым, разбитым, не отдохнувшим, пациент ничего вразумительного о своем припадке сказать не может – он его просто не помнит.
Это классическое течение генерализованного эпилептического припадка , но, как указывалось выше, парциальные варианты могут протекать по-разному, их клинические проявления определяются зоной раздражения в коре ГМ (характеристика очага, его происхождение, что в нем происходит). Во время парциальных припадков могут присутствовать посторонние звуки, вспышки света (сенсорные признаки), боль в желудке, потливость, изменение цвета кожных покровов (вегетативные признаки), а также разные психические расстройства. Кроме этого, приступы могут проходить лишь с частичным нарушением сознания, когда пациент в некоторой мере понимает свое состояние и воспринимает происходящие вокруг события. Эпилепсия многообразна в своих проявлениях…
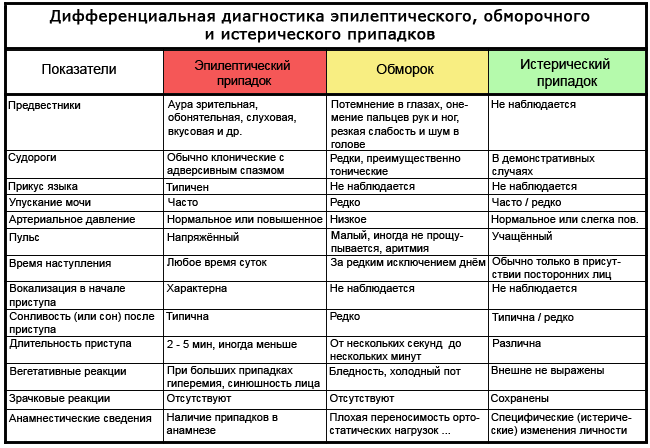
Таблица: как отличить эпилепсию от обморока и истерики
Самая нехорошая форма – височная
Из всех форм болезни больше всего хлопот и врачу, и пациенту доставляет височная эпилепсия . Нередко, помимо своеобразных приступов, она имеет другие проявления, влияющие на качество жизни больного и его родственников. Височная эпилепсия приводит к изменению личности.

В основе данной формы болезни находятся психомоторные припадки с предшествующей характерной аурой (больного охватывает внезапный страх, в области желудка появляются отвратительные ощущения и такой же отвратительный запах вокруг, появляется чувство, что все это уже было). Припадки проявляются по-разному, однако очевидно, что различные движения, усиленное глотание и другие симптомы абсолютно не контролируются больным, то есть, происходят сами по себе, независимо от его воли.
С течением времени близкие пациента все чаще замечают, что беседа с ним становится затруднительной, он зацикливается на мелочах, которые считает важными, проявляет агрессию, садистские наклонности. В конечном итоге, больной эпилепсией окончательно деградирует.
Данная форма эпилепсии чаще других требует радикального лечения, иначе справиться с ней просто не удается.
Став свидетелем припадка – помощь при приступе эпилепсии

важные правила при приступе
Став свидетелем эпилептического припадка, любой человек обязан оказать помощь, возможно, от этого зависит жизнь больного эпилепсией. Безусловно, никакими действиями нельзя резко остановить приступ, коль он начал свое развитие, однако помощь при эпилепсии это и не подразумевает, алгоритм может выглядеть следующим образом:
- Необходимо максимально оградить больного от травмирования при падении и судорогах (убрать колющие и режущие предметы, подложить что-то мягкое под голову и туловище);
- Быстро освободить больного от давящих аксессуаров, снять ремень, пояс, галстук, расстегнуть крючки и пуговицы на одежде;
- Во избежание западания языка и удушья повернуть голову пациента и стараться удерживать руки и ноги во время судорожного приступа;
- Ни в коем случае не пытаться силой разжать рот (можно самому пострадать) или вставить какие-то твердые предметы (больной легко их может раскусить, подавиться или пораниться), между зубов можно и нужно положить свернутое полотенце;
- Вызвать «неотложку», если приступ затягивается, а признаки, что он проходит не появляются – это может указывать на развитие эпистатуса.

Если возникает необходимость оказания помощи при эпилепсии у ребенка , то действия, в принципе, аналогичны описанным, правда, уложить на кровать или другую мягкую мебель проще, удержать – тоже. Сила эпиприпадка велика, но у детей ее все-таки меньше. Родители, которые видят приступ не впервые, обычно знают, что делать или не делать:
- Нужно положить на бок;
- Не пытаться силой открыть рот или делать искусственное дыхание во время судорог;
- При температуре быстро поставить ректальную жаропонижающую свечу.
«Скорую» вызывают, если раньше подобного не было или приступ продолжается более 5 минут, а также при травмировании или при нарушении дыхания.
Видео: первая помощь при эпилепсии – программа “Здоровье”
ЭЭГ ответит на вопросы

Все приступы с потерей сознания, независимо протекали они с судорогами или обошлось без них, требуют изучения состояния головного мозга. Диагноз эпилепсии ставят после специального исследования, которое называется , причем, современные компьютерные технологии позволяют не только обнаружить патологические ритмы, но и определить точную локализацию очага повышенной судорожной готовности.
Для выяснения происхождения болезни и утверждения диагноза больным эпилепсией нередко расширяют круг диагностических мероприятий за счет назначения:
- Консультации офтальмолога (исследование состояния сосудов глазного дна);
- Биохимических лабораторных тестов и ЭКГ.
Между тем, очень плохо, когда человек получает подобный диагноз, когда на самом деле никакой эпилепсии не имеет. Приступы могут быть редкими, а врач, порой, перестраховываясь, не осмеливается полностью отмести диагноз.
Что написано пером – не вырубить топором
Чаще всего «падучая» болезнь сопровождается судорожным синдромом, однако диагноз «эпилепсия» и диагноз «судорожный синдром» не всегда тождественны друг другу, ведь судороги могут быть вызваны определенными обстоятельствами и произойти раз в жизни. Просто здоровый мозг очень выраженно отреагировал на сильный раздражитель, то есть, это его ответ на какую-то другую патологию (лихорадка, отравления и пр.).

К сожалению, судорожный синдром, возникновение которого обусловлено различными причинами (отравление, тепловой удар) иной раз способен круто повернуть жизнь человека , особенно, если он мужского пола и ему 18. Выданный без службы в армии военный билет (судорожный синдром в анамнезе), полностью лишает права получить водительское удостоверение или быть допущенным к определенным профессиям (на высоте, возле движущихся механизмов, у воды и т. д.). Хождение по инстанциям результаты дает редко, снять статью бывает сложно, инвалидность «не светит» – так и живет человек, чувствуя себя ни больным, ни здоровым.
У пьющих людей судорожный синдром нередко называют алкогольной эпилепсией, так проще сказать. Однако, наверное, каждый знает, что судороги у алкоголиков появляются после длительного запоя и подобная «эпилепсия» проходит, когда человек полностью прекращает пить, поэтому такую форму болезни можно вылечить рекультурацией или другим методом борьбы с зеленым змием.
А ребенок может и перерасти

Детская эпилепсия встречается чаще, чем установленный диагноз данного заболевания у взрослых, кроме этого, сама болезнь тоже имеет ряд отличий, например, другие причины возникновения и разное течение. У детей симптомы эпилепсии могут проявляться лишь абсансами, которые представляют собой частые (несколько раз в день) приступы очень кратковременной потери сознания без падения, судорог, пены, сонливости и прочих признаков. Ребенок, не прерывая начатых дел, на несколько секунд отключается, взгляд устремляет в одну точку или закатывает глазки, замирает, а затем, как ни в чем не бывало, продолжает заниматься или разговаривать дальше, даже не подозревая, что секунд 10 «отсутствовал».
Детской эпилепсией часто считают судорожный синдром, обусловленный повышением температуры или другими причинами. В случаях, если происхождение припадков установлено, родители могут рассчитывать на полное излечение: причина устранена – ребенок здоров (хотя фебрильные судороги никакой отдельной терапии и не требуют).
Сложнее обстоят дела с детской эпилепсией, этиология которой остается неизвестной, а частота приступов не снижается . За такими детьми придется постоянно наблюдать и длительно лечить.
Что касается абсансных форм, то их чаще имеют девочки, заболевают где-то перед самой школой или в первом классе, некоторое время (лет 5-6-7) страдают, затем приступы начинают посещать все реже, а потом и вовсе проходят («дети перерастают» – говорят люди). Правда, в некоторых случаях абсансы трансформируются в другие варианты «падучей» болезни.
Видео: судороги у детей – доктор Комаровский
Все не так просто
Лечится ли эпилепсия? Конечно, лечится. А вот во всех ли случаях можно ожидать полной ликвидации болезни – это уже другой вопрос.

Лечение эпилепсии зависит от причин возникновения судорожных приступов, формы болезни, локализации патологического очага, поэтому, прежде чем приступить к выполнению поставленной задачи, больного эпилепсией всесторонне обследуют (ЭЭГ, МРТ, КТ, УЗИ печени и почек, лабораторные анализы, ЭКГ и др.). Все это делается для того, чтобы:
- Выявить причину – возможно, ее получится искоренить быстро, если судорожные припадки вызваны опухолью, кистой и т. п.
- Определить, как больной будет лечиться: дома или в условиях стационара, какие меры будут направлены на решение проблемы – консервативная терапия или хирургическое лечение;
- Подобрать препараты, а заодно объяснить родственникам, каков может быть ожидаемый результат и каких побочных эффектов следует остерегаться при их приеме в домашних условиях;
- В полной мере обеспечить пациенту условия для предупреждения приступа, больной должен быть информирован, что ему полезно, что вредно, как вести себя в быту и на работе (или учебе), какую профессию выбрать. Как правило, беречь себя пациента учит лечащий врач.
Чтобы не провоцировать приступы больной эпилепсией должен достаточно спать, не нервничать по пустякам, избегать излишнего влияния высоких температур, не переутомляться и очень серьезно относиться к назначенным препаратам.
Таблетки и радикальная ликвидация
Консервативная терапия заключается в назначении противоэпилептических таблеток, которые лечащий врач выписывает на специальном бланке и которые свободно в аптеке не продаются. Это может быть карбамазепин, конвулекс, дифенин, фенобарбитал и др. (в зависимости от характера припадков и формы эпилепсии). Таблетки имеют побочные эффекты, вызывают сонливость, затормаживают, снижают внимание, а их резкая отмена (по собственной инициативе) приводит к учащению или возобновлению приступов (если, благодаря препаратам, с болезнью удавалось справляться).

Не следует думать, что определение показаний к оперативному вмешательству – простая задача. Безусловно, если причиной эпилепсии обозначена аневризма мозгового сосуда, опухоль головного мозга, абсцесс, то здесь все понятно: проведенная успешно операция избавит пациента от приобретенной болезни – симптоматической эпилепсии.
Сложно решить проблему с судорожными приступами, возникновение которые обусловлено патологией, невидимой глазом , или еще хуже, если происхождение заболевания остается тайной. Такие больные, как правило, вынуждены жить на таблетках.
Предполагаемая хирургическая операция – тяжкий труд и больного, и врача, нужно пройти обследования, которые проводятся только в специализированных клиниках (позитронно-эмиссионная томография для исследования метаболизма головного мозга), разработать тактику (трепанация черепа?), привлечь смежных специалистов.
Самой частой претенденткой на хирургическое лечение является височная эпилепсия, которая не только тяжело протекает, но и приводит к изменению личности.
Жизнь должна быть полноценной
Очень важно при лечении эпилепсии максимально приблизить жизнь пациента к полноценной и насыщенной, богатой интересными событиями, чтобы он не чувствовал себя ущербным. Беседы с врачом, правильно подобранные препараты, внимание профессиональной деятельности пациента во многом помогают решать подобные задачи. Кроме этого, больного учат, как вести себя, чтобы самому не провоцировать приступ:

- Рассказывают о предпочтительной диете (молочно-растительный рацион);
- Запрещают употребление алкогольных напитков и курение;
- Не рекомендуют частое употребление крепких «чаев-кофеев»;
- Советуют избегать всех излишеств, имеющих приставку «пере» (переедание, переохлаждение, перегревание);
Особые проблемы возникают при трудоустройстве пациента, ведь группу инвалидности получают люди, которые, уже не могут работать (частые судорожные припадки). Выполнять работу, не связанную с высотой, механизмами в состоянии движения, при повышенных температурах и прочее, способны многие больные эпилепсией, но как это будет сочетаться с их образованием и квалификацией? В общем, поменять или найти работу пациенту бывает очень и очень сложно, врачи нередко боятся подписать бумажку, а на свой страх и риск работодатель тоже брать не хочет… А по правилам, трудоспособность и инвалидность зависят от частоты приступов, формы болезни, времени суток, когда наступает припадок. Скажем, больного, которого судороги одолевают по ночам, освобождают от ночных смен и командировок, а появление приступов в дневное время ограничивает профессиональную деятельность (целый список ограничений). Частые припадки с изменением личности ставят вопрос о получении группы инвалидности.
Мы не станем лукавить, если будем утверждать, что жить больному эпилепсией действительно нелегко, ведь каждому хочется достичь чего-то в жизни, получить образование, заняться карьерой, построить дом, заработать материальные блага. Многие люди, которым по молодости в силу каких-то обстоятельств было прилеплено «эпи» (а там был всего лишь судорожный синдром), вынуждены постоянно доказывать, что они нормальны, что никаких приступов вот уже 10 или 20 лет нет, а им настойчиво пишут, что нельзя работать у воды, у огня и так далее. Тогда можно представить, каково человеку, когда эти приступы все же имеют место, поэтому избегать лечения никак не следует, пусть лучше эта болезнь будет глубоко спрятана, если ее нельзя искоренить полностью.
Видео: эпилепсия в программе “О самом главном!”
Основные причины эпилепсии у взрослых рассматриваются на уровне полиэтиологического заболевания – патологическое состояние могут спровоцировать множество факторов. Картина недуга насколько смешана, что пациент страдает даже от незначительных изменений.
Эпилепсия – это, прежде всего родовая патология, стремительно развивающаяся под влияние внешних раздражителей (плохая экология, неправильное питание, черепно-мозговые травмы).
Эпилепсия у взрослых – неврологическая патология. При диагностике заболевания используется классификация причин появления приступов. Эпилептические припадки подразделяют на следующие типы:
- Симптоматические, определяются после травм, общих повреждений, заболеваний (приступ может возникнуть в результате резкой вспышки, укола шприца, звука).
- Идиопатические – эписиндромы, врожденного характера (прекрасно поддается лечению).
- Криптогенные – эписиндромы, причины образования, которых определить не удалось.
Независимо от вида патологии, при первых признаках заболевания, причем, если ранее они не беспокоили пациента необходимо срочно пройти медицинское обследование.
Среди опасных, непредсказуемых патологий, одно из первых мест занимает эпилепсия причины возникновения, которой у взрослых могут быть различны. Среди основных факторов врачи выделяют:
- инфекционные заболевания мозга и его внутренних оболочек: абсцессы, столбняк, менингит, энцефалиты;
- доброкачественные образования, кисты, локализующиеся в мозге;
- прием медикаментов: «Ципрофлоксацин», лекарство «Цефтазидим», иммунодепрессанты и бронходилятаторы;
- изменение мозгового кровотока (инсульт), повышенные показатели внутричерепного давления;
- антифосфолипидная патология;
- атеросклеротическое поражение мозга, сосудов;
- отравление стрихнином, свинцом;
- внезапный отказ от седативных средств, препаратов, облегчающих засыпание;
- злоупотребление наркотиками, спиртным.
Если признаки заболевания появляются у детей или подростков до 20 лет, следовательно, причина перинатальная, но возможно это и опухоль головного мозга. После 55 лет, скорее всего – инсульт, поражение сосудов.

Одна из причин
Виды патологических приступов
В зависимости от типа эпилепсии назначается соответствующее лечение. Выделяют основные виды кризисных ситуаций:
- Бессудорожная.
- Ночная.
- Алкогольная.
- Миоклоническая.
- Посттравматическая.
Среди основных причин кризисов можно выделить: предрасположенность – генетика, экзогенное действие – органическая «травма» мозга. С течением времени симптоматические приступы учащаются из-за разных патологий: новообразования, травмы, токсические и метаболические нарушения, психические расстройства, дегенеративные недуги и т.п.
Основные факторы риска
Спровоцировать развитие патологического состояния могут различные обстоятельства. Среди особо значимых ситуаций выделяют:
- предшествующая травма головы – эпилепсия прогрессирует на протяжении года;
- инфекционное заболевание, поразившее мозг;
- аномалии сосудов головы, новообразования злокачественные, доброкачественные мозга;
- приступ инсульта, фебрильные судорожные состояния;
- прием определенной группы препаратов, наркотиков или отказ от них;
- передозировка отравляющими веществами;
- интоксикация организма;
- наследственная предрасположенность;
- заболевание Альцгеймера, хронические недуги;
- токсикоз во время вынашивания ребенка;
- почечная или печеночная недостаточность;
- повышенное давление, практически не поддающееся терапии;
- цистицеркоз, сифилитический недуг.
При наличии эпилепсии, возникнуть приступ может в результате воздействия следующих факторов – спиртное, бессонница, гормональный дисбаланс, стрессовые ситуации, отказ от противоэпилептических препаратов.
Чем опасны кризисные ситуации?
Приступы могут появляться с различной периодичностью, и их количество при диагностике имеет огромное значение. Каждый последующий кризис сопровождается уничтожением нейронов, функциональными изменениями.
Через некоторое время все это сказывается на состоянии пациента – меняется характер, ухудшается мышление и память, беспокоит бессонница, раздражительность.
По периодичности кризисы бывают:
- Редкие приступы – раз в 30 дней.
- Средней периодичности – от 2 до 4-х раз/месяц.
- Частые приступы – от 4-х раз/месяц.
Если кризисы наступают постоянно и между ними пациент не возвращается в сознание – это эпилептический статус. Продолжительность приступов – от 30 минут и более, после чего могут возникнуть серьезные проблемы. В таких ситуациях нужно срочно вызвать бригаду СМП, сообщить диспетчеру причину обращения.
Симптоматика патологического кризиса
Эпилепсия у взрослых опасна, причины этому – внезапность приступа, который может привести к травмам, что ухудшит состояние больного.
Основные признаки патологии, возникающие при кризисе:
- аура – появляется в начале приступа, включает различные запахи, звуки, неприятные ощущения в области желудка, визуальную симптоматику;
- изменение величины зрачков;
- утрата сознания;
- подергивания конечностями, судороги;
- чмоканье губами, трение руками;
- перебирание предметов одежды;
- бесконтрольное мочеиспускание, опорожнение кишечника;
- сонливость, нарушения психики, путаница (может продолжаться от двух-трех минут до нескольких дней).
При первично-генерализованных эпилептических приступах возникает потеря сознания, бесконтрольные судороги мышц их жесткость, взор устремлен перед собой, пациент утрачивает подвижность.
Неопасные для жизни приступы – кратковременное замешательство, бесконтрольные движения, галлюцинации, необычное восприятие вкуса, звуков, запахов. Больной может утратить контакт с реальностью, наблюдается серия автоматических повторяющихся жестов.

Симптоматика
Методы диагностики патологического состояния
Диагностировать эпилепсию можно только через несколько недель после кризиса. Не должно присутствовать других заболеваний, способных вызвать подобное состояние. Патология чаще всего поражает малышей, людей подросткового и пожилого возраста. У пациентов средней категории (40-50 лет) припадки наблюдаются очень редко.
Для диагностики патологии, больной должен обратиться к врачу, который проведет обследование и составит анамнез болезни. Специалист обязан выполнить следующие действия:
- Проверить симптоматику.
- Изучить периодичность и тип приступов.
- Назначить МРТ и электроэнцефалограмму.
Симптомы у взрослых могут быть различны, но независимо от их проявления необходимо обратиться к врачу, пройти полноценное обследование для назначения дальнейшего лечения, профилактики кризисов.
Оказание первой помощи
Обычно эпилептический припадок начинается с судорог, после чего пациент перестает отвечать за свои действия, часто наблюдается потеря сознания. Заметив, симптомы приступа нужно срочно вызвать бригаду СМП, убрать все режущие, колющие предметы, уложить пациента на горизонтальную поверхность, голова должна быть ниже туловища.
При рвотных рефлексах его нужно усадить, поддерживая голову. Это даст возможность предотвратить проникновение рвотной жидкости в дыхательные пути. После пациенту можно дать воды.

Необходимые действия
Медикаментозная терапия кризиса
Для предотвращения повторяющихся приступов, нужно знать, как лечить эпилепсию у взрослых. Недопустимо, если пациент начинает принимать препараты только после появления ауры. Вовремя принятые меры, позволят избежать серьезных последствий.
При консервативной терапии больному показано:
- придерживаться расписания приема медикаментов, их дозировку;
- не использовать лекарства без назначения врача;
- при необходимости можно поменять препарат на аналог, предварительно уведомив об это лечащего специалиста;
- не отказываться от терапии после получения стойкого результата без рекомендаций невролога;
- сообщать доктору об изменениях в состоянии здоровья.
Большинство пациентов после диагностического обследования, назначения одного из противоэпилептических медикаментов не страдают от повторяющихся кризисов на протяжении многих лет, постоянно применяя подобранную мототерапию. Основная задача врача – выбрать правильную дозировку.
Лечение эпилепсии и приступов у взрослых начинается с небольших «порций» препаратов, состояние пациента находится под постоянным контролем. Если купировать кризис не получается, дозировку повышают, но постепенно, до наступления продолжительной ремиссии.
Больным с эпилептическими парциальными приступами показаны следующие категории медикаментов:
- Карбоксамиды – «Финлепсин», лекарство «Карбамазепин», «Тимонил», «Актинервал», «Тегретол».
- Вальпроаты – «Энкорат (Депакин) Хроно», средство «Конвулекс», лекарство «Вальпарин Ретард».
- Фенитоины – препарат «Дифенин».
- «Фенобарбитал» – российского производства, иностранный аналог лекарство «Люминал».
К медикаментам первой группы при терапии эпилептических припадков относятся карбоксамиды и вальпораты, они оказывают отличный лечебный результат, вызывают небольшое количество побочных реакций.
По рекомендации врача пациенту в сутки может быть назначено 600-1200 мг препарата «Карбамазепина» либо 1000/2500 мг лекарства «Депакина» (все зависит от тяжести течения патологии, общего состояния здоровья). Дозировка – 2/3 приема на протяжении дня.
«Фенобарбитал» и средства фенитоиновой группы оказывают множество побочных действий, угнетают нервные окончания, могут спровоцировать привыкание, поэтому врачи стараются их не использовать.
Одни из самых эффективных препаратов – вальпроаты (Энкорат или Депакин Хроно) и карбоксамиды (Тегретол ПЦ, Финлепсин Ретард). Эти средства достаточно принимать несколько раз/сутки.
В зависимости от вида кризиса, лечение патологии проводится при помощи следующих медикаментов:
- генерализованные приступы – средства из группы вальпроатов с препаратом «Карбамазепин»;
- идиопатические кризисы – вальпроаты;
- абсансы – лекарство «Этосуксимид»;
- миоклонические приступы – исключительно вальпроаты, «Карбамазепин», препарат «Фенитоин» не оказывают надлежащего действия.
Ежедневное появляется множество других препаратов, которые могут оказать должное воздействие на очаг эпилептических припадков. Средства «Ламотриджин», препарат «Тиагабин» хорошо зарекомендовали себя, поэтому если лечащий врач рекомендует их применение, отказываться не следует.
О прекращении лечения можно подумать только через пять лет после наступления продолжительной ремиссии. Терапию эпилептических припадков завершают, постепенным снижением дозировки лекарств до полного отказа от них на протяжении полугода.
Оперативное лечение эпилепсии
Хирургическая терапия предполагает удаление определенной части головного мозга, в котором сосредоточен очаг воспаления. Основное назначение к подобному лечению – систематически повторяющиеся приступы, не поддающиеся лечению препаратами.
Помимо этого операция целесообразна, если присутствует высокий процент того, что состояние больного значительно улучшится. Реальный вред от оперативного вмешательства будет не столь значительным, чем опасность от эпилептических припадков. Главное условие для хирургического лечения – точное установление места локализации воспалительного процесса.

Хирургическая терапия
Стимуляция блуждающей нервной точки
К подобной терапии прибегают в том случае, если лечение медикаментами не оказывает должного эффекта и неоправданности оперативного вмешательства. Манипуляция основана на небольшом раздражении блуждающей нервной точки с помощью электрических импульсов. Это обеспечивается за счет работы генератора импульсов, который вводится с левой стороны в верхнюю область грудной клетки. Аппарат, вшивают под кожу на 3-5 лет.
Процедура разрешена пациентам с 16 лет, у которых имеются очаги эпилептических припадков, не поддающиеся медикаментозному лечению. Согласно статистическим данным у 40-50% людей при осуществлении подобной терапии улучшается состояние здоровья, снижается частота кризисов.
Осложнения при заболевании
Эпилепсия – опасная патология, угнетающая нервную систему человека. Среди основных осложнений болезни можно выделить:
- Учащение повторений кризисов, вплоть до эпилептического статуса.
- Пневмония аспирационная (вызванная проникновением в органы дыхания рвотной жидкости, еды во время припадка).
- Смертельный исход (особенно при кризисе с сильными судорогами или приступе в воде).
- Припадок у женщины в положении грозит пороками в развитии ребенка.
- Негативное состояние психики.
Своевременная, правильная диагностика эпилепсии – первый шаг к выздоровлению пациента. Без адекватного лечения заболевание стремительно прогрессирует.

Требуется правильная диагностика
Меры профилактики у взрослых
До сих пор неизвестно способов предотвращения эпилептических припадков. Можно только предпринять некоторые меры, чтобы защититься от травм:
- надевать шлем во время катания на роликах, велосипеде, скутерах;
- использовать средства защиты при занятиях контактным спортом;
- не погружаться на глубину;
- в авто фиксировать туловище ремнями безопасности;
- не принимать наркотические вещества;
- при высокой температуре, вызвать врача;
- если во время вынашивания ребенка женщина страдает высоким давлением, необходимо начать лечение;
- адекватная терапия хронических болезней.
При тяжелых формах заболевания необходимо отказаться от управления автомобилем, нельзя купаться и плавать в одиночку, избегать активных видов спорта, не рекомендуется подниматься на высокую лестницу. Если была диагностирована эпилепсия, нужно следовать советам лечащего врача.
Реальный прогноз
В большинстве ситуаций после единичного эпилептического припадка шанс на выздоровление вполне благоприятный. У 70% пациентов на фоне правильной, комплексной терапии наблюдается продолжительная ремиссия, то есть кризисы не наступают на протяжении пяти лет. В 30% случаев эпилептические припадки возникают и дальше, в этих ситуациях показано использование противосудорожных средств.
Эпилепсия – тяжелое поражение нервной системы, сопровождающееся тяжелыми приступами. Только своевременная, правильная диагностика позволит предотвратить дальнейшее развитие патологии. В отсутствии лечения один из очередных кризисов может стать последним, так как возможна внезапная смерть.
По количеству мифов и слухов она не знает себе равных. Что из них правда, а что нет? Попробуем разобраться.
Миф 1. Эпилепсия - это психическое заболевание, которое должны лечить психиатры
На самом деле. 20-30 лет назад лечение эпилепсии и впрямь считалось прерогативой психиатров, но благодаря усилиям Всероссийского общества неврологов стала областью неврологии. Что, по словам ведущих эпилептологов (специалистов, занимающихся лечением этой болезни), вполне оправдано: происхождение недуга (особенно у взрослых пациентов) тесно связано с перенесенными инсультами, опухолями, сосудистыми поражениями головного мозга, черепно-мозговой травмой, клещевым энцефалитом, метаболическими нарушениями (уремия, печеночная недостаточность, гипогликемия) и т. д.
Есть три формы эпилепсии - симптоматическая (при которой у пациента обнаруживается структурный дефект головного мозга), идиопатическая (когда такие изменения отсутствуют, но имеется наследственная предрасположенность к болезни) и криптогенная (когда причину заболевания выявить не удается).
Миф 2. Эпилепсия всегда сопровождается припадками
На самом деле. На сегодняшний день известно около 40 различных форм эпилепсии и разных типов приступов, среди которых немалую долю составляют бессудорожные (так называемые абсансы). Чаще всего они наблюдаются в детском возрасте и ранней юности. При этом больной внезапно замирает, у него стекленеют глаза, может наблюдаться дрожание век, легкое запрокидывание головы. Как правило, такие приступы длятся всего 5-20 секунд и часто остаются незамеченными.Чего не скажешь о судорожной форме припадков, приближение которых больные нередко чувствуют за несколько часов и даже дней, испытывая общий дискомфорт, тревогу, раздражительность, потливость, чувство холода или жара. При серьезных вариантах болезни у человека может быть до 100 приступов в день, а может - раз в год или раз в жизни. У части пациентов приступы возникают исключительно ночью, во сне.
Миф 3. Эпилепсия обязательно передается по наследству
На самом деле. Большинство форм этой болезни не являются наследственными. Риск рождения больного ребенка, если один из родителей болен эпилепсией, составляет не более 8%.
«Мы везде лишние». История семьи, воспитывающей ребёнка с эпилепсией
http://www.сайт/society/people/46896
Миф 4. Эпилепсия не опасна. От нее не умирают
На самом деле. Увы. Эпилепсия относится к разряду чрезвычайно опасных заболеваний. И в первую очередь - в пожилом возрасте, когда эпилептический приступ может привести к серьезным нарушениям сердечного ритма, дыхания и в итоге закончиться комой и смертью пациента. Не говоря уже о механических травмах (переломах, ушибах) и ожогах, которые могут получить падающие в конвульсиях люди. Непредсказуемость подобных приступов, жизнь в их постоянном ожидании - одна из причин низкого качества жизни больных.
Не менее опасны, по словам специалистов, и бессудорожные приступы. Особенно для формирующегося детского мозга, в котором из-за непрерывной эпилептической активности происходят необратимые разрушения.Миф 5. Эпилепсия - болезнь взрослых
На самом деле. У 70% пациентов эпилепсия дебютирует в детском и подростковом возрасте. Уровень заболеваемости среди детей достигает 7 случаев на 1000. При этом у младенцев наиболее частыми ее причинами является кислородное голодание во время беременности (гипоксия), а также врожденные пороки развития головного мозга, внутриутробные инфекции (токсоплазмоз, цитомегалия, краснуха, герпес и т. д.), реже - родовая травма.
Второй пик заболеваемости эпилепсией приходится на пожилой и старческий возраст, являясь следствием целого ряда неврологических заболеваний. В первую очередь - инсультов.
Миф 6. Приступ эпилепсии провоцирует эмоциональное напряжение, стресс
На самом деле. Далеко не всегда. Спровоцировать эпилептический приступ может прием алкоголя, интоксикация и даже перегрев на солнце, особенно если человек страдает фотозависимой формой болезни. Приблизительно у 50% пациентов этой группы приступы возникают только при просмотре телепередач (особенно световых шоу), мелькании экрана монитора (во время компьютерных игр), созерцании цветомузыки на дискотеках, езде на велосипеде вдоль линейно посаженных деревьев, мелькании фар проходящего транспорта (при езде в автомобиле) и т. д.
Серьезным провоцирующим фактором для возникновения приступов считается нарушение режима сна - позднее засыпание, вынужденное бодрствование в ночное время (в связи с ночными дежурствами или «вечеринками») или слишком раннее, насильственное пробуждение. Выбить из колеи больного эпилепсией также могут путешествия со сменой часовых поясов более чем на два часа. Таким людям они противопоказаны.
Миф 7. Эпилепсия неизлечима
На самом деле. Раньше эпилепсия и впрямь считалась неизлечимым заболеванием, но с развитием нейрофармакологии у большинства больных появилась надежда. В 60-70% случаев противосудорожные препараты, которые нужно принимать много лет, а иногда - пожизненно, позволяют пациентам вести нормальный образ жизни: учиться, получать высшее образование, а женщинам - рожать здоровых детей. У некоторых больных, особенно у детей, эпилепсия может исчезать с возрастом.
Успех лечения во многом зависит от правильно поставленного диагноза и точности приема препарата. При этом предпочтение отдается монотерапии (лечению одним противоэпилептическим препаратом). Однако существуют формы эпилепсии, плохо поддающиеся лечению, так называемые резистентные формы. В этих случаях больному назначается 2 или 3 препарата, а при необходимости - операция на патологическом участке головного мозга.
Миф 8. Говорим - эпилепсия, подразумеваем - слабоумие
На самом деле. Из-за этого заблуждения пострадало много больных эпилепсией, которым наличие этого диагноза помешало при поступлении в школу, вуз, при устройстве на работу. Эпилептологи не устают повторять: ни в каких особых ограничениях их пациенты, большинство из которых в период между приступами ничем не отличаются от здоровых людей, не нуждаются. Более того, часто приступы возникают как раз в период пассивного, расслабленного состояния. Тогда как умственная деятельность способствует снижению эпилептической активности.Полезны при эпилепсии и занятия спортом (особенно игровые виды), кроме плавания и велосипедного спорта (из-за упомянутого фотостимулирующего эффекта).
Под запретом разве что виды деятельности, связанные с экстремальными условиями: вождение автомобиля, служба в милиции, пожарных частях, на охране важных объектов, работа с движущимися механизмами, химикатами, вблизи водоемов.



