मुलांसाठी अँटीपायरेटिक्स बालरोगतज्ञांनी लिहून दिले आहेत. परंतु तापासाठी आपत्कालीन परिस्थिती असते जेव्हा मुलाला ताबडतोब औषध देणे आवश्यक असते. मग पालक जबाबदारी घेतात आणि अँटीपायरेटिक औषधे वापरतात. अर्भकांना काय देण्याची परवानगी आहे? मोठ्या मुलांमध्ये तापमान कसे कमी करावे? कोणती औषधे सर्वात सुरक्षित आहेत?
डिम्बग्रंथि गळू अल्ट्रासाऊंड अतिशय अचूकपणे निदान केले जाते. ते शोधण्यासाठी, विविध प्रकारचे अल्ट्रासाऊंड वापरले जातात, विशेष प्रशिक्षण आवश्यक आहे. परिणामांवर आधारित, डॉक्टर निदान करेल आणि योग्य उपचार लिहून देईल. अल्ट्रासाऊंडच्या मदतीने, स्त्रियांच्या प्रजनन प्रणालीच्या अवयवांचे रोग निदान केले जातात. ही एक लोकप्रिय, सुरक्षित आणि अत्यंत माहितीपूर्ण प्रक्रिया आहे.
बहुतेकदा, अल्ट्रासाऊंड प्रकट करते:- follicular गळू. हे गोल किंवा अंड्यासारखे आकार, पातळ भिंती आणि गुळगुळीत पृष्ठभागाद्वारे ओळखले जाते. विकासाच्या प्रारंभाच्या तीन महिन्यांनंतर अल्ट्रासाऊंडवर लक्षात घेणे कठीण आहे.
- कॉर्पस ल्यूटियम सिस्ट. या भागात, ओव्हुलेशन नंतर फॉर्मेशन्स तयार होतात. त्यांच्याकडे गोलाकार आकार आणि 6 मिमी पर्यंत जाडी असलेल्या भिंती आहेत. आत रक्ताच्या गुठळ्या असू शकतात. ते तीन आठवड्यांनंतर अल्ट्रासाऊंड वेव्हद्वारे पाहिले जाऊ शकत नाहीत.
ही सामान्य रचना आहेत, ज्यांना कार्यात्मक म्हणतात. बाकीचे पॅथॉलॉजिकल आहेत.
अल्ट्रासाऊंड हे निर्धारित करू शकते:- द्रव सह cavities;
- दाट ऊतकांसह पोकळी;
- सिस्ट ज्यामध्ये द्रव आणि दाट ऊतक एकत्र केले जातात.
सामान्यतः एक साधी गळू एकल-चेंबर पातळ-भिंतीच्या पोकळीच्या रूपात दिसते ज्याचा आकार 5 सेमीपेक्षा जास्त नसतो. दाट इको स्ट्रक्चर्ससह मल्टीलोक्युलर सिस्टिक मास देखील पाहिले जाऊ शकतात. ही घटना म्युसिनस, एंडोमेट्रिओड आणि बॉर्डरलाइन सिस्टोमामध्ये दिसून येते.
विशेषज्ञ एक्टोपिक गर्भधारणा, ट्यूमर, मायोमॅटस नोड, ट्यूबोव्हेरियल ट्यूमरपासून सिस्ट वेगळे करण्यास सक्षम असावे.
सायकलच्या योग्य दिवशी अल्ट्रासाऊंड स्कॅन करून, चित्राच्या मदतीने, अनुभवी डॉक्टर गळू, त्याचे आकार आणि संरचनात्मक वैशिष्ट्ये ओळखण्यास सक्षम असेल आणि अंडाशयांच्या स्थितीबद्दल तपशीलवार माहिती प्रदान करेल.
रजोनिवृत्ती दरम्यान महिला आणि तरुण मुलींवर तत्सम पॅथॉलॉजीचा परिणाम होतो.
 बहुतेकदा, हा रोग खालील कारणांमुळे विकसित होतो:
बहुतेकदा, हा रोग खालील कारणांमुळे विकसित होतो:
- अंतर्गत अवयवांना दुखापत;
- जास्त वजन;
- अंतःस्रावी प्रणालीमध्ये व्यत्यय;
- ऊतक नेक्रोसिस;
- ऑन्कोलॉजिकल प्रक्रिया;
- कुपोषण;
- अचानक हवामान बदल;
- मधुमेह;
- जननेंद्रियाच्या प्रणालीच्या अवयवांची जळजळ;
- हार्मोनल औषधांचा दीर्घकाळ वापर.
जर अंडाशय किंवा उपांगाला जळजळ झाली असेल तर फॉर्मेशन्स अनेकदा दिसतात. यामुळे, डिम्बग्रंथि ऊतक लवचिकता गमावतात आणि सिस्ट दिसतात.
लक्षणे
गळू दिसल्यास, मासिक चक्र सर्व प्रथम गमावले जाते. जर तुमची मासिक पाळी खूप वारंवार किंवा दुर्मिळ असेल तर तुम्ही डॉक्टरकडे जावे. स्त्रीरोगतज्ञ निदान करेल आणि उपचार लिहून देईल.
खालील अभिव्यक्ती समस्या दर्शवतात:- स्त्रीची सामान्य स्थिती बिघडते. थकवा, चिडचिड, डोकेदुखी यांसारख्या लक्षणांसह, एखादी व्यक्ती हार्मोनल विकारांचा न्याय करू शकते.
- मासिक पाळीच्या दरम्यान तीव्र वेदना आणि रक्तस्त्राव.
- विनाकारण वजन वाढणे.
- वंध्यत्व. स्त्रीबिजांचा अभाव असल्याने गर्भधारणा होत नाही.
वरीलपैकी कोणतीही चिन्हे दिसल्यास, पेल्विक अवयवांची तपासणी करणे आवश्यक आहे.
निदान
 जेव्हा सिस्टसह अंडाशयांचे अल्ट्रासाऊंड करणे चांगले असते तेव्हा डॉक्टर ठरवतात. रोगाचे निदान करण्याची ही मुख्य पद्धत आहे. उजवा किंवा डावा अंडाशय, त्यात सिस्टच्या उपस्थितीत, जाड होतो आणि राखाडी रंगाची छटा प्राप्त करते, अवयव आकारात वाढतो.
जेव्हा सिस्टसह अंडाशयांचे अल्ट्रासाऊंड करणे चांगले असते तेव्हा डॉक्टर ठरवतात. रोगाचे निदान करण्याची ही मुख्य पद्धत आहे. उजवा किंवा डावा अंडाशय, त्यात सिस्टच्या उपस्थितीत, जाड होतो आणि राखाडी रंगाची छटा प्राप्त करते, अवयव आकारात वाढतो.
डॉक्टरांचा असा विश्वास आहे की मासिक पाळीनंतर 3-5 दिवसांनी प्रक्रिया करणे चांगले आहे. उशीरा तपासणीसह, अंडाशयात बदल होतो आणि पॅथॉलॉजी लक्षात घेणे अधिक कठीण आहे.
याव्यतिरिक्त, निदान मदत करते:- लेप्रोस्कोपिक तपासणी. त्याच्या मदतीने, गळू ओळखले जाते आणि ताबडतोब काढले जाते;
- पुरुष हार्मोन्स, चरबी, इन्सुलिनसाठी रक्त तपासणी.
ही तंत्रे आपल्याला समस्येची पुष्टी करण्यास आणि ती दूर करण्यासाठी योग्य पद्धत निवडण्याची परवानगी देतात.
अल्ट्रासाऊंड डायग्नोस्टिक्सवर डिम्बग्रंथि पॅरामीटर्स
सर्व काही व्यवस्थित असल्यास, अभ्यास खालील परिणाम दर्शवेल:
- अंडाशयांच्या आकारात फरक नसतो.
- कूप आत पिकतात म्हणून त्यांची पृष्ठभाग खडबडीत असते.
- गर्भाशयाच्या तुलनेत, अवयवांची इकोजेनिकता सरासरी आहे.
- फॉलिक्युलर उपकरणामध्ये सुमारे 12 परिपक्व फॉलिकल्स आहेत. एका अंडाशयात त्यापैकी पाच पेक्षा कमी असल्यास, हे सर्वसामान्य प्रमाणातील विचलन आहे, ज्यासाठी तपशीलवार तपासणी आवश्यक आहे. त्यांचा आकार आठ मिलीमीटरपर्यंत असतो.
अत्यंत क्वचितच, अल्ट्रासाऊंडवर केवळ अंडाशयांची तपासणी केली जाते. सहसा, या अवयवांसह, संपूर्ण प्रजनन प्रणालीच्या स्थितीचे मूल्यांकन केले जाते.
प्रक्रियेची तयारी कशी करावी
 अंडाशयांच्या स्थितीचे संपूर्ण चित्र मिळविण्यासाठी आणि उपस्थित डॉक्टरांना समस्येचे तपशीलवार वर्णन प्रदान केले गेले, योग्य तयारी आवश्यक आहे.
अंडाशयांच्या स्थितीचे संपूर्ण चित्र मिळविण्यासाठी आणि उपस्थित डॉक्टरांना समस्येचे तपशीलवार वर्णन प्रदान केले गेले, योग्य तयारी आवश्यक आहे.
- प्रक्रियेच्या आदल्या दिवशी, जड पदार्थ, फुगणारे पदार्थ, अल्कोहोलयुक्त पेये काढून टाका. संध्याकाळी आठ नंतर न खाणे महत्वाचे आहे. द्रव मर्यादित असू शकत नाही.
- संध्याकाळी सक्रिय चारकोल प्या.
- सलाईन एनीमाने आतडे स्वच्छ करा. हे अनेक वेळा ठेवण्यात आले आहे.
- प्रक्रियेच्या दोन तास आधी मूत्राशय भरा. हे अंडाशयांचे एक चांगले दृश्य तयार करेल.
घातक रचना
अल्ट्रासाऊंडवर डिम्बग्रंथि गळू कशासारखे दिसतात हे केवळ तज्ञाद्वारे निर्धारित केले जाऊ शकते. बर्याचदा अशा फॉर्मेशन्स डिम्बग्रंथि कर्करोगापासून वेगळे करता येत नाहीत.
जर प्रक्रिया दर्शविली असेल तर घातक निर्मितीची उपस्थिती संशयित आहे:- की सिस्टमध्ये अनेक कक्ष असतात;
- इतर अवयवांना शिक्षणाचे वितरण;
- गळूच्या आत एक न समजणारा द्रव आहे;
- उदर पोकळी मध्ये द्रव जमा.
अल्ट्रासाऊंड फोटोवर अशी चिन्हे आढळल्यास, स्त्रीला दुसरी प्रक्रिया किंवा एमआरआय लिहून दिली जाते.
सामान्य निर्देशक आणि सर्वसामान्य प्रमाणातील विचलन
 कॉर्पस ल्यूटियम आणि फॉलिक्युलरच्या सिस्टचा सामान्यपणे विचार करा. इतर सर्व पॅथॉलॉजिकल आहेत.
कॉर्पस ल्यूटियम आणि फॉलिक्युलरच्या सिस्टचा सामान्यपणे विचार करा. इतर सर्व पॅथॉलॉजिकल आहेत.
- डर्मॉइड सिस्ट. अशा निर्मितीच्या पोकळीत अशा पेशी असतात ज्या गर्भाच्या विकासातही चुकीच्या ठिकाणी येतात. ते नखे, केस, कूर्चाने भरलेले आहेत;
- endometrioid. ते एंडोमेट्रिओसिसमध्ये आढळतात. ते गर्भाशयाच्या श्लेष्मल त्वचेच्या ऊतींपासून तयार होतात;
- पॉलीसिस्टिक या प्रकरणात, एकाधिक सिस्ट तयार होतात.
या सर्व परिस्थितींना उपचार आवश्यक आहेत.
अंडाशयाच्या अल्ट्रासाऊंडसाठी वैद्यकीय संकेत
एखाद्या महिलेने तक्रार केल्यास अभ्यास केला जातो:- गर्भधारणा सह अडचणी;
- खालच्या ओटीपोटात वेदना;
- मासिक पाळीचे उल्लंघन.
अल्ट्रासाऊंड डायग्नोस्टिक्सच्या मदतीने, सर्व प्रकारचे सिस्ट फंक्शनल ते पॅथॉलॉजिकल पर्यंत निर्धारित केले जातात.
परिणामांचा उलगडा करणे
अंडाशय गर्भाशयाच्या फासळीवर स्थित असतात. सामान्य स्थितीत, त्यांच्याकडे कोणतीही रचना नसावी. जर अल्ट्रासाऊंड द्रवपदार्थाने भरलेल्या पोकळीची उपस्थिती, ट्यूमर सारखी आणि इतर रचना दर्शविते, तर अतिरिक्त प्रक्रिया केल्या जातात.
अल्ट्रासाऊंडवर तुम्ही अंडाशय पाहू शकत नाही:
- त्याच्या जन्मजात अनुपस्थितीत;
- जर ते उदर पोकळी किंवा पुनरुत्पादक प्रणालीच्या अवयवांवर शस्त्रक्रियेदरम्यान काढले गेले असेल;
- अवयवाच्या अकाली थकवा सह;
- आतड्याच्या तीक्ष्ण सूज सह;
- लहान श्रोणीच्या चिकट रोगांसह.
परिणाम उलगडण्यासाठी उपस्थित चिकित्सक जबाबदार आहे.
प्रगत प्रकरणांमध्ये, सिस्टमुळे एंडोमेट्रिओसिस, कर्करोग आणि इतर समस्या उद्भवू शकतात. उपचारांसाठी, हार्मोनल औषधे आणि शस्त्रक्रिया पद्धती वापरल्या जातात.
एक किंवा दोन अंडाशयांच्या पृष्ठभागावर एकाच वेळी तयार होणार्या द्रव सामग्रीने भरलेल्या प्रोट्र्यूजनला सिस्ट म्हणतात.
बहुतेक प्रकरणांमध्ये, हे कूपपासून तयार होते जे वेळेत फुटले नाही, परंतु इतर प्रकारचे निओप्लाझम आहेत.
गळूच्या शारीरिक रचनेबद्दल, ती पातळ भिंती असलेली थैलीसारखी आहे.
ते काही मिलिमीटर ते दोन दहा सेंटीमीटर व्यासापर्यंत बदलू शकतात.
हे काय आहे
जवळजवळ 90% प्रकरणांमध्ये सिस्टिक फॉर्मेशन होते – किंवा , जे अंगाच्या कामातच होणार्या अपयशांशी संबंधित आहेत.
जर कूप फुटला नाही, परंतु अंडाशयात राहून द्रव जमा झाल्यास फॉलिक्युलर सिस्ट तयार होते. जेव्हा कॉर्पस ल्यूटियममध्ये खराबी असते तेव्हा ल्यूटियल सिस्ट तयार होते - एक तात्पुरती ग्रंथी जी कूप फुटण्याच्या ठिकाणी राहते.
सेंद्रिय सिस्ट आहेत, ज्याच्या विकासाची कारणे आणि यंत्रणा काही वेगळी आहेत.
हे गळू आहेत:
- आणि इतर.
बहुतेक भागांसाठी, सिस्ट हे सौम्य निओप्लाझम आहेत जे कधीही घातक ट्यूमरमध्ये बदलत नाहीत, परंतु, उदाहरणार्थ, डायसोजेनेटिक सिस्ट ऑन्कोलॉजिकल प्रक्रियांना उत्तेजन देऊ शकते.
गळू, त्याचा प्रकार आणि संभाव्य धोका स्वतंत्रपणे निर्धारित करणे अशक्य असल्याने, सिस्टिक निर्मितीच्या उपस्थितीत, स्त्रीने संपूर्ण निदान केले पाहिजे आणि व्यावसायिक डॉक्टरांनी निरीक्षण केले पाहिजे.

क्लिनिकल चित्र
सिस्टच्या विकासाच्या सुरुवातीच्या टप्प्यात क्लिनिकल चित्रासह जवळजवळ कधीच नसते, बहुतेकदा एक स्त्री नियमित तपासणी दरम्यान तिच्या निदानाबद्दल शिकते.
नियमानुसार, जेव्हा निर्मिती गुंतागुंतीची होते किंवा लक्षणीय आकारात पोहोचते आणि इतर अवयवांच्या कार्यामध्ये व्यत्यय आणते तेव्हा त्यांचे निरीक्षण करणे सुरू होते.
अर्थात, गळूची चिन्हे थेट निओप्लाझमच्या प्रकारावर अवलंबून असतात, परंतु अशी सामान्य लक्षणे देखील आहेत ज्याद्वारे गळूची उपस्थिती संशयित केली जाऊ शकते:
- खालच्या ओटीपोटात जडपणाची भावना;
- , जे बर्याचदा वेदनादायक असतात, परंतु काही प्रकरणांमध्ये तीक्ष्ण आणि मजबूत असतात;
- जे सर्वसामान्य प्रमाण नाहीत;
- उल्लंघने मासिक पाळी अधिक वारंवार होऊ शकते किंवा पूर्णपणे अनुपस्थित असू शकते;
- दरम्यान अप्रिय किंवा वेदनादायक संवेदना;
- ओटीपोटाच्या आकारात वाढ, काही प्रकरणांमध्ये ही घटना केवळ एका बाजूला पाहिली जाऊ शकते;
- स्थिर किंचित भारदस्त तापमान;
- बद्धकोष्ठता;
- वारंवार लघवी होणे, जे मूत्राशयावरील निओप्लाझमच्या दाबाशी संबंधित आहे.
जेव्हा गळू फुटते तेव्हा एक अतिशय धोकादायक स्थिती असते, या प्रकरणात, रुग्णाला तातडीने रुग्णालयात दाखल करणे आवश्यक आहे.
खालील लक्षणांसह:- तीव्र वेदना ज्यामुळे स्त्रीला अनैसर्गिक शरीराची स्थिती घ्यावी लागते;
- उलट्या
- ओटीपोटात सूज येणे;
- रक्तस्त्राव;
- कधीकधी चेतना नष्ट होते;
- तापमानात तीव्र वाढ, तर अँटीपायरेटिक्स अप्रभावी राहतात;
- त्वचा फिकट गुलाबी होते, ओठ सायनोटिक होऊ शकतात.

निदान उपाय
गळूचा विकास गमावू नये म्हणून, वर्षातून किमान एकदा निदान तपासणी करणे आवश्यक आहे.
विभेदक निदान खालीलप्रमाणे आहे:
- स्त्रीरोग तपासणी आणि पॅल्पेशन. व्हिज्युअल तपासणी आणि पॅल्पेशनसह अनुभवी डॉक्टर अंडाशयात निओप्लाझमची उपस्थिती निर्धारित करू शकतात. हे हायपरट्रॉफाइड ऍपेंडेजेस आणि खालच्या ओटीपोटात वेदना द्वारे देखील सूचित केले जाऊ शकते;
- अल्ट्रासाऊंड. हा अभ्यास केवळ गळूची उपस्थिती स्थापित करण्यास आणि त्याच्या आकाराचे मूल्यांकन करण्यासच नव्हे तर पॅथॉलॉजीच्या गतिशीलतेचा शोध घेण्यास देखील अनुमती देतो;
- . ही तपासणी निदान किंवा उपचारात्मक असू शकते;
- प्रयोगशाळा रक्त चाचणी. नियमानुसार, या प्रकरणात, ट्यूमर मार्करसाठी रक्ताचे परीक्षण करणे विशेषतः महत्वाचे आहे जेणेकरून ऑन्कोलॉजिकल प्रक्रियेच्या विकासाची सुरूवात चुकू नये;
- पंचर. सिस्टिक फॉर्मेशन भरणाऱ्या द्रवपदार्थाची तपासणी;
- सीटी किंवा एमआरआय. बहुतेकदा, निओप्लाझमबद्दल अधिक माहिती मिळविण्यासाठी हे अभ्यास शस्त्रक्रियेपूर्वी निर्धारित केले जातात.
टीप!
बर्याचदा, डॉक्टर रुग्णांना एचसीजी चाचणी (गर्भधारणेसाठी) करण्यास सांगतात, कारण त्याच्या अभिव्यक्तींमध्ये, एक्टोपिक गर्भधारणा सिस्टिक फॉर्मेशन्ससारखीच असते. हा अभ्यास रोग वेगळे करण्यासाठी आणि पुरेसे थेरपी निर्धारित करण्यासाठी आवश्यक आहे.
सर्वात प्रभावी परीक्षा पद्धत
बहुतेकदा, अल्ट्रासाऊंड वापरून स्त्रियांमध्ये सिस्टिक निओप्लाझमचे निदान केले जाते.हा अभ्यास पूर्ण मूत्राशयावर केला जातो, ज्यामुळे मादी जननेंद्रियाच्या अवयवांचे आकार, त्यांचा आकार आणि डिम्बग्रंथि सिस्टोसिसची डिग्री जास्तीत जास्त अचूकतेने निर्धारित करणे शक्य होते. या अभ्यासाची विश्वासार्हता 99% आहे.
अल्ट्रासाऊंडनंतर निदानाच्या अचूकतेबद्दल डॉक्टरांना शंका असल्यास, रुग्णाला सीटी स्कॅन किंवा एमआरआय करण्यासाठी आमंत्रित केले जाते. परंतु बहुतेकदा, अल्ट्रासाऊंड पुरेसे असते आणि या पद्धती कठीण प्रकरणांमध्ये निर्धारित केल्या जातात, जेव्हा निदान करणे कठीण असते.
डॉक्टर सिस्टिक निओप्लाझमचे निदान करण्याचा सर्वात सामान्य आणि प्रभावी मार्ग म्हणजे अल्ट्रासाऊंड. या प्रक्रियेदरम्यान, रुग्णाला कोणत्याही नकारात्मक संवेदनांचा अनुभव येत नाही आणि शरीरावर नकारात्मक परिणामाची भीती न बाळगता उपचारादरम्यान आणि गळू काढून टाकल्यानंतर अल्ट्रासाऊंड आवश्यक तितक्या वेळा केले जाऊ शकते. अल्ट्रासाऊंड ट्रान्सबडोमिनली किंवा ट्रान्सव्हॅजिनली (विशेष प्रोब्स वापरुन) केले जाऊ शकते. ट्रान्सव्हॅजिनल अल्ट्रासाऊंड पॅथॉलॉजीचे अधिक तपशीलवार चित्र देते, कारण या प्रकरणात सेन्सर असलेली छत्री रुग्णाच्या योनीमध्ये घातली जाते, जी निओप्लाझमची रचना आणि त्याचा प्रकार निर्धारित करते, डॉक्टरांनी दिलेल्या थेरपीची प्रभावीता यावर अवलंबून असते. .

अल्ट्रासाऊंडवर सिस्ट कसा दिसतो?
सिस्टिक फॉर्मेशन (साधे) पातळ भिंतींसह ऍनेकोइक पोकळीसारखे दिसते, इको वाढ स्पष्टपणे दृश्यमान आहे. साध्या गळूमध्ये दाट सामग्री नाही, रक्त प्रवाह देखील नाही.
घातक निओप्लाझम्ससाठी, ते दुर्मिळ आहेत, विशेषतः जर सिंगल-चेंबर सिस्टचे निदान झाले असेल. नियमानुसार, फंक्शनल सिस्ट शोधले जातात, जे शरीरातील हार्मोनल व्यत्ययांच्या पार्श्वभूमीवर तयार झाले होते.
नियमानुसार, 3 सेमीपेक्षा जास्त नसलेल्या साध्या निओप्लाझमला धोका नाही. रजोनिवृत्तीनंतर गळूचा आकार 7 सेमीपर्यंत पोहोचल्यास, बहुतेकदा ही सौम्य रचना देखील असते.
अल्ट्रासाऊंडवर काही परदेशी समावेशांचे विश्लेषण करणे कठीण असल्यास, रुग्णाला अतिरिक्त परीक्षा - सीटी किंवा एमआरआय लिहून दिली जाऊ शकते.
फॉलिक्युलर सिस्टचे निदान करताना, अल्ट्रासाऊंड एकल-चेंबर पातळ-भिंतीची निर्मिती प्रकट करते. जर निर्मितीमध्ये रक्तस्त्राव होत असेल तर, डिफ्यूज सस्पेंशन शोधला जातो.
अल्ट्रासाऊंडवर फॉलिक्युलर सिस्टचे वैशिष्ट्यपूर्ण लक्षण म्हणजे पोकळीच्या आत रक्त प्रवाह नाही.
ल्यूटियल सिस्ट त्याच्या भिंतींमध्ये आढळलेल्या असंख्य रक्तवाहिन्यांद्वारे निर्धारित केले जाते. पोकळीच्या आत रक्तपुरवठा होत नाही.
हेमोरेजिक सिस्ट हे एकल-चेंबर सिस्ट असते, ज्याच्या आत हायपोइकोइक सस्पेंशन दिसते. आपण फायब्रिन फिलामेंट्सची ओपनवर्क जाळी देखील पाहू शकता. परिघाच्या बाजूने रक्त प्रवाह आहे, परंतु ते निर्मितीच्या आत नाही.
पॅरोवेरियन सिस्टला देठ असतो. हे सिंगल किंवा डबल चेंबर असू शकते. पोकळीतील द्रव हा ऍनेकोइक असतो, परंतु रक्तस्त्राव असल्यास, फायब्रिनचे मिश्रण लक्षात येते.
आतील एंडोमेट्रिओड सिस्ट गडद सामग्रीने भरलेले आहे. बाहेरील सील दिसतात. एंडोमेट्रिओसिसचे क्षेत्र आहेत.
टेराटोमा एक सिंगल-चेंबर सिस्ट आहे ज्यामध्ये हायपोइकोइक रचना आहे; हायपरकोइक असलेले अंतर्गत समावेश देखील शोधले जातात.
खालील फोटो डिम्बग्रंथि पुटीचा अल्ट्रासाऊंड दर्शवितो.

अल्ट्रासाऊंड कधी करावे?
अल्ट्रासाऊंड नेमका केव्हा करायचा, तुम्हाला तुमच्या डॉक्टरांचा सल्ला घेणे आवश्यक आहे, कारण ते या अभ्यासाच्या उद्दिष्टांवर अवलंबून आहे.
संभाव्य पॅथॉलॉजी निश्चित करण्यासाठी अंडाशयांची अनुसूचित तपासणी बहुतेक वेळा सायकलच्या 6-7 व्या दिवशी - मासिक पाळीच्या समाप्तीनंतर किंवा शेवटच्या दिवसात केली जाते.
अवयवाच्या कार्यक्षमतेचे मूल्यांकन करण्यासाठी, एका मासिक पाळीत अनेक वेळा अभ्यास करणे आवश्यक आहे - 9-10 दिवस, 15-16 दिवस, 23-24 दिवस.
प्रक्रियेसाठी तयारी करणे आवश्यक आहे आणि तयारी डॉक्टर कोणत्या पद्धतीने अभ्यास करेल यावर अवलंबून आहे:
- आधी ट्रान्सरेक्टलतपासणी करून मूत्राशय रिकामे करणे आवश्यक आहे. परीक्षेच्या 12 तास आधी, नैसर्गिकरित्या किंवा रेचक, एनीमा, सपोसिटरीजच्या मदतीने आतडे रिकामे करणे आवश्यक आहे;
- आधी ट्रान्सव्हॅजिनलसंशोधन, गॅस निर्मिती कमी करण्यासाठी आपल्याला काही दिवस सॉर्बेंट्स घेणे आवश्यक आहे. तपासणीपूर्वी मूत्राशय रिकामे करणे आवश्यक आहे;
- आधी पोटासंबंधीसंशोधनाने आंबायला लागणारे पदार्थ आहारातून वगळले पाहिजेत. अभ्यासाच्या एक तासापूर्वी, आपल्याला सुमारे एक लिटर नॉन-कार्बोनेटेड पाणी पिण्याची आवश्यकता आहे आणि त्यानंतर लघवी करू नका.
रक्त विश्लेषण
डायग्नोस्टिक्समध्ये हे समाविष्ट आहे:
- क्लिनिकल विश्लेषण- सामान्य आणि जैवरासायनिक विश्लेषण, संक्रमणांचे विश्लेषण, कोगुलोग्राम;
- हार्मोनल विश्लेषण- प्रोजेस्टेरॉन, प्रोलॅक्टिन, टेस्टोस्टेरॉन, एस्ट्रॅडिओल, एलएच, एफएसएच;
- - SA-125, NE-4, REA.
चाचण्या रिकाम्या पोटी घेतल्या जातात, शेवटचे जेवण रक्तदानाच्या 10 तासांपूर्वी नसावे. आहारातून आपल्याला कॉफी, चहा, साखरयुक्त पेय वगळण्याची आवश्यकता आहे. विश्लेषणाच्या एक दिवस आधी, अल्कोहोल, फॅटी आणि तळलेले पदार्थ, औषधे पिण्याची परवानगी नाही आणि शारीरिक क्रियाकलाप कमी करणे देखील इष्ट आहे.
ट्यूमर मार्करसाठी चाचणी
ट्यूमर मार्कर हे एक प्रोटीन आहे जे ग्लायकोप्रोटीनशी संबंधित आहे.मानवी रक्तामध्ये मोठ्या प्रमाणात प्रतिजन असतात आणि घातक प्रक्रियेच्या बाबतीत, त्यांची संख्या सर्वसामान्य प्रमाणापेक्षा जास्त असते. म्हणूनच, हे विश्लेषण आपल्याला क्लिनिकल चिन्हे दिसण्यापूर्वीच घातक प्रक्रियेच्या पुढे जाण्याची परवानगी देते.
या विश्लेषणासाठी संकेतः
- कोणतेही स्पष्ट कारण नसताना वजन कमी होणे;
- मळमळ आणि उलटी;
- अटूट उपजाऊ तापमान;
- योनीतून रक्तरंजित स्त्राव;
- जवळीक दरम्यान वेदना;
- लघवी करण्याची खोटी इच्छा;
- सुजलेल्या लिम्फ नोड्स;
- ओटीपोटाच्या आवाजात वाढ.

निष्कर्ष आणि निष्कर्ष
सारांश, आम्ही असे म्हणू शकतो की अंडाशयातील सिस्टिक निओप्लाझमच्या निदानामध्ये खालील क्रियाकलाप असतात:
- anamnesis संग्रह;
- स्त्रीरोगविषयक खुर्चीमध्ये तपासणी;
- प्रयोगशाळेतील रक्त चाचण्या;
- गर्भधारणा चाचणी;
- अल्ट्रासाऊंड, सीटी, एमआरआय;
- डॉपलर रंग मॅपिंग;
- लेप्रोस्कोपी
उपचार शक्य तितके प्रभावी होण्यासाठी, ते योग्य असणे आवश्यक आहे. संपूर्ण आणि सर्वसमावेशक निदान केले तरच योग्य उपचार लिहून देणे शक्य आहे. म्हणून, डॉक्टर क्वचितच कोणत्याही एका प्रकारचा अभ्यास लिहून देतात, बहुतेकदा ते निदान कॉम्प्लेक्स असते.
उपयुक्त व्हिडिओ
व्हिडिओ डिम्बग्रंथि सिस्टचे निदान आणि उपचार याबद्दल सांगते:
च्या संपर्कात आहे
स्त्रीरोगशास्त्रातील रोगांचे निदान करण्यासाठी अल्ट्रासाऊंडचा वापर केला जातो. अंतर्गत अवयवांच्या स्थितीचा अभ्यास करण्याचा हा एक अतिशय सुलभ मार्ग आहे. त्याच वेळी, प्रचंड कंपनसंख्या असलेल्या (ध्वनिलहरी) कंपनांमुळे ते रुग्णांसाठी निरुपद्रवी आहे आणि गर्भधारणेदरम्यान केले जाऊ शकते. परंतु सायकलच्या कोणत्या दिवशी आपल्याला पेल्विक अल्ट्रासाऊंड करण्याची आवश्यकता आहे हे विविध परिस्थितींवर अवलंबून असते.
मानक अल्ट्रासाऊंड निदान आयोजित करण्यासाठी, ही प्रक्रिया सायकलच्या पहिल्या सहामाहीत निर्धारित केली जाते.
पेल्विक अवयवांचे अल्ट्रासाऊंड करण्यासाठी, सायकलच्या 5-7 व्या दिवशी मासिक पाळीत रक्तस्त्राव थांबताच आपण तज्ञांशी संपर्क साधावा. हे आधी पार पाडण्यात काही अर्थ नाही, कारण यावेळी गर्भाशय रक्ताने भरलेले असते आणि तपासणी अचूक परिणाम दर्शवू शकणार नाही. जर मासिक पाळी लहान असेल तर 5 व्या दिवशी अभ्यास करणे इष्टतम आहे आणि 5 ते 10 पर्यंत लांब आहे.
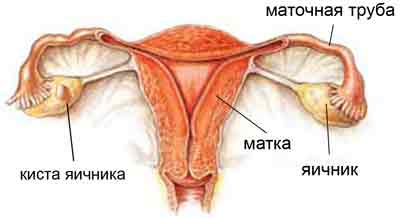 डॉक्टरांद्वारे मासिक पाळी सुरू होण्यापूर्वी अभ्यास करण्याची शिफारस देखील केली जात नाही. याचे कारण प्रोजेस्टेरॉनची सक्रिय निर्मिती आहे. या हार्मोनमुळे एंडोमेट्रियम घट्ट होतो. म्हणून, या कालावधीत एखाद्या विशेषज्ञशी संपर्क साधताना, अल्ट्रासाऊंड करणे शक्य आहे, परंतु तपशीलवार पॅथॉलॉजीज आणि दोष ओळखणे अशक्य होणार नाही (उदाहरणार्थ,). म्हणूनच सायकलच्या पहिल्या सहामाहीत पेल्विक अवयवांचे अल्ट्रासाऊंड करणे आवश्यक आहे.
डॉक्टरांद्वारे मासिक पाळी सुरू होण्यापूर्वी अभ्यास करण्याची शिफारस देखील केली जात नाही. याचे कारण प्रोजेस्टेरॉनची सक्रिय निर्मिती आहे. या हार्मोनमुळे एंडोमेट्रियम घट्ट होतो. म्हणून, या कालावधीत एखाद्या विशेषज्ञशी संपर्क साधताना, अल्ट्रासाऊंड करणे शक्य आहे, परंतु तपशीलवार पॅथॉलॉजीज आणि दोष ओळखणे अशक्य होणार नाही (उदाहरणार्थ,). म्हणूनच सायकलच्या पहिल्या सहामाहीत पेल्विक अवयवांचे अल्ट्रासाऊंड करणे आवश्यक आहे.
सिस्ट शोधणे
जेव्हा पॅल्पेशन दरम्यान विशिष्ट अस्वस्थता आणि वेदना होतात तेव्हा हे निओप्लाझमची उपस्थिती दर्शवते. डिम्बग्रंथि गळूचे निदान करण्यापूर्वी, आपल्याला ते काय आहे हे समजून घेणे आवश्यक आहे. ही एक रचना आहे जी द्रवाने भरलेली असते आणि अंडाशयाच्या मध्यभागी असते. पॅथॉलॉजीमुळे विशिष्ट आपत्कालीन धोका उद्भवत नाही, विशेषतः जर त्याचा आकार लहान असेल. परंतु त्याची उपस्थिती शरीरातील गंभीर विकारांच्या विकासाचा परिणाम असू शकते.
अल्ट्रासाऊंडवर डिम्बग्रंथि गळू पोकळ निर्मितीसारखे दिसते. तसेच, त्याच्या अभ्यासासाठी, ट्रान्सबडोमिनल आणि ट्रान्सव्हॅजिनल (योनी) अल्ट्रासाऊंड प्रोबचा वापर केला जातो. हे उपकरण एक लहान उपकरण आहे. काही प्रकरणांमध्ये, ट्रान्सरेक्टल अल्ट्रासाऊंड प्रोबद्वारे अभ्यास केला जाऊ शकतो.
ही प्रक्रिया पार पाडण्यापूर्वी, मूत्राशय भरणे आवश्यक आहे, ज्यासाठी परीक्षा सुरू होण्यापूर्वी सुमारे एक तास आधी मोठ्या प्रमाणात द्रव प्याला जातो. अल्ट्रासाऊंडवर, पॅथॉलॉजी दृश्यमान होईल, जरी त्याचा आकार खूपच लहान असेल.

वर्णनांनुसार, हे बॉलच्या स्वरूपात एक द्रव निर्मिती आहे, ज्याची रचना वेगळी असू शकते, तसेच डागांची पातळी देखील असू शकते. बहुतेकदा, फॉलिक्युलर सिस्टच्या उपस्थितीचे निदान केले जाते, तसेच जे स्वतःहून निघून जातात आणि गंभीर धोका देत नाहीत. त्यांचा आकार सहसा लहान असतो. पॅथॉलॉजिकल असलेल्या इतर प्रजाती देखील आहेत. त्यांना सहसा सर्जिकल उपचारांची आवश्यकता असते:
पॅथॉलॉजीचा शोध लागल्यानंतर
 बायोप्सी ही पुढील तपासणीसाठी फॉर्मेशन्समधून पेशी घेण्याची प्रक्रिया आहे.
बायोप्सी ही पुढील तपासणीसाठी फॉर्मेशन्समधून पेशी घेण्याची प्रक्रिया आहे. पॅथॉलॉजीचा शोध घेतल्यानंतर आणि अंडाशयाच्या घातक निओप्लाझमच्या विकासाच्या संशयानंतर, हिस्टोलॉजिकल तपासणी केली जाऊ शकते. पॅथॉलॉजीच्या उत्पत्तीबद्दल अचूक माहिती मिळविण्यासाठी अशी प्रक्रिया आवश्यक आहे. अभ्यास केवळ कर्करोगाच्या पेशींनाच ओळखू शकत नाही, परंतु काही पद्धती त्यांच्या देखाव्याची कारणे स्थापित करणे शक्य करतात. यासाठी, डिम्बग्रंथि गळूची बायोप्सी प्राथमिकपणे केली जाते. हे तुम्हाला त्याचा अभ्यास करण्यासाठी विशिष्ट शिक्षण घेण्यास अनुमती देते. पॅथॉलॉजीच्या उत्पत्तीबद्दल अचूक माहिती मिळविण्यासाठी अशी प्रक्रिया आवश्यक आहे.
कर्करोगाचा संशय असल्यास डिम्बग्रंथि गळूचे हिस्टोलॉजी केले जाते आणि ते तयार झालेल्या ऊतकांच्या संरचनेचे परीक्षण करते. डिम्बग्रंथि गळूच्या हिस्टोलॉजीमध्ये निर्मिती ऊतकांच्या संरचनेचे परीक्षण केले जाते. सरासरी, प्रक्रियेस सुमारे 10 दिवस लागतात. त्याच्या मदतीने, आपण पॅथॉलॉजीचे स्वरूप आणि ते घातक आहे की नाही हे समजू शकता. निर्मितीचा प्रकार स्थापित केल्यानंतर, ते हटविण्याची शिफारस केली जाते. यासाठी, उपचारात्मक आणि शस्त्रक्रिया पद्धती वापरल्या जातात.
आम्ही तुम्हाला लेखाच्या विषयावर एक लहान माहितीपूर्ण व्हिडिओ पाहण्याची ऑफर देतो:
सायकलच्या कोणत्या दिवशी फॉलिक्युलोमेट्री केली जाते?
फॉलिक्युलोमेट्री हा सध्याच्या चक्रात ओव्हुलेशन शोधण्याचा अभ्यास आहे. जेव्हा गर्भधारणेची योजना असते तेव्हा डॉक्टर सायकलच्या दुसऱ्या सहामाहीच्या सुरूवातीस निदान करण्याची शिफारस करतात. परंतु प्रत्येक स्त्रीच्या शरीराच्या वैयक्तिक संरचनात्मक वैशिष्ट्यांवर वेळेचे विशिष्ट अवलंबन देखील असते. ज्या प्रकरणांमध्ये दुसऱ्या टप्प्याचा सरासरी कालावधी 2 आठवडे टिकतो, त्यानंतर प्राथमिक गणनेद्वारे ओव्हुलेशनच्या अंदाजे दिवसाची गणना करणे शक्य आहे.
म्हणून, त्याच्या प्रारंभाच्या काही दिवस आधी निदान करणे आवश्यक आहे. त्याच वेळी, हे मासिक पाळीच्या नंतर केले जाते, तथापि, ज्या काळात रक्तस्त्राव अद्याप सुरू झाला नाही. या निदानाचा अंतिम टप्पा म्हणजे ओव्हुलेशन संपल्याची पुष्टी.
बाळाचा जन्म किंवा गर्भपातानंतर अल्ट्रासाऊंड
गर्भपातानंतर पेल्विक अवयवांच्या अल्ट्रासाऊंडबद्दल सांगितले जाते अशा प्रकरणांमध्ये, क्युरेटेजच्या क्षणापासून कमीतकमी 5-7 दिवसांनी असा अभ्यास करणे आवश्यक आहे. जर एकाच वेळी रक्तस्त्राव दिसून आला, तर हे सर्वसामान्य प्रमाण आहे, कारण ते मासिक पाळीला लागू होत नाही. चक्र स्वतः हळूहळू, कित्येक महिन्यांत, पुनर्प्राप्त होईल. गर्भाशयाच्या पोकळीतील काढून टाकलेल्या गर्भाचे अवशेष ओळखण्यासाठी या प्रकरणात अंडाशयांचा अल्ट्रासाऊंड आवश्यक आहे. आणि जर ते आढळले तर त्यांना दूर करण्यासाठी अतिरिक्त वैद्यकीय प्रक्रिया निर्धारित केल्या जातात.
मुलाच्या जन्मानंतर, प्रत्येक स्त्रीने अल्ट्रासाऊंड स्कॅन करणे अनिवार्य आहे. बहुतेकदा हे प्रसूती रुग्णालयात गेल्या जन्मानंतर 5 व्या दिवशी केले जाते. याव्यतिरिक्त, या प्रकरणात मासिक पाळी लवकरच पुनर्संचयित केली जाणार नाही (विशेषत: स्तनपान चालू असल्यास).
म्हणून, बाळंतपणानंतर, मासिक पाळी सुरू होण्यापूर्वी अशा परीक्षा केल्या जातात.
डिम्बग्रंथि गळू हे सेरस द्रव किंवा रक्ताने भरलेले वस्तुमान आहे. पॅथॉलॉजी वेगवेगळ्या वयोगटातील स्त्रियांमध्ये आढळून येते, परंतु मुख्यतः पुनरुत्पादक कालावधीत आढळून येते. काही सिस्ट लक्षणे नसलेल्या असतात, तर काही मासिक पाळीत अनियमितता देतात आणि वंध्यत्वास कारणीभूत असतात. उपचार पद्धतीची निवड ट्यूमरचा प्रकार, स्त्रीचे वय, सहवर्ती रोगांची उपस्थिती आणि इतर घटकांद्वारे निर्धारित केली जाते.
गर्भाशयाच्या पॅथॉलॉजीचा शोध घेण्यासाठी अल्ट्रासाऊंड ही सर्वात सोपी आणि परवडणारी पद्धत आहे. हा एक सुरक्षित, गैर-आक्रमक आणि त्याच वेळी रोगाचे निदान करण्याचा एक अतिशय माहितीपूर्ण मार्ग आहे. अल्ट्रासाऊंड स्कॅनवर डिम्बग्रंथि गळू कसा दिसतो आणि इतर परिस्थितींसह ते गोंधळात टाकले जाऊ शकते का ते शोधूया.
अल्ट्रासाऊंडसाठी संकेत
अशा तक्रारींसाठी अल्ट्रासाऊंड तपासणी निर्धारित केली आहे:
- मासिक पाळीचे उल्लंघन: मासिक पाळीत विलंब, मासिक पाळी कमी करणे किंवा लांब करणे, मासिक स्त्रावच्या प्रमाणात बदल;
- जननेंद्रियाच्या मार्गातून ऍसायक्लिक स्पॉटिंग किंवा संपूर्ण रक्तस्त्राव;
- खालच्या ओटीपोटात वेदना, बहुधा पुनरुत्पादक अवयवांच्या पॅथॉलॉजीशी संबंधित;
- परिशिष्टांच्या प्रोजेक्शनमध्ये गोलाकार निर्मितीची द्विमॅन्युअल तपासणी दरम्यान ओळख.
त्याच्या वाढीचा मागोवा घेण्यासाठी आधीच ओळखलेल्या डिम्बग्रंथि पुटीसह अल्ट्रासाऊंड देखील केले जाते. अयशस्वी न होता, शस्त्रक्रिया उपचारानंतर (1, 3 आणि 6 महिन्यांनंतर) नियंत्रण अल्ट्रासाऊंड परीक्षा निर्धारित केली जाते.

अल्ट्रासाऊंड सिस्टची उपस्थिती, त्याचा आकार आणि ते कोणत्या प्रकारची आहे हे सूचित करण्यास मदत करते.
एका नोटवर
आधुनिक स्त्रीरोगशास्त्रात, केवळ अल्ट्रासाऊंडच नाही तर चुंबकीय अनुनाद इमेजिंग देखील पेल्विक अवयवांच्या रोगांचे निदान करण्यासाठी वापरली जाते. कोणते चांगले आहे हे स्पष्टपणे सांगणे अशक्य आहे - अल्ट्रासाऊंड किंवा एमआरआय, कारण या पद्धती लक्षणीय भिन्न आहेत. अल्ट्रासाऊंड चा वापर स्क्रीनिंग म्हणून केला जातो. एक साधे किमान आक्रमक तंत्र आपल्याला पॅथॉलॉजी त्वरीत ओळखण्यास आणि रुग्णाच्या व्यवस्थापनाची युक्ती निर्धारित करण्यास अनुमती देते. एमआरआय कठीण परिस्थितीत निर्धारित केले जाते जेव्हा अल्ट्रासाऊंड त्याच्या कार्यास सामोरे जात नाही. विशेषतः, मॅलिग्नंट ट्यूमरसह डिम्बग्रंथि जनतेच्या निदानामध्ये चुंबकीय अनुनाद इमेजिंग सक्रियपणे वापरली जाते.

एमआरआय स्कॅनमध्ये डिम्बग्रंथि गळू असे दिसते.
अल्ट्रासाऊंड करण्यासाठी कोणतेही contraindication नाहीत. ही पद्धत सुरक्षित मानली जाते आणि गर्भधारणेदरम्यान आणि स्तनपानादरम्यान कोणत्याही वयोगटातील महिलांमध्ये केली जाऊ शकते.
अल्ट्रासाऊंड पर्याय आणि त्याच्या अंमलबजावणीची वैशिष्ट्ये
स्त्रीरोगविषयक प्रॅक्टिसमध्ये, पेल्विक अवयवांचे तीन प्रकारचे अल्ट्रासाऊंड वापरले जातात:
- ट्रान्सव्हॅजिनल अल्ट्रासाऊंडमध्ये योनीद्वारे पुनरुत्पादक अवयवांची तपासणी करणे समाविष्ट आहे. ही पद्धत सर्वात माहितीपूर्ण मानली जाते, कारण अंतर्गत अवयवांचे अंतर कमी होते. आपल्याला लहान गळू ओळखण्यास अनुमती देते. व्हर्जिनमध्ये वापरले जात नाही;
- ट्रान्सअॅबडॉमिनल अल्ट्रासाऊंड आधीच्या ओटीपोटाच्या भिंतीद्वारे केले जाते. पेल्विक अवयवांचे अंतर बरेच मोठे आहे, म्हणून ही पद्धत लहान गळूंसाठी फारशी माहितीपूर्ण नाही;
- ट्रान्सरेक्टल अल्ट्रासाऊंड. सेन्सर गुदाशयात घातला जातो. माहिती सामग्रीच्या बाबतीत, ते ट्रान्सव्हॅजिनल तपासणीशी तुलना करता येते. ज्या प्रकरणांमध्ये ट्रान्सबॅडोमिनल पद्धत कार्य करत नाही अशा प्रकरणांमध्ये कुमारींमध्ये याचा वापर केला जातो.

ट्रान्सव्हॅजिनल अल्ट्रासाऊंडची योजना.
अल्ट्रासाऊंड प्रक्रियेचा कालावधी 5 ते 15 मिनिटांपर्यंत असतो. डॉक्टरांना डिम्बग्रंथि सिस्ट किंवा इतर पॅथॉलॉजी शोधण्यात सक्षम होण्यासाठी हे पुरेसे आहे. सर्वेक्षणाची सर्व माहिती फॉर्मवर जारी केली आहे. अल्ट्रासाऊंडचे परिणाम स्त्रीरोगतज्ञाद्वारे उलगडले जातात.
हे जाणून घेणे महत्त्वाचे आहे
अल्ट्रासाऊंड डेटा अद्याप निदान नाही. संपूर्ण तपासणीनंतर उपस्थित डॉक्टरांद्वारे अंतिम निष्कर्ष काढला जातो.
मासिक पाळीच्या 5-7 व्या दिवशी पुनरुत्पादक वयातील महिलांमध्ये अल्ट्रासाऊंड तपासणी केली जाते. मासिक कालावधी कमी असल्यास, आपण आधी अल्ट्रासाऊंड करू शकता, जर ते लांब असतील तर परीक्षा नंतरच्या तारखेपर्यंत पुढे ढकलली जाईल. मासिक पाळीच्या दरम्यान, अल्ट्रासाऊंड केवळ आणीबाणीच्या संकेतांसाठी केले जाते. तारुण्यपूर्वी आणि रजोनिवृत्ती दरम्यान, अल्ट्रासाऊंड कोणत्याही सोयीस्कर दिवशी केले जाऊ शकते.
डायग्नोस्टिक्सची तयारी
तुम्ही अल्ट्रासाऊंडसाठी जाण्यापूर्वी, तुम्हाला निदानासाठी डॉक्टरांकडून रेफरल मिळणे आवश्यक आहे. फॉर्ममध्ये प्राथमिक निदान सूचित करणे आवश्यक आहे. त्यामुळे अल्ट्रासाऊंड रूमचे डॉक्टर त्वरीत परिस्थिती नेव्हिगेट करण्यास सक्षम असतील आणि विशिष्ट पॅथॉलॉजी शोधतील.
संशोधनासाठी, तुम्हाला तुमच्यासोबत घेणे आवश्यक आहे:
- दस्तऐवज: दिशा, पासपोर्ट, धोरण;
- स्वच्छ पत्रक किंवा डायपर;
- टॉवेल (त्वचेतून जेल काढून टाकण्यासाठी प्रक्रियेनंतर आवश्यक);
- शू कव्हर्स किंवा बदली शूज.
प्रक्रियेची तयारी त्याच्या विविध प्रकारांसाठी भिन्न आहे. ट्रान्सबडोमिनल अल्ट्रासाऊंड करण्यापूर्वी, मूत्राशय भरणे आवश्यक आहे. हे स्पष्ट प्रतिमा प्राप्त करण्यासाठी आतड्याला इमेजिंग क्षेत्रातून बाहेर काढण्यासाठी आहे. अन्यथा, आतड्यांसंबंधी लूप पेल्विक अवयवांना अवरोधित करतील आणि आपण गळू पाहू शकणार नाही. मूत्राशय भरण्यासाठी, आपल्याला प्रक्रियेच्या 1-2 तास आधी गॅसशिवाय 1-1.5 लिटर पाणी पिणे आवश्यक आहे आणि अभ्यास पूर्ण होईपर्यंत लघवी करू नका.

ट्रान्सबडोमिनल अल्ट्रासाऊंड आयोजित करणे.
ट्रान्सव्हॅजिनल अल्ट्रासाऊंड करण्यापूर्वी प्राथमिक तयारी आवश्यक नाही. उलटपक्षी, आपल्याला प्रक्रियेपूर्वी लगेच मूत्राशय रिकामे करणे आवश्यक आहे, जेणेकरून पेल्विक अवयवांच्या तपासणीमध्ये काहीही व्यत्यय आणू नये.
ट्रान्सरेक्टल अल्ट्रासाऊंड करण्यापूर्वी, नैसर्गिकरित्या किंवा एनीमासह आतडे रिकामे करणे महत्वाचे आहे. प्रक्रिया करण्यापूर्वी संध्याकाळी एनीमा केले जाऊ शकते.
स्त्रीरोग तपासणी करण्याचे तंत्र
प्रक्रिया एका खास सुसज्ज खोलीत चालते. ट्रान्सव्हॅजिनल अल्ट्रासाऊंडसाठी, तुम्हाला कंबरेपर्यंत कपडे उतरवावे लागतील आणि गुडघे थोडेसे वाकवून तुमच्या पाठीवर झोपावे लागेल. कंडोममध्ये पॅक केलेला एक विशेष सेन्सर जेलने वंगण घालतो, त्यानंतर तो योनीमध्ये घातला जातो. प्रक्रिया अस्वस्थ आहे परंतु वेदनारहित आहे. तपासणी दरम्यान, स्त्रीला आतून थोडासा दबाव जाणवू शकतो, मूत्राशय रिकामे करण्याची इच्छा जाणवू शकते.
ट्रान्सबडोमिनल अल्ट्रासाऊंड आयोजित करण्यासाठी, खालच्या ओटीपोटाचा पर्दाफाश करणे पुरेसे आहे. जेलसह वंगण असलेल्या सेन्सरसह, डॉक्टर अभ्यासाखालील क्षेत्रावर - नाभीच्या खाली, इलियाक प्रदेशात डावीकडे आणि उजवीकडे नेतो. सेन्सरच्या दाबामुळे लघवी करण्याची इच्छा वाढते, परंतु ते सहन करावे लागेल. प्रक्रिया पूर्ण झाल्यानंतर लगेच लघवी करावी.
ट्रान्सरेक्टल अल्ट्रासाऊंड गुदाशय द्वारे केले जाते. एक जेल-लुब्रिकेटेड ट्रान्सड्यूसर गुदामध्ये घातला जातो. प्रक्रियेदरम्यान, रुग्ण तिच्या बाजूला पाय वाकवून झोपतो. जेव्हा सेन्सर घातला जातो तेव्हा जडपणा, परिपूर्णता आणि अस्वस्थता जाणवते.

योनी आणि उदर तपासणीसाठी अल्ट्रासाऊंड प्रतिमांचे रूपे.
सामान्य पेल्विक अल्ट्रासाऊंड
पुनरुत्पादक वयात:
- अंडाशयांचे परिमाण: लांबी 3-4 सेमी, रुंदी 2.5-3 सेमी, उंची 1.5-2 सेमी;
- अंडाशयाच्या पॅरेन्काइमामध्ये, 0.3 ते 0.6 सेमी आकाराचे अनेक फॉलिकल्स दिसतात;
- उजव्या किंवा डाव्या अंडाशयात, ओव्हुलेशनच्या वेळेस, एक प्रबळ कूप 1.5 ते 3 सेमी आकारात निर्धारित केला जातो;
- ओव्हुलेशन नंतर, अंडाशयाच्या ऊतींमध्ये 2 सेमी पर्यंत आकाराचे कॉर्पस ल्यूटियम निर्धारित केले जाते. पेल्विक पोकळीमध्ये थोड्या प्रमाणात मुक्त द्रव आढळतो.
रजोनिवृत्तीमध्ये:
- अंडाशयांचा आकार कमी होतो;
- फॉलिकल्स परिभाषित नाहीत;
- सायकलच्या दुसऱ्या टप्प्यात कॉर्पस ल्यूटियम आढळत नाही.
फोटो अंडाशयांच्या अल्ट्रासाऊंडसह सामान्य इकोग्राफिक चित्र दर्शवितो:

डिम्बग्रंथि पॅथॉलॉजी मध्ये अल्ट्रासाऊंड चित्र
अल्ट्रासाऊंडसह, उपांगांच्या पॅथॉलॉजिकल फॉर्मेशनचे खालील प्रकार निर्धारित केले जाऊ शकतात:
- फंक्शनल सिस्ट: ल्यूटल आणि फॉलिक्युलर, तसेच त्यांची विविधता - रक्तस्त्राव;
- ऑर्गेनिक सिस्ट: पॅरोओव्हरियन, डर्मॉइड, सेरस;
- अंडाशय च्या एंडोमेट्रिओसिस;
- पॉलीसिस्टिक अंडाशय;
- गोनाड्सचे खरे ट्यूमर: सौम्य आणि घातक.
वर्गीकरणानुसार, पॉलीसिस्टिक अंडाशय सिंड्रोम गोनाड्सच्या सिस्ट आणि ट्यूमरवर लागू होत नाही, तथापि, सामान्यतः विभेदक निदानाच्या दृष्टीने या पॅथॉलॉजीसह एकत्रित मानले जाते.
अल्ट्रासाऊंडच्या वर्णनात, डॉक्टर नेहमी सूचित करतात:
- शिक्षण आकार (व्यास);
- प्रकट झालेल्या पॅथॉलॉजीचे स्थानिकीकरण;
- इतर पेल्विक अवयवांमध्ये सहवर्ती बदलांची उपस्थिती.
प्रत्येक पॅथॉलॉजीसाठी अल्ट्रासाऊंड चित्र अधिक तपशीलवार विचार करूया.

अल्ट्रासाऊंड अप्रत्यक्षपणे सिस्टचा प्रकार निर्धारित करण्यात मदत करते, अंतिम निदान हिस्टोलॉजिकल तपासणीद्वारे केले जाते.
फॉलिक्युलर सिस्ट
अल्ट्रासाऊंडवर, हे हायपोइकोइक सिंगल-चेंबर ओव्हल किंवा पातळ भिंतींसह गोलाकार फॉर्मेशनसारखे दिसते. समोच्च स्पष्ट आणि सम, समावेश आढळले नाहीत. पोकळीतील सामुग्री anechoic आहेत. निर्मितीचा आकार सामान्यतः 12 सेंटीमीटरपेक्षा जास्त नसतो. मागे आपण अंडाशयाचे सामान्य ऊतक पाहू शकता.
डॉप्लरोमेट्रीसह, पोकळीच्या आत आणि त्याच्या सभोवतालचा रक्त प्रवाह निर्धारित केला जात नाही. खालील फोटो फॉलिक्युलर सिस्ट दर्शवितो:

क्वचित प्रसंगी, गर्भामध्ये फॉलिक्युलर डिम्बग्रंथि गळू आढळून येते. अशी निर्मिती गर्भाच्या संपूर्ण विकासामध्ये टिकून राहते आणि सामान्यतः मुलाच्या जन्मानंतर पहिल्या महिन्यांत उत्स्फूर्तपणे मागे जाते. फोटो हे पॅथॉलॉजी दर्शविते:

कॉर्पस ल्यूटियमचे गळू
हे जाड भिंतीसह हायपोइकोइक गोल किंवा अंडाकृती वस्तुमान म्हणून परिभाषित केले जाते. पोकळीचा समोच्च स्पष्ट आणि सम, कोणताही समावेश आढळला नाही. परिमाण - 3 ते 8 सेमी पर्यंत.
डॉप्लरोमेट्री ल्यूटियल सिस्टचे एक विशिष्ट चिन्ह दर्शविते - पोकळीभोवती "अग्नीची रिंग" दिसणे (पॅरिटल रक्त प्रवाह). खालील फोटो हे स्पष्टपणे दर्शविते:

रक्तस्रावी गळू
रक्ताने भरलेली पोकळी विविध समावेशांसह हायपोइकोइक सिंगल-चेंबर स्ट्रक्चर म्हणून सादर केली जाते: एक बारीक निलंबन किंवा फायब्रिन धागे. भिंतीची जाडी अंतर्निहित पॅथॉलॉजीद्वारे निर्धारित केली जाते. डोप्लरोमेट्रीसह, पोकळीच्या लुमेनमध्ये रक्त प्रवाह आढळला नाही, जसे की खालील फोटोमध्ये पाहिले जाऊ शकते:

एंडोमेट्रियल सिस्ट
डिम्बग्रंथि एंडोमेट्रिओसिसची स्वतःची वैशिष्ट्ये आहेत:
- गोलाकार किंवा किंचित वाढवलेला निर्मिती;
- कॅप्सूलचे दुहेरी समोच्च (हायपरकोइक फोसीचे स्वरूप वगळलेले नाही);
- भिंतीची जाडी - 2-8 मिमी;
- बहु-चेंबर असू शकते. आत, वाढवलेला किंवा गोलाकार आकाराच्या लहान पेशी मोठ्या संख्येने निर्धारित केल्या जातात;
- पोकळीच्या आत रक्त प्रवाह आढळला नाही.
एंडोमेट्रिओमा बहुतेकदा एकाच वेळी दोन्ही बाजूंनी आढळतात.मासिक पाळीच्या दरम्यान, फोकस आकारात वाढतात, हार्मोन्स वापरल्यानंतर आणि रजोनिवृत्तीच्या प्रारंभासह, ते कमी होतात. खालील फोटो हे विचलन दर्शवतात:

पॅरोओव्हरियन सिस्ट
अल्ट्रासाऊंडवर, ते पातळ कॅप्सूलसह अॅनेकोइक फॉर्मेशनसारखे दिसते. हे गर्भाशयाच्या विस्तृत अस्थिबंधनाच्या शीट दरम्यान स्थित आहे. जवळपास, एक अपरिवर्तित अंडाशय आणि फॅलोपियन ट्यूब चांगल्या प्रकारे दृश्यमान आहेत. निर्मितीच्या मागे प्रतिध्वनीमध्ये वाढ होऊ शकते. डॉप्लरोमेट्रीसह, पोकळीच्या आत रक्त प्रवाह निर्धारित केला जात नाही. हे बदल खालील फोटोमध्ये दर्शविले आहेत:

डर्मॉइड निर्मिती
प्रौढ टेराटोमा सामान्यतः केवळ एका अंडाशयात (75% प्रकरणांमध्ये) पाळला जातो. हे हायपरकोइक समावेशासह अंडाकृती किंवा गोल निर्मिती म्हणून पाहिले जाते. जवळजवळ नेहमीच सिंगल-चेंबर (मल्टी-चेंबर पोकळी केवळ 8% स्त्रियांमध्ये आढळतात). गळूच्या संरचनेत, हाडे, नखे, दात, केस आणि इतर भ्रूण ऊती निर्धारित केल्या जातात.
परिपक्व टेराटोमाचे वैशिष्ट्य म्हणजे सेबेशियस ग्रंथींद्वारे स्रावित चरबीची उपस्थिती. अल्ट्रासाऊंडवर, अशा लक्षणास डर्मॉइड प्लग किंवा रोकिटान्स्की नोड म्हणतात. बर्याचदा पातळ इकोजेनिक पट्टे आढळतात - विविध ऊतकांचा समावेश, जसे की फोटोमध्ये पाहिले जाऊ शकते:

सेरस सिस्टाडेनोमा
शिक्षण अनेकदा फक्त एकाच अंडाशयात आढळून येते. हे गोलाकार आकाराचे एकल-चेंबर किंवा बहु-चेंबर पोकळी आहे. कॅप्सूल दाट आहे, अॅनेकोइक किंवा हायपोइकोइक सामग्री आत दृश्यमान आहे. गळूचे आकृतिबंध गुळगुळीत किंवा लहरी असू शकतात, जे शिक्षणाच्या प्रकाराद्वारे निर्धारित केले जाते. खालील फोटो हे दर्शवितो:

घातक ट्यूमर
डिम्बग्रंथि गळू, विशेषत: वेगाने वाढणारी किंवा रजोनिवृत्तीच्या वेळी आढळणारी एक, कर्करोगापासून वेगळी असणे आवश्यक आहे. अल्ट्रासाऊंडवर एक घातक ट्यूमर जाड आणि असमान भिंतींच्या निर्मितीसारखे दिसते. चूलच्या आत, एकाधिक विभाजने, विविध ठोस समावेश निर्धारित केले जातात. मेटास्टेसेस आणि जलोदराचा शोध देखील कर्करोगाच्या बाजूने बोलतो.
डॉप्लरोमेट्री धोकादायक निदानाची पुष्टी करण्यास मदत करते. तपासणीमुळे ट्यूमरच्या सभोवतालची संवहनी दिसून येते. फोकसच्या आत एक विकसित संवहनी नेटवर्क देखील दृश्यमान आहे. ट्यूमरच्या स्वतंत्र समावेशामध्ये रक्त प्रवाह देखील निर्धारित केला जातो. खालील फोटोमध्ये हे पॅथॉलॉजी स्पष्टपणे दृश्यमान आहे:

पॉलीसिस्टिक अंडाशय
पॉलीसिस्टिक अंडाशय सिंड्रोमची स्वतःची विशिष्ट अल्ट्रासाऊंड लक्षणे आहेत:
- आकारात अंडाशयांचा विस्तार;
- मोठ्या संख्येने (किमान 10 तुकडे) सिस्टिक फॉर्मेशन्स (फोलिकल्स) 1 सेमी आकारापर्यंत ओळखणे. फॉलिकल्स सामान्यतः "मोत्यांच्या हार" प्रकारानुसार व्यवस्थित केले जातात;
- अंडाशयाच्या कॉर्टिकल लेयरच्या बाह्य भागांचे स्क्लेरोसिस. एक वैशिष्ट्यपूर्ण hyperechoic "शेल" तयार होते.
खालील फोटो पॉलीसिस्टिक रोगाची चिन्हे दर्शविते:

अभ्यासात संभाव्य चुका
अल्ट्रासाऊंड ही एक सोयीस्कर, सुरक्षित, परंतु सर्वात अचूक निदान पद्धत नाही. वैद्यकीय त्रुटीची शक्यता वगळलेली नाही आणि यासाठी स्पष्टीकरण आहेत:
- डिव्हाइसचे रिझोल्यूशन. 3D आणि 4D अल्ट्रासाऊंडने स्वतःला चांगले सिद्ध केले आहे, परंतु प्रत्येक क्लिनिक अशी उपकरणे खरेदी करू शकत नाही. जुन्या उपकरणावरील प्रक्रियेमुळे मोठ्या संख्येने त्रुटी तंतोतंत घडतात, जे रोगाचे संपूर्ण चित्र पाहण्याची परवानगी देत नाही;
- चिकित्सक पात्रता. एक डॉक्टर जो नुकताच काम करण्यास सुरुवात करतो तो दीर्घ कामाचा इतिहास असलेल्या अनुभवी डॉक्टरपेक्षा जास्त वेळा चुका करतो;
- रुग्णाच्या आरोग्य स्थितीबद्दल अपुरी माहिती. जेव्हा एखादी स्त्री शेवटच्या मासिक पाळीची तारीख लक्षात ठेवत नाही, चुकीच्या तक्रारी व्यक्त करते किंवा अल्ट्रासाऊंड स्कॅनचे परिणाम देऊ शकत नाही (गतिशीलतेच्या तुलनेत) तेव्हा त्रुटी उद्भवतात;
- एक्सप्लोर करण्यासाठी वाईट वेळ. मासिक पाळीच्या वेगवेगळ्या दिवशी अल्ट्रासाऊंड परिणाम भिन्न असतात.

3D अल्ट्रासाऊंड प्रतिमेच्या त्रि-आयामी पुनर्रचनामध्ये सिस्टच्या संरचनेची अधिक तपशीलवार तपासणी करण्यास अनुमती देते.
हे जाणून घेणे महत्त्वाचे आहे
अल्ट्रासाऊंड तपासणी इच्छेनुसार वारंवार केली जाऊ शकते. अल्ट्रासाऊंडचा स्त्रीच्या आरोग्यावर परिणाम होत नाही, परंतु रोगाचा मार्ग डायनॅमिक्समध्ये शोधणे आणि योग्य उपचार लिहून देणे शक्य करते.
संभाव्य निदान त्रुटींशी संबंधित वारंवार विचारले जाणारे प्रश्न:
अल्ट्रासाऊंडवर गर्भधारणेसह सिस्टला गोंधळात टाकणे शक्य आहे का?
डिम्बग्रंथि गळूमध्ये विशिष्ट वैशिष्ट्ये आहेत जी गर्भधारणेच्या सुरुवातीच्या काळात गोंधळून जाऊ देत नाहीत. ज्या परिस्थितीत प्रथम एक गळू दिसली आणि नंतर त्याऐवजी गर्भधारणा आढळली, ती अत्यंत दुर्मिळ आहे. बहुतेकदा असे घडते: एक स्त्री मासिक पाळीत विलंब झाल्याची तक्रार घेऊन डॉक्टरकडे येते. अल्ट्रासाऊंडसह, एक फंक्शनल सिस्ट निर्धारित केला जातो, ज्यावर सर्व लक्षणे श्रेय दिली जातात. नंतर असे दिसून आले की डॉक्टरांना गळूच्या मागे गर्भाची अंडी दिसली नाही. हे असामान्य नाही, कारण गर्भधारणेच्या सुरुवातीच्या काळात गर्भ खूप लहान असतो आणि गळू, 4-5 सेमी आकारात, सहजपणे ते झाकते. वारंवार अल्ट्रासाऊंड आपल्याला सर्वकाही त्याच्या जागी ठेवण्यास आणि योग्य निदान करण्यास अनुमती देते.
अल्ट्रासाऊंडवर डिम्बग्रंथि गळूसाठी एक्टोपिक गर्भधारणा घेणे शक्य आहे का?
कोणत्याही गर्भधारणेचे एक विशिष्ट वैशिष्ट्य म्हणजे गर्भाची अंडी आणि गर्भाची उपस्थिती. गर्भधारणेच्या 3-4 व्या आठवड्यात गर्भाची कल्पना केली जाते, त्याच्या हृदयाचे ठोके 6 व्या आठवड्यात ऐकू येतात. मासिक पाळीच्या वेळेनंतर स्त्रिया सामान्यतः अल्ट्रासाऊंडसाठी येत असल्याने, निदान त्रुटी अत्यंत दुर्मिळ आहेत.
अल्ट्रासाऊंडमध्ये डिम्बग्रंथि गळू दिसू शकत नाही?
जर अभ्यास जुन्या उपकरणावर केला गेला असेल आणि शिक्षण अद्याप खूपच लहान असेल तर हे शक्य आहे. दुसरा अभ्यास किंवा एमआरआय करून निदान स्पष्ट केले जाऊ शकते.
अल्ट्रासाऊंडवर गर्भाशयाचा कर्करोग लक्षात न येणे शक्य आहे का?
अल्ट्रासाऊंड तपासणी नेहमी एक साधी गळू आणि कर्करोग यांच्यात स्पष्टपणे फरक करत नाही. निदान स्पष्ट करण्यासाठी, डॉपलर आणि एमआरआय केले जातात. कधीकधी शस्त्रक्रिया आणि हिस्टोलॉजिकल तपासणीनंतरच अचूक निदान केले जाऊ शकते.
गर्भाशयाच्या निओप्लाझमचे लवकर निदान करण्यासाठी अल्ट्रासाऊंड ही सर्वोत्तम पद्धत मानली जाते. प्रक्रिया केवळ गळू निर्धारित करण्यास परवानगी देते, परंतु इतर पॅथॉलॉजिकल प्रक्रिया देखील दर्शवते. ट्यूमरचा वेळेवर शोध घेणे शक्य तितक्या कमी प्रमाणात त्यातून मुक्त होणे आणि गुंतागुंत होण्यापासून टाळणे शक्य करते.
पेल्विक अल्ट्रासाऊंड बद्दल उपयुक्त व्हिडिओ
डिम्बग्रंथि सिस्टच्या निदानाबद्दल व्हिडिओ
गर्भाशयाच्या उपांगांमध्ये ट्यूमर शोधण्याची मुख्य पद्धत म्हणजे अल्ट्रासाऊंड स्कॅनिंग. अभ्यासासाठी डॉक्टरांच्या शिफारशींचे काटेकोरपणे पालन करणे महत्वाचे आहे: आपल्याला सायकलच्या कोणत्या दिवशी आणि कोणत्या दिवशी निदान करावे हे माहित असणे आवश्यक आहे.
अल्ट्रासाऊंड डायग्नोस्टिक्स - तपासणी कधी करावी
डिम्बग्रंथि सिस्टसाठी अचूक अल्ट्रासाऊंड निदानाचा हेतू काय आहे हे समजून घेणे आवश्यक आहे: कार्यात्मक ट्यूमरच्या उपस्थितीची पुष्टी केल्यावर, आपण ऑपरेशनला नकार देऊ शकता आणि हार्मोनल विकार सुधारण्यासाठी औषधे वापरू शकता.
अल्ट्रासाऊंड तंत्राची निवड
आधुनिक अल्ट्रासाऊंड उपकरणांमध्ये स्त्रीरोगशास्त्रातील 2 मुख्य प्रकारचे निदान संशोधन समाविष्ट आहे:
- ट्रान्सअॅबडोमिनल (मूत्राशय अनिवार्य भरून आधीच्या ओटीपोटाच्या भिंतीद्वारे);
- ट्रान्सव्हॅजिनल (मूत्राशय अनिवार्य रिकामे केल्यानंतर योनिमार्ग सेन्सर वापरणे).
डिम्बग्रंथि गळू सह, सर्वोत्तम परिणाम मिळविण्यासाठी आपल्याला अल्ट्रासाऊंड कसे करावे हे माहित असणे आवश्यक आहे. बर्याचदा, अभ्यास ट्रान्सव्हॅजिनली केला जातो, कारण या प्रवेशाचे खालील फायदे आहेत:
- गर्भाशयाच्या उपांगांचे चांगले व्हिज्युअलायझेशन;
- प्रक्रियेदरम्यान पूर्ण मूत्राशय असणे आवश्यक नाही;
- पद्धतीची इष्टतम निदान कार्यक्षमता.
गर्भाशयाच्या सिस्टचा संशय असल्यास तपासणीच्या पहिल्या टप्प्यावर ट्रान्सव्हॅजिनल अल्ट्रासाऊंड हा सर्वोत्तम पर्याय आहे - अल्ट्रासाऊंड डायग्नोस्टिक्सचे डॉक्टर अल्ट्रासाऊंड मशीनच्या मॉनिटरवर कोणत्याही विशेष अडचणी आणि समस्यांशिवाय सिस्टिक ट्यूमर पाहण्यास सक्षम असतील.
अंडाशयात ट्यूमर - डॉक्टर अल्ट्रासाऊंडसह काय पाहतील
अल्ट्रासाऊंड तपासणीतील एक विशेषज्ञ हिस्टोलॉजिकल निदान करणार नाही, परंतु ट्यूमरची रचना सूचित करण्यास सक्षम असेल. अल्ट्रासाऊंडवर सिस्ट कसा दिसतो हे अनुभवी डॉक्टरांना माहीत असते. देखावा मध्ये, ते वेगळे करतात:
- सिस्टिक (द्रव असलेल्या पोकळीची उपस्थिती);
- घन (दाट फॅब्रिक);
- मिश्रित (द्रव गळू आणि घन संरचनांचे संयोजन).
बहुतेक प्रकरणांमध्ये, एक साधी कार्यात्मक गळू एक लहान सिंगल-चेंबर पातळ-भिंतीची पोकळी असते ज्याचा आकार 50 मिमीपेक्षा जास्त नसतो. दाट इकोस्ट्रक्चरच्या उपस्थितीसह मल्टी-चेंबर सिस्टिक निओप्लाझम म्यूसिनस, एंडोमेट्रिओड आणि बॉर्डरलाइन सिस्टोमासह असू शकतात. अल्ट्रासाऊंड डायग्नोस्टिक्सच्या डॉक्टरांनी अचूकपणे सर्व निओप्लाझम्स खऱ्या सिस्टिक आणि सहवर्तीमध्ये विभागले पाहिजेत. नंतरचे समाविष्ट आहेत:
- ट्यूबो-डिम्बग्रंथि ट्यूमर;
- पॅराओव्हरियन सिस्ट;
- स्थानभ्रष्ट गर्भधारणा;
- फॅलोपियन ट्यूबचा विस्तार द्रव किंवा पू (हायड्रोसॅल्पिनक्स किंवा सॅक्टोसॅल्पिनक्स) च्या संचयामुळे;
- पातळ देठावर subserous myomatous नोड.
मासिक पाळीच्या योग्य दिवशी ट्रान्सव्हॅजिनल अल्ट्रासाऊंड स्कॅन करणारा अनुभवी तज्ञ डिम्बग्रंथि गळू ओळखेल, ट्यूमरच्या आकाराचे आणि संरचनेचे मूल्यांकन करेल आणि उपस्थित डॉक्टरांना आवश्यक प्रमाणात निदान माहिती प्रदान करेल.
इतर संबंधित लेख
रजोनिवृत्तीच्या सुरुवातीच्या काळात स्त्रियांमध्ये अंडाशयावरील सिस्टिक निओप्लाझम नेहमी काढून टाकून वेळेवर उपचार केले पाहिजेत.

परिशिष्टांमध्ये सिस्टिक ट्यूमरची निर्मिती आणि विकास चुकू नये म्हणून, वार्षिक प्रतिबंधात्मक स्त्रीरोग तपासणी करणे आवश्यक आहे. केवळ डॉक्टरच परीक्षांच्या निकालांचे विश्वसनीयरित्या मूल्यांकन करू शकतात ....
सिस्ट्सच्या उपचारांसाठी पद्धतींचा वापर, ज्यामध्ये शस्त्रक्रिया हस्तक्षेप समाविष्ट असतो, नेहमी सल्ला दिला जात नाही. काही प्रकरणांमध्ये, संपूर्ण वैद्यकीय उपचार शक्य आहे.
डिम्बग्रंथि गळू हे गर्भाशयाच्या परिशिष्टाच्या क्षेत्रामध्ये अर्बुद सारखी निओप्लाझम असते, ज्यामध्ये द्रव पोकळी असते.

बहुतेकदा, अंडाशयात पॅथॉलॉजिकल पोकळी तयार होणे एंडोमेट्रियममधील बदलांसह असते. हे पॅथॉलॉजीजच्या समान पूर्वसूचक घटकांमुळे आहे ....
गर्भाशय ग्रीवाच्या कालव्याच्या आतील बाजूस असलेल्या एपिथेलियमच्या संरचनेत लहान ग्रंथी असतात ज्या विशिष्ट द्रव स्राव करतात. जेव्हा त्यांच्या नलिका आच्छादित होतात तेव्हा नॅबोथ सिस्ट्सची निर्मिती होते ....
उपचार
डॉक्टर
आमचे केंद्र प्रदेशातील सर्वात अनुभवी आणि पात्र कर्मचारी नियुक्त करते
चौकस
आणि अनुभवी कर्मचारी
झुमानोवा एकटेरिना निकोलायव्हना
स्त्रीरोग, पुनरुत्पादक आणि सौंदर्यविषयक औषध केंद्राचे प्रमुख, वैद्यकीय विज्ञानाचे उमेदवार, सर्वोच्च श्रेणीतील डॉक्टर, रिस्टोरेटिव्ह मेडिसिन आणि बायोमेडिकल तंत्रज्ञान विभागाचे सहयोगी प्राध्यापक, ए.आय. एव्हडोकिमोवा, एस्थेटिक गायनॅकॉलॉजीमधील विशेषज्ञांच्या ASEG असोसिएशनच्या मंडळाचे सदस्य.
- I.M च्या नावावर असलेल्या मॉस्को मेडिकल अकादमीमधून पदवी प्राप्त केली. सेचेनोव्ह, ऑनर्ससह डिप्लोमा आहे, क्लिनिकल रेसिडेन्सी ऑफ ऑब्स्टेट्रिक्स अँड गायनॅकॉलॉजीच्या नावावर आहे. व्ही.एफ. Snegirev MMA त्यांना. त्यांना. सेचेनोव्ह.
- 2009 पर्यंत, तिने मॉस्को मेडिकल अकादमीच्या प्रसूतिशास्त्र आणि स्त्रीरोग विभाग क्रमांक 1 मध्ये सहाय्यक म्हणून प्रसूतिशास्त्र आणि स्त्रीरोगशास्त्राच्या क्लिनिकमध्ये काम केले. त्यांना. सेचेनोव्ह.
- 2009 ते 2017 पर्यंत तिने रशियन फेडरेशनच्या आरोग्य मंत्रालयाच्या वैद्यकीय आणि पुनर्वसन केंद्रात काम केले.
- 2017 पासून, ती जेएससी मेडसी ग्रुप ऑफ कंपनीज, स्त्रीरोग, पुनरुत्पादन आणि सौंदर्यविषयक औषध केंद्रात काम करत आहे.
- तिने विषयावरील वैद्यकीय विज्ञानाच्या उमेदवाराच्या पदवीसाठी तिच्या प्रबंधाचा बचाव केला: "संधीसाधू जीवाणू संक्रमण आणि गर्भधारणा"
मायशेन्कोवा स्वेतलाना अलेक्झांड्रोव्हना
प्रसूती-स्त्रीरोगतज्ञ, वैद्यकीय शास्त्राचे उमेदवार, सर्वोच्च श्रेणीचे डॉक्टर
- 2001 मध्ये तिने मॉस्को स्टेट युनिव्हर्सिटी ऑफ मेडिसिन अँड डेंटिस्ट्री (MGMSU) मधून पदवी प्राप्त केली.
- 2003 मध्ये तिने रशियन अकादमी ऑफ मेडिकल सायन्सेसच्या सायंटिफिक सेंटर फॉर ऑब्स्टेट्रिक्स, गायनॅकॉलॉजी आणि पेरिनेटोलॉजी येथे प्रसूती आणि स्त्रीरोगशास्त्राचा अभ्यासक्रम पूर्ण केला.
- त्याच्याकडे एंडोस्कोपिक शस्त्रक्रियेचे प्रमाणपत्र आहे, गर्भधारणेच्या पॅथॉलॉजीच्या अल्ट्रासाऊंड डायग्नोस्टिक्सचे प्रमाणपत्र आहे, गर्भ, नवजात, स्त्रीरोगशास्त्रातील अल्ट्रासाऊंड डायग्नोस्टिक्समध्ये, लेसर औषधात प्रमाणपत्र आहे. सैद्धांतिक वर्गांदरम्यान मिळालेले सर्व ज्ञान तो आपल्या दैनंदिन व्यवहारात यशस्वीपणे लागू करतो.
- मेडिकल बुलेटिन, प्रॉब्लेम्स ऑफ रिप्रॉडक्शन या जर्नल्समध्ये तिने गर्भाशयाच्या फायब्रॉइड्सच्या उपचारांवर 40 हून अधिक कामे प्रकाशित केली आहेत. ते विद्यार्थी आणि डॉक्टरांसाठी मार्गदर्शक तत्त्वांचे सह-लेखक आहेत.
कोल्गेवा दग्मारा इसेवना
पेल्विक फ्लोअर सर्जरीचे प्रमुख. असोसिएशन फॉर एस्थेटिक गायनॅकॉलॉजीच्या वैज्ञानिक समितीचे सदस्य.
- प्रथम मॉस्को राज्य वैद्यकीय विद्यापीठातून पदवी प्राप्त केली. त्यांना. सेचेनोव्ह, ऑनर्ससह डिप्लोमा आहे
- प्रथम मॉस्को स्टेट मेडिकल युनिव्हर्सिटीच्या प्रसूतिशास्त्र आणि स्त्रीरोग विभाग क्रमांक 1 च्या आधारावर विशेष "प्रसूतिशास्त्र आणि स्त्रीरोगशास्त्र" मध्ये क्लिनिकल रेसिडेन्सी उत्तीर्ण केली. त्यांना. सेचेनोव्ह
- तिच्याकडे प्रमाणपत्रे आहेत: एक प्रसूती-स्त्रीरोगतज्ञ, लेझर औषधातील तज्ञ, अंतरंग कॉन्टूरिंगमधील तज्ञ
- प्रबंधाचे कार्य एन्टरोसेल द्वारे गुंतागुंतीच्या जननेंद्रियाच्या प्रोलॅप्सच्या शस्त्रक्रिया उपचारासाठी समर्पित आहे.
- कोल्गेवा डगमारा इसाव्हनाच्या व्यावहारिक हितसंबंधांमध्ये हे समाविष्ट आहे:
उच्च-तंत्रज्ञानाच्या आधुनिक लेसर उपकरणांच्या वापरासह योनी, गर्भाशय, मूत्रमार्गातील असंयम च्या भिंतींच्या पुढे जाण्याच्या उपचारांसाठी पुराणमतवादी आणि शस्त्रक्रिया पद्धती
मॅक्सिमोव्ह आर्टेम इगोरेविच
सर्वोच्च श्रेणीतील प्रसूती-स्त्रीरोगतज्ञ
- रियाझान स्टेट मेडिकल युनिव्हर्सिटी मधून पदवी प्राप्त केली, ज्याचे नाव शैक्षणिक तज्ञ I.P. पावलोव्हा जनरल मेडिसिनची पदवी
- प्रसूतिशास्त्र आणि स्त्रीरोगशास्त्र विभागाच्या क्लिनिकमधील विशेष "प्रसूतिशास्त्र आणि स्त्रीरोगशास्त्र" मध्ये क्लिनिकल रेसिडेन्सी उत्तीर्ण. व्ही.एफ. Snegirev MMA त्यांना. त्यांना. सेचेनोव्ह
- त्याच्याकडे लैप्रोस्कोपिक, खुल्या आणि योनी प्रवेशासह स्त्रीरोगविषयक रोगांसाठी शस्त्रक्रिया हस्तक्षेपांची संपूर्ण श्रेणी आहे
- व्यावहारिक हितसंबंधांच्या क्षेत्रामध्ये हे समाविष्ट आहे: एकल-पंक्चर प्रवेशासह लॅपरोस्कोपिक किमान आक्रमक शस्त्रक्रिया हस्तक्षेप; गर्भाशयाच्या मायोमा (मायोमेक्टॉमी, हिस्टेरेक्टॉमी), एडेनोमायोसिस, व्यापक घुसखोर एंडोमेट्रिओसिससाठी लॅपरोस्कोपिक शस्त्रक्रिया
प्रितुला इरिना अलेक्झांड्रोव्हना
प्रसूती-स्त्रीरोगतज्ञ
- प्रथम मॉस्को राज्य वैद्यकीय विद्यापीठातून पदवी प्राप्त केली. त्यांना. सेचेनोव्ह.
- प्रथम मॉस्को स्टेट मेडिकल युनिव्हर्सिटीच्या प्रसूतिशास्त्र आणि स्त्रीरोग विभाग क्रमांक 1 च्या आधारावर विशेष "प्रसूतिशास्त्र आणि स्त्रीरोगशास्त्र" मध्ये क्लिनिकल रेसिडेन्सी उत्तीर्ण केली. त्यांना. सेचेनोव्ह.
- ती एक प्रमाणित प्रसूती-स्त्रीरोगतज्ञ आहे.
- बाह्यरुग्ण आधारावर स्त्रीरोगविषयक रोगांवर शस्त्रक्रिया उपचार करण्याचे कौशल्य आहे.
- प्रसूती आणि स्त्रीरोगशास्त्रावरील वैज्ञानिक आणि व्यावहारिक परिषदांमध्ये ते नियमित सहभागी आहेत.
- व्यावहारिक कौशल्यांच्या व्याप्तीमध्ये कमीत कमी आक्रमक शस्त्रक्रिया (हिस्टेरोस्कोपी, लेसर पॉलीपेक्टॉमी, हिस्टेरोसेक्टोस्कोपी) समाविष्ट आहे - इंट्रायूटरिन पॅथॉलॉजीचे निदान आणि उपचार, गर्भाशय ग्रीवाचे पॅथॉलॉजी
मुरावलेव्ह अलेक्सी इव्हानोविच
प्रसूती-स्त्रीरोगतज्ञ, ऑन्कोगानोकोलॉजिस्ट
- 2013 मध्ये त्यांनी पहिल्या मॉस्को स्टेट मेडिकल युनिव्हर्सिटीमधून पदवी प्राप्त केली. त्यांना. सेचेनोव्ह.
- 2013 ते 2015 पर्यंत, त्यांनी पहिल्या मॉस्को स्टेट मेडिकल युनिव्हर्सिटीच्या प्रसूतिशास्त्र आणि स्त्रीरोग विभाग क्रमांक 1 च्या आधारावर "ऑब्स्टेट्रिक्स आणि गायनॅकॉलॉजी" या विशेषतेमध्ये क्लिनिकल रेसिडेन्सी घेतली. त्यांना. सेचेनोव्ह.
- 2016 मध्ये, त्याने GBUZ MO MONIKI च्या आधारे व्यावसायिक पुन्हा प्रशिक्षण घेतले. एम.एफ. व्लादिमिरस्की, ऑन्कोलॉजीमध्ये प्रमुख.
- 2015 ते 2017 पर्यंत त्यांनी रशियन फेडरेशनच्या आरोग्य मंत्रालयाच्या वैद्यकीय आणि पुनर्वसन केंद्रात काम केले.
- 2017 पासून, ती जेएससी मेडसी ग्रुप ऑफ कंपनीज, स्त्रीरोग, पुनरुत्पादन आणि सौंदर्यविषयक औषध केंद्रात काम करत आहे.
मिशुकोवा एलेना इगोरेव्हना
प्रसूती-स्त्रीरोगतज्ञ
- डॉ. मिशुकोवा एलेना इगोरेव्हना यांनी चिता स्टेट मेडिकल अकादमीमधून सामान्य औषधाच्या पदवीसह सन्मानाने पदवी प्राप्त केली. पहिल्या मॉस्को स्टेट मेडिकल युनिव्हर्सिटीच्या प्रसूतिशास्त्र आणि स्त्रीरोग विभाग क्रमांक 1 मध्ये प्रसूती आणि स्त्रीरोगशास्त्रात क्लिनिकल इंटर्नशिप आणि रेसिडेन्सी उत्तीर्ण. त्यांना. सेचेनोव्ह.
- मिशुकोवा एलेना इगोरेव्हना यांच्याकडे लैप्रोस्कोपिक, ओपन आणि योनि प्रवेशासह स्त्रीरोगविषयक रोगांसाठी शस्त्रक्रिया हस्तक्षेपांची संपूर्ण श्रेणी आहे. एक्टोपिक गर्भधारणा, डिम्बग्रंथि अपोलेक्सी, मायोमॅटस नोड्सचे नेक्रोसिस, तीव्र सॅल्पिंगो-ओफोरिटिस इत्यादी रोगांसाठी आपत्कालीन स्त्रीरोगविषयक काळजी प्रदान करण्यात ते तज्ञ आहेत.
- मिशुकोवा एलेना इगोरेव्हना ही रशियन आणि आंतरराष्ट्रीय कॉंग्रेस आणि प्रसूती आणि स्त्रीरोगशास्त्रावरील वैज्ञानिक आणि व्यावहारिक परिषदांमध्ये वार्षिक सहभागी आहे.
रुम्यंतसेवा याना सर्गेवना
प्रथम पात्रता श्रेणीतील प्रसूती-स्त्रीरोगतज्ञ.
- मॉस्को मेडिकल अकादमीमधून पदवी प्राप्त केली. त्यांना. सेचेनोव्ह जनरल मेडिसिनमध्ये पदवी प्राप्त करतात. प्रथम मॉस्को स्टेट मेडिकल युनिव्हर्सिटीच्या प्रसूतिशास्त्र आणि स्त्रीरोग विभाग क्रमांक 1 च्या आधारावर विशेष "प्रसूतिशास्त्र आणि स्त्रीरोगशास्त्र" मध्ये क्लिनिकल रेसिडेन्सी उत्तीर्ण केली. त्यांना. सेचेनोव्ह.
- शोध प्रबंध कार्य FUS- ablation द्वारे adenomyosis चे अवयव-संरक्षण उपचार या विषयावर समर्पित आहे. त्याच्याकडे प्रसूती-स्त्रीरोग तज्ञाचे प्रमाणपत्र आहे, अल्ट्रासाऊंड डायग्नोस्टिक्सचे प्रमाणपत्र आहे. त्याच्याकडे स्त्रीरोगशास्त्रातील सर्जिकल हस्तक्षेपांची संपूर्ण श्रेणी आहे: लॅपरोस्कोपिक, खुले आणि योनिमार्ग. एक्टोपिक गर्भधारणा, डिम्बग्रंथि अपोलेक्सी, मायोमॅटस नोड्सचे नेक्रोसिस, तीव्र सॅल्पिंगो-ओफोरिटिस इत्यादी रोगांसाठी आपत्कालीन स्त्रीरोगविषयक काळजी प्रदान करण्यात ते तज्ञ आहेत.
- अनेक प्रकाशनांचे लेखक, FUS-ablation द्वारे adenomyosis च्या अवयव-संरक्षण उपचारांवर चिकित्सकांसाठी पद्धतीविषयक मार्गदर्शकाचे सह-लेखक. प्रसूती आणि स्त्रीरोगशास्त्रावरील वैज्ञानिक आणि व्यावहारिक परिषदांमध्ये सहभागी.
गुश्चीना मरीना युरिव्हना
स्त्रीरोगतज्ज्ञ-एंडोक्रिनोलॉजिस्ट, बाह्यरुग्ण विभागाचे प्रमुख. प्रसूती-स्त्रीरोग तज्ञ, प्रजनन तज्ञ. अल्ट्रासाऊंड डॉक्टर.
- गुश्चीना मरीना युरिएव्हना यांनी सेराटोव्ह स्टेट मेडिकल युनिव्हर्सिटीमधून पदवी प्राप्त केली. व्ही.आय. रझुमोव्स्की, ऑनर्ससह डिप्लोमा आहे. उत्कृष्ट शैक्षणिक आणि वैज्ञानिक कामगिरीबद्दल तिला सेराटोव्ह प्रादेशिक ड्यूमाकडून डिप्लोमा देण्यात आला आणि एसएसएमयूची सर्वोत्कृष्ट पदवीधर म्हणून ओळखली गेली. व्ही. आय. रझुमोव्स्की.
- तिने फर्स्ट मॉस्को स्टेट मेडिकल युनिव्हर्सिटीच्या प्रसूतिशास्त्र आणि स्त्रीरोग विभाग क्रमांक 1 मध्ये विशेष "प्रसूतिशास्त्र आणि स्त्रीरोगशास्त्र" मध्ये क्लिनिकल इंटर्नशिप पूर्ण केली. त्यांना. सेचेनोव्ह.
- त्याच्याकडे प्रसूती-स्त्रीरोग तज्ञाचे प्रमाणपत्र आहे; अल्ट्रासाऊंड डायग्नोस्टिक्सचे डॉक्टर, लेसर औषध, कोल्पोस्कोपी, एंडोक्राइनोलॉजिकल स्त्रीरोगशास्त्र क्षेत्रातील तज्ञ. तिने "पुनरुत्पादक औषध आणि शस्त्रक्रिया", "ऑब्स्टेट्रिक्स आणि स्त्रीरोगशास्त्रातील अल्ट्रासाऊंड डायग्नोस्टिक्स" मध्ये प्रगत प्रशिक्षण अभ्यासक्रम वारंवार घेतले.
- प्रबंधाचे कार्य विभेदक निदानासाठी नवीन दृष्टीकोन आणि क्रॉनिक सर्व्हिसिटिस आणि एचपीव्ही-संबंधित रोगांच्या सुरुवातीच्या टप्प्यात असलेल्या रुग्णांचे व्यवस्थापन करण्याच्या युक्तींसाठी समर्पित आहे.
- त्याच्याकडे स्त्रीरोगशास्त्रातील किरकोळ शस्त्रक्रिया हस्तक्षेपांची संपूर्ण श्रेणी आहे, दोन्ही बाह्यरुग्ण आधारावर (रेडिओकोग्युलेशन आणि इरोशनचे लेसर कोग्युलेशन, हिस्टेरोसॅल्पिंगोग्राफी) आणि हॉस्पिटल सेटिंगमध्ये (हिस्टेरोस्कोपी, गर्भाशयाच्या ग्रीवेची बायोप्सी, गर्भाशयाचे ग्रीवेचे संकुचन इ.) केले जाते.
- गुश्चीना मरीना युरीव्हना यांची 20 हून अधिक वैज्ञानिक प्रकाशने आहेत, ती वैज्ञानिक आणि व्यावहारिक परिषदांमध्ये नियमित सहभागी आहेत, प्रसूती आणि स्त्रीरोगशास्त्रावरील कॉंग्रेस आणि कॉंग्रेस.
मालीशेवा याना रोमानोव्हना
प्रसूती-स्त्रीरोगतज्ञ, बालरोग आणि किशोरवयीन स्त्रीरोगतज्ज्ञ
- रशियन राष्ट्रीय संशोधन वैद्यकीय विद्यापीठातून पदवी प्राप्त केली. एन.आय. पिरोगोव्ह, ऑनर्ससह डिप्लोमा आहे. प्रथम मॉस्को स्टेट मेडिकल युनिव्हर्सिटीच्या मेडिकल फॅकल्टीच्या प्रसूतीशास्त्र आणि स्त्रीरोग विभाग क्रमांक 1 च्या आधारावर विशेष "प्रसूतिशास्त्र आणि स्त्रीरोगशास्त्र" मध्ये क्लिनिकल रेसिडेन्सी उत्तीर्ण केली. त्यांना. सेचेनोव्ह.
- त्याच्याकडे प्रसूती-स्त्रीरोगतज्ञ, अल्ट्रासाऊंड डायग्नोस्टीशियन, लेसर औषध, बालरोग आणि किशोरवयीन स्त्रीरोग तज्ञ यांचे प्रमाणपत्र आहे.
- त्याच्याकडे स्त्रीरोगशास्त्रातील किरकोळ शस्त्रक्रिया हस्तक्षेपांची संपूर्ण श्रेणी आहे, दोन्ही बाह्यरुग्ण आधारावर (रेडिओकोग्युलेशन आणि इरोशनचे लेसर कोग्युलेशन, ग्रीवाची बायोप्सी) आणि हॉस्पिटलच्या सेटिंगमध्ये (हिस्टेरोस्कोपी, गर्भाशयाच्या ग्रीवेची बायोप्सी, गर्भाशयाच्या ग्रीवेचे संकुचन इ.) केले जाते. उदर अवयव
- अतिरिक्त व्यावसायिक शिक्षणाच्या फेडरल स्टेट बजेट एज्युकेशनल इन्स्टिट्यूशन ऑफ द फेडरल मेडिकल अँड बायोलॉजिकल एजन्सीच्या प्रगत अभ्यास संस्थेच्या विभागाच्या आधारावर विशेष "ऑब्स्टेट्रिक्स अँड गायनॅकॉलॉजी" मध्ये क्लिनिकल रेसिडेन्सी उत्तीर्ण केली.
- त्याच्याकडे प्रमाणपत्रे आहेत: एक प्रसूती-स्त्रीरोगतज्ञ, कोल्पोस्कोपी क्षेत्रातील एक विशेषज्ञ, मुले आणि किशोरवयीन मुलांचे गैर-ऑपरेटिव्ह आणि ऑपरेटिव्ह स्त्रीरोगशास्त्र.
बारानोव्स्काया युलिया पेट्रोव्हना
अल्ट्रासाऊंड डायग्नोस्टिक्सचे डॉक्टर, प्रसूती-स्त्रीरोगतज्ज्ञ, वैद्यकीय विज्ञानाचे उमेदवार
- इव्हानोवो स्टेट मेडिकल अकादमीमधून जनरल मेडिसिनमध्ये पदवी प्राप्त केली.
- तिने तांबोव प्रादेशिक क्लिनिकल हॉस्पिटलमध्ये प्रसूती आणि स्त्रीरोगशास्त्र या विषयात इंटर्नशिप पूर्ण केली.
- त्याच्याकडे प्रसूती-स्त्रीरोग तज्ञाचे प्रमाणपत्र आहे; अल्ट्रासाऊंड डायग्नोस्टिक्सचे डॉक्टर; कोल्पोस्कोपी आणि गर्भाशयाच्या ग्रीवेच्या पॅथॉलॉजीच्या उपचार, एंडोक्राइनोलॉजिकल स्त्रीरोगशास्त्र क्षेत्रातील तज्ञ.
- "ऑब्स्टेट्रिक्स अँड गायनॅकॉलॉजी", "ऑब्स्टेट्रिक्स अँड गायनॅकॉलॉजीमधील अल्ट्रासाऊंड डायग्नोस्टिक्स", "फंडामेंटल्स ऑफ एंडोस्कोपी इन गायनॅकॉलॉजी" या विषयातील प्रगत प्रशिक्षण अभ्यासक्रम वारंवार घेतले.
- लॅपरोटॉमी, लॅपरोस्कोपिक आणि योनिमार्गाद्वारे केले जाणारे श्रोणि अवयवांवर शस्त्रक्रिया हस्तक्षेपांची संपूर्ण श्रेणी त्याच्याकडे आहे.



