Antipyretika für Kinder werden von einem Kinderarzt verschrieben. Es gibt jedoch Notfallsituationen bei Fieber, in denen dem Kind sofort Medikamente verabreicht werden müssen. Dann übernehmen die Eltern die Verantwortung und greifen zu fiebersenkenden Medikamenten. Was darf man Kleinkindern geben? Wie kann man die Temperatur bei älteren Kindern senken? Welche Medikamente sind die sichersten?
Die Ultraschalluntersuchung einer Ovarialzyste ermöglicht eine sehr genaue Diagnose. Um es zu erkennen, werden verschiedene Arten von Ultraschall eingesetzt, die eine spezielle Schulung erfordern. Basierend auf den Ergebnissen wird der Arzt eine Diagnose stellen und die entsprechende Behandlung verschreiben. Mit Hilfe von Ultraschall werden Erkrankungen der Organe des Fortpflanzungssystems von Frauen diagnostiziert. Es handelt sich um ein beliebtes, sicheres und äußerst informatives Verfahren.
Am häufigsten zeigt Ultraschall:- Follikelzyste. Es zeichnet sich durch eine runde oder eiförmige Form, dünne Wände und eine glatte Oberfläche aus. Drei Monate nach Beginn der Entwicklung ist es im Ultraschall schwer zu erkennen.
- Gelbkörperzyste. In diesem Bereich bilden sich nach dem Eisprung Formationen. Sie haben eine runde Form und Wände mit einer Dicke von bis zu 6 mm. Es können sich darin Blutgerinnsel befinden. Nach drei Wochen sind sie mit einer Ultraschallwelle nicht mehr zu sehen.
Dabei handelt es sich um normale Formationen, die als funktionell bezeichnet werden. Der Rest ist pathologisch.
Ultraschall kann feststellen:- Hohlräume mit Flüssigkeit;
- Hohlräume mit dichtem Gewebe;
- Zysten, in denen flüssiges und dichtes Gewebe vereint sind.
Normalerweise erscheint eine einfache Zyste als dünnwandiger Hohlraum mit einer Kammer und einer Größe von nicht mehr als 5 cm. Es können auch multilokuläre zystische Raumforderungen mit dichten Echostrukturen beobachtet werden. Dieses Phänomen wird bei schleimigen, endometrioiden und grenzwertigen Zystomen beobachtet.
Der Spezialist sollte in der Lage sein, eine Zyste von einer Eileiterschwangerschaft, einem Tumor, einem myomatösen Knoten oder tubovarialen Tumoren zu unterscheiden.
Durch die Durchführung einer Ultraschalluntersuchung am richtigen Tag des Zyklus kann ein erfahrener Arzt mithilfe eines Bildes die Zyste, ihre Größe und Strukturmerkmale identifizieren und detaillierte Informationen über den Zustand der Eierstöcke liefern.
Ähnliche Pathologien betreffen Frauen in den Wechseljahren und junge Mädchen.
 Am häufigsten entwickelt sich die Krankheit als Folge von:
Am häufigsten entwickelt sich die Krankheit als Folge von:
- Verletzungen innerer Organe;
- Übergewicht;
- Störung des endokrinen Systems;
- Gewebenekrose;
- onkologische Prozesse;
- Unterernährung;
- abrupter Klimawandel;
- Diabetes;
- Entzündung der Organe des Urogenitalsystems;
- Einnahme von Hormonpräparaten über einen längeren Zeitraum.
Formationen treten häufig auf, wenn der Eierstock oder das Glied entzündet ist. Dadurch verliert das Eierstockgewebe an Elastizität und es entstehen Zysten.
Symptome
Tritt eine Zyste auf, geht zunächst der Monatszyklus verloren. Wenn Ihre Periode zu häufig oder selten ist, sollten Sie einen Arzt aufsuchen. Der Gynäkologe wird eine Diagnose stellen und eine Behandlung verschreiben.
Die folgenden Erscheinungsformen deuten auf das Problem hin:- Der Allgemeinzustand der Frau verschlechtert sich. Anhand des Auftretens von Müdigkeit, Reizbarkeit und Kopfschmerzen kann man auf hormonelle Störungen schließen.
- Starke Schmerzen und Blutungen während der Menstruation.
- Gewichtszunahme ohne Grund.
- Unfruchtbarkeit. Aufgrund des fehlenden Eisprungs kommt es nicht zu einer Schwangerschaft.
Wenn eines der oben genannten Anzeichen auftritt, ist eine Untersuchung der Beckenorgane erforderlich.
Diagnose
 Wann es besser ist, eine Ultraschalluntersuchung der Eierstöcke mit einer Zyste durchzuführen, bestimmt der Arzt. Dies ist die wichtigste Methode zur Diagnose der Krankheit. Der rechte oder linke Eierstock verdickt sich bei Vorhandensein von Zysten und nimmt eine graue Färbung an, das Organ nimmt an Größe zu.
Wann es besser ist, eine Ultraschalluntersuchung der Eierstöcke mit einer Zyste durchzuführen, bestimmt der Arzt. Dies ist die wichtigste Methode zur Diagnose der Krankheit. Der rechte oder linke Eierstock verdickt sich bei Vorhandensein von Zysten und nimmt eine graue Färbung an, das Organ nimmt an Größe zu.
Ärzte glauben, dass es am besten ist, den Eingriff 3-5 Tage nach der Menstruation durchzuführen. Bei einer späten Untersuchung kommt es zu einer Veränderung der Eierstöcke und die Pathologie ist schwerer zu erkennen.
Darüber hinaus hilft die Diagnose:- laparoskopische Untersuchung. Mit seiner Hilfe wird die Zyste identifiziert und sofort entfernt;
- Bluttest für männliche Hormone, Fette, Insulin.
Mit diesen Techniken können Sie das Problem bestätigen und die geeignete Methode zu seiner Behebung auswählen.
Ovarparameter in der Ultraschalldiagnostik
Wenn alles in Ordnung ist, zeigt die Studie folgende Ergebnisse:
- Die Größe der Eierstöcke unterscheidet sich nicht.
- Sie haben eine holprige Oberfläche, da im Inneren Follikel heranreifen.
- Im Vergleich zur Gebärmutter ist die Echogenität der Organe durchschnittlich.
- Im Follikelapparat befinden sich etwa 12 heranreifende Follikel. Befinden sich weniger als fünf davon in einem Eierstock, handelt es sich um eine Abweichung von der Norm, die eine eingehende Untersuchung erfordert. Ihre Größe beträgt bis zu acht Millimeter.
Sehr selten werden nur die Eierstöcke im Ultraschall untersucht. Normalerweise wird zusammen mit diesen Organen der Zustand des gesamten Fortpflanzungssystems beurteilt.
So bereiten Sie sich auf den Eingriff vor
 Um ein vollständiges Bild über den Zustand der Eierstöcke zu erhalten und dem behandelnden Arzt eine detaillierte Beschreibung des Problems zu geben, ist eine ordnungsgemäße Vorbereitung erforderlich.
Um ein vollständiges Bild über den Zustand der Eierstöcke zu erhalten und dem behandelnden Arzt eine detaillierte Beschreibung des Problems zu geben, ist eine ordnungsgemäße Vorbereitung erforderlich.
- Vermeiden Sie am Tag vor dem Eingriff schwere Lebensmittel, Blähungen und alkoholische Getränke. Es ist wichtig, nach acht Uhr abends nichts mehr zu essen. Die Flüssigkeitszufuhr ist möglicherweise nicht begrenzt.
- Abends Aktivkohle trinken.
- Reinigen Sie den Darm mit einem Salzeinlauf. Es wurde mehrfach platziert.
- Füllen Sie Ihre Blase zwei Stunden vor dem Eingriff. Dadurch erhalten Sie eine bessere Sicht auf die Eierstöcke.
Bösartige Formationen
Wie Eierstockzysten im Ultraschall aussehen, kann nur ein Spezialist feststellen. Oft sind solche Formationen nicht von Eierstockkrebs zu unterscheiden.
Das Vorhandensein bösartiger Formationen wird vermutet, wenn der Eingriff Folgendes ergab:- dass Zysten viele Kammern haben;
- Verteilung der Bildung auf andere Organe;
- in der Zyste befindet sich eine unverständliche Flüssigkeit;
- Ansammlung von Flüssigkeit in der Bauchhöhle.
Wenn auf dem Ultraschallfoto solche Anzeichen festgestellt wurden, wird der Frau ein zweiter Eingriff oder eine MRT verschrieben.
Normale Indikatoren und Abweichungen von der Norm
 Als normal gelten Zysten des Corpus luteum und des Follikels. Alle anderen sind pathologisch.
Als normal gelten Zysten des Corpus luteum und des Follikels. Alle anderen sind pathologisch.
- Dermoidzysten. In der Höhle einer solchen Formation befinden sich Zellen, die bereits während der fetalen Entwicklung an den falschen Ort gelangten. Sie sind mit Nägeln, Haaren und Knorpel gefüllt;
- Endometrioid. Sie kommen bei Endometriose vor. Sie werden aus dem Gewebe der Gebärmutterschleimhaut gebildet;
- polyzystisch. In diesem Fall bilden sich mehrere Zysten.
Alle diese Erkrankungen erfordern eine Behandlung.
Medizinische Indikationen für die Ultraschalluntersuchung der Eierstöcke
Die Studie wird durchgeführt, wenn eine Frau klagt über:- Schwierigkeiten bei der Empfängnis;
- Schmerzen im Unterbauch;
- Verletzung des Menstruationszyklus.
Mit Hilfe der Ultraschalldiagnostik werden alle Zystentypen von funktionell bis pathologisch bestimmt.
Entschlüsselung der Ergebnisse
Die Eierstöcke befinden sich an den Rippen der Gebärmutter. Im Normalzustand sollten sie keine Formationen aufweisen. Wenn der Ultraschall das Vorhandensein von mit Flüssigkeit gefüllten Hohlräumen, tumorähnlichen und anderen Formationen zeigt, werden zusätzliche Eingriffe durchgeführt.
Im Ultraschall ist der Eierstock nicht zu sehen:
- in seiner angeborenen Abwesenheit;
- wenn es während einer Operation an den Organen der Bauchhöhle oder des Fortpflanzungssystems entfernt wurde;
- mit vorzeitiger Erschöpfung des Organs;
- mit einer starken Schwellung des Darms;
- bei adhäsiven Erkrankungen des kleinen Beckens.
Für die Entschlüsselung der Ergebnisse ist der behandelnde Arzt verantwortlich.
In fortgeschrittenen Fällen können Zysten zu Endometriose, Krebs und anderen Problemen führen. Zur Behandlung werden hormonelle Medikamente und chirurgische Methoden eingesetzt.
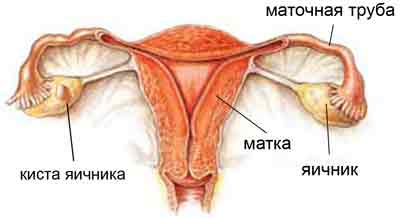
Ein mit flüssigem Inhalt gefüllter Vorsprung, der sich gleichzeitig auf der Oberfläche eines oder zweier Eierstöcke bildet, wird Zyste genannt.
In den meisten Fällen entsteht es aus einem Follikel, der nicht rechtzeitig geplatzt ist, es gibt jedoch auch andere Arten von Neoplasien.
Was die anatomische Struktur der Zyste betrifft, handelt es sich um eine sackartige Formation mit dünnen Wänden.
Ihr Durchmesser kann zwischen einigen Millimetern und zwei Dutzend Zentimetern variieren.
Was ist das
Zystische Formationen sind in fast 90 % der Fälle vorhanden – oder , die mit Fehlern in der Arbeit des Organs selbst verbunden sind.
Eine Follikelzyste entsteht, wenn der Follikel nicht platzt, sondern im Eierstock verbleibt und Flüssigkeit ansammelt. Eine Lutealzyste entsteht bei einer Fehlfunktion des Corpus luteum – einer vorübergehenden Drüse, die an der Stelle des Follikelbruchs verbleibt.
Es gibt organische Zysten, deren Ursachen und Entstehungsmechanismus etwas unterschiedlich sind.
Diese Zysten sind:
- und andere.
Zysten sind größtenteils gutartige Neubildungen, die sich nie in einen bösartigen Tumor verwandeln, aber beispielsweise kann eine dysongenetische Zyste onkologische Prozesse hervorrufen.
Da es unmöglich ist, die Zyste, ihre Art und mögliche Gefahr unabhängig zu bestimmen, muss sich eine Frau bei Vorliegen einer Zystenbildung einer gründlichen Diagnose unterziehen und von einem professionellen Arzt beobachtet werden.

Krankheitsbild
Die Anfangsstadien der Zystenentwicklung gehen fast nie mit einem Krankheitsbild einher, meist erfährt eine Frau bei einer Routineuntersuchung von ihrer Diagnose.
Sie werden in der Regel dann beobachtet, wenn die Formation kompliziert wird oder eine erhebliche Größe erreicht und die Funktion anderer Organe beeinträchtigt.
Natürlich hängen die Anzeichen einer Zyste direkt von der Art der Neubildung ab, es gibt aber auch allgemeine Symptome, anhand derer das Vorliegen einer Zyste vermutet werden kann:
- Schweregefühl im Unterbauch;
- , die am häufigsten schmerzen, in manchen Fällen jedoch scharf und stark sind;
- die nicht die Norm sind;
- Verstöße. Die Menstruation kann häufiger auftreten oder ganz ausbleiben.
- unangenehme oder sogar schmerzhafte Empfindungen während;
- eine Vergrößerung des Bauches, in manchen Fällen kann dieses Phänomen nur auf einer Seite beobachtet werden;
- stabile, leicht erhöhte Temperatur;
- Verstopfung;
- häufiges Wasserlassen, das mit dem Druck des Neoplasmas auf die Blase verbunden ist.
Ein sehr gefährlicher Zustand ist das Platzen der Zyste. In diesem Fall ist ein dringender Krankenhausaufenthalt des Patienten erforderlich.
begleitet von folgenden Symptomen:- starke Schmerzen, die dazu führen, dass eine Frau eine unnatürliche Körperhaltung einnimmt;
- sich erbrechen;
- Schwellung des Bauches;
- Blutung;
- manchmal kommt es zu Bewusstlosigkeit;
- ein starker Temperaturanstieg, während Antipyretika wirkungslos bleiben;
- die Haut wird blass, die Lippen können zyanotisch werden.

Diagnostische Maßnahmen
Um die Entstehung einer Zyste nicht zu übersehen, ist es notwendig, sich mindestens einmal im Jahr einer diagnostischen Untersuchung zu unterziehen.
Die Differentialdiagnose lautet wie folgt:
- gynäkologische Untersuchung und Palpation. Ein erfahrener Arzt kann durch visuelle Untersuchung und Palpation das Vorhandensein eines Neoplasmas in den Eierstöcken feststellen. Dies kann auch durch hypertrophierte Gliedmaßen und Schmerzen im Unterbauch angezeigt werden;
- Ultraschall. Diese Studie ermöglicht nicht nur die Feststellung des Vorhandenseins einer Zyste und die Beurteilung ihrer Größe, sondern auch die Verfolgung der Dynamik der Pathologie;
- . Diese Untersuchung kann diagnostischer oder therapeutischer Natur sein;
- Laborbluttest. In diesem Fall ist es in der Regel besonders wichtig, das Blut auf Tumormarker zu untersuchen, um den Beginn der Entwicklung des onkologischen Prozesses nicht zu übersehen;
- Punktion. Untersuchung der Flüssigkeit, die die Zystenformation füllt;
- CT oder MRT. Meistens werden diese Studien vor der Operation verordnet, um mehr Informationen über das Neoplasma zu erhalten.
BEACHTEN SIE!
Sehr oft fordern Ärzte Patienten auf, einen hCG-Test (für eine Schwangerschaft) durchzuführen, da eine Eileiterschwangerschaft in ihren Erscheinungsformen zystischen Formationen sehr ähnlich ist. Diese Studie ist notwendig, um die Krankheit zu differenzieren und eine angemessene Therapie festzulegen.
Die effektivste Untersuchungsmethode
Am häufigsten werden zystische Neoplasien bei Frauen mittels Ultraschall diagnostiziert. Diese Studie wird an einer vollen Blase durchgeführt, wodurch die Größe der weiblichen Geschlechtsorgane, ihre Form und der Grad der Eierstockzystose mit höchster Genauigkeit bestimmt werden können. Die Zuverlässigkeit dieser Studie liegt bei 99 %.
Wenn der Arzt nach dem Ultraschall Zweifel an der Richtigkeit der Diagnose hat, wird der Patient zu einer CT- oder MRT-Untersuchung eingeladen. Aber meistens reicht Ultraschall aus, und diese Methoden werden in schwierigen Fällen verschrieben, wenn es schwierig ist, eine Diagnose zu stellen.
Die häufigste und effektivste Art und Weise, wie Ärzte zystische Neoplasien diagnostizieren, ist die Ultraschalluntersuchung. Während dieses Eingriffs verspürt der Patient keine negativen Empfindungen und der Ultraschall kann während der Behandlung und nach der Entfernung der Zyste so oft wie nötig durchgeführt werden, ohne negative Auswirkungen auf den Körper befürchten zu müssen. Der Ultraschall kann transabdominal oder transvaginal (mit speziellen Sonden) durchgeführt werden. Transvaginaler Ultraschall liefert ein detaillierteres Bild der Pathologie, da in diesem Fall ein Regenschirm mit einem Sensor in die Vagina des Patienten eingeführt wird, der die Struktur des Neoplasmas und seine Art bestimmt, davon hängt die Wirksamkeit der vom Arzt verordneten Therapie ab .

Wie sieht eine Zyste im Ultraschall aus?
Die Zystenbildung (einfach) sieht aus wie ein echofreier Hohlraum mit dünnen Wänden, die Echoverstärkung ist deutlich sichtbar. In einer einfachen Zyste gibt es keinen dichten Inhalt, es gibt auch keinen Blutfluss.
Bösartige Neubildungen sind selten, insbesondere wenn eine Einkammerzyste diagnostiziert wird. In der Regel werden funktionelle Zysten nachgewiesen, die vor dem Hintergrund hormoneller Störungen im Körper entstanden sind.
Einfache Neubildungen, die 3 cm nicht überschreiten, stellen in der Regel keine Gefahr dar. Erreicht die Zyste nach der Menopause eine Größe von 7 cm, handelt es sich meist ebenfalls um gutartige Formationen.
Wenn es schwierig ist, einige Fremdeinschlüsse im Ultraschall zu analysieren, kann dem Patienten eine zusätzliche Untersuchung – CT oder MRT – verordnet werden.
Bei der Diagnose einer Follikelzyste zeigt der Ultraschall eine dünnwandige Einkammerformation. Bei Blutungen in der Formation wird eine diffuse Suspension verfolgt.
Ein charakteristisches Zeichen einer Follikelzyste im Ultraschall ist, dass in der Höhle kein Blutfluss stattfindet.
Die Lutealzyste wird durch die zahlreichen Blutgefäße bestimmt, die in ihren Wänden zu sehen sind. Es gibt keine Blutversorgung innerhalb der Höhle.
Eine hämorrhagische Zyste ist eine Einkammerzyste, in deren Inneren eine echoarme Suspension sichtbar ist. Zu sehen ist auch ein durchbrochenes Netz aus Fibrinfilamenten. Es gibt einen Blutfluss entlang der Peripherie, jedoch nicht innerhalb der Formation.
Die Paraovarialzyste hat einen Stiel. Es kann eine Einzel- oder Doppelkammer sein. Die Flüssigkeit in der Höhle ist echofrei, bei Blutungen ist jedoch eine Beimischung von Fibrin erkennbar.
Die Endometriosezyste im Inneren ist mit dunklem Inhalt gefüllt. Die äußeren Dichtungen sind sichtbar. Es gibt Bereiche mit Endometriose.
Beim Teratom handelt es sich um eine Einkammerzyste mit echoarmer Struktur; es sind auch echoreiche innere Einschlüsse zu erkennen.
Das Foto unten zeigt einen Ultraschall einer Eierstockzyste.

Wann sollte man einen Ultraschall machen?
Wann genau eine Ultraschalluntersuchung durchzuführen ist, müssen Sie mit Ihrem Arzt besprechen, da dies von den Zielen dieser Studie abhängt.
Eine geplante Untersuchung der Eierstöcke zur Feststellung einer möglichen Pathologie wird meist am 6.-7. Tag des Zyklus verordnet – unmittelbar nach dem Ende der Menstruation oder in den letzten Tagen.
Um die Funktionalität des Organs zu beurteilen, ist es notwendig, mehrmals in einem Menstruationszyklus eine Studie durchzuführen – an den Tagen 9–10, an den Tagen 15–16, an den Tagen 23–24.
Es ist notwendig, sich auf den Eingriff vorzubereiten, und die Vorbereitung hängt davon ab, wie der Arzt die Studie durchführen wird:
- Vor transrektal Die Blase muss durch eine Untersuchung entleert werden. 12 Stunden vor der Untersuchung ist eine natürliche Entleerung des Darms oder mit Hilfe von Abführmitteln, Einläufen, Zäpfchen erforderlich;
- Vor transvaginal Untersuchungen zufolge müssen Sie einige Tage lang Sorptionsmittel einnehmen, um die Gasbildung zu reduzieren. Vor der Untersuchung muss die Blase entleert werden;
- Vor transabdominal Die Forschung sollte Lebensmittel, die eine Gärung verursachen, von der Ernährung ausschließen. Eine Stunde vor der Studie müssen Sie etwa einen Liter stilles Wasser trinken und danach nicht mehr urinieren.
Blut Analyse
Die Diagnostik umfasst:
- klinische Analyse- allgemeine und biochemische Analyse, Analyse auf Infektionen, Koagulogramm;
- Hormonanalyse- Progesteron, Prolaktin, Testosteron, Östradiol, LH, FSH;
- - SA-125, NE-4, REA.
Die Tests werden auf nüchternen Magen durchgeführt, die letzte Mahlzeit sollte spätestens 10 Stunden vor der Blutspende eingenommen werden. Von der Diät müssen Sie Kaffee, Tee und zuckerhaltige Getränke ausschließen. Einen Tag vor der Analyse ist es nicht erlaubt, Alkohol, fettige und frittierte Lebensmittel sowie Drogen zu trinken und es ist auch wünschenswert, die körperliche Aktivität zu reduzieren.
Test auf Tumormarker
Ein Tumormarker ist ein Protein, das zu einem Glykoprotein gehört. Menschliches Blut enthält eine große Anzahl von Antigenen, und im Falle eines bösartigen Prozesses übersteigt deren Anzahl die Norm. Daher können Sie mit dieser Analyse dem bösartigen Prozess einen Schritt voraus sein, noch bevor klinische Anzeichen auftreten.
Hinweise für diese Analyse:
- Gewichtsverlust ohne ersichtlichen Grund;
- Übelkeit und Erbrechen;
- unzerbrechliche subfruchtbare Temperatur;
- blutiger Ausfluss aus der Vagina;
- Schmerzen während der Intimität;
- falscher Harndrang;
- geschwollene Lymphknoten;
- eine Vergrößerung des Bauchvolumens.

Fazit und Schlussfolgerungen
Zusammenfassend können wir sagen, dass die Diagnose zystischer Neoplasien im Eierstock aus folgenden Aktivitäten besteht:
- Sammlung von Anamnese;
- Untersuchung auf einem gynäkologischen Stuhl;
- Laborblutuntersuchungen;
- Schwangerschaftstest;
- Ultraschall, CT, MRT;
- Doppler-Farbkartierung;
- Laparoskopie.
Damit die Behandlung möglichst effektiv ist, muss sie richtig sein. Nur wenn eine gründliche und umfassende Diagnose gestellt wird, ist es möglich, die richtige Behandlung zu verschreiben. Daher verschreiben Ärzte selten eine Art von Studie, meistens handelt es sich um einen diagnostischen Komplex.
Nützliches Video
Das Video erzählt von der Diagnose und Behandlung von Eierstockzysten:
In Kontakt mit
Ultraschall wird zur Diagnose von Erkrankungen in der Gynäkologie eingesetzt. Es ist eine sehr zugängliche Möglichkeit, den Zustand innerer Organe zu untersuchen. Gleichzeitig ist sie aufgrund der Ultraschallschwingungen für die Patientin ungefährlich und kann während der Schwangerschaft durchgeführt werden. An welchem Tag des Zyklus Sie jedoch eine Ultraschalluntersuchung des Beckens durchführen müssen, hängt von verschiedenen Umständen ab.
Zur Durchführung einer Standard-Ultraschalldiagnose wird dieses Verfahren in der ersten Zyklushälfte verordnet.
Um eine Ultraschalluntersuchung der Beckenorgane durchzuführen, sollten Sie sich an einen Spezialisten wenden, sobald die Menstruationsblutung am 5.-7. Tag des Zyklus aufhört. Eine frühere Durchführung macht keinen Sinn, da die Gebärmutter zu diesem Zeitpunkt mit Blut gefüllt ist und die Untersuchung keine genauen Ergebnisse liefern kann. Wenn der Menstruationszyklus kurz ist, ist die Studie am 5. Tag optimal, bei einem langen am 5. bis 10. Tag.
 Ärzte empfehlen auch nicht, vor Beginn der Menstruation eine Studie durchzuführen. Der Grund dafür ist die aktive Bildung von Progesteron. Dieses Hormon bewirkt, dass sich die Gebärmutterschleimhaut verdickt. Daher ist es bei der Kontaktaufnahme mit einem Spezialisten in diesem Zeitraum möglich, eine Ultraschalluntersuchung durchzuführen, es ist jedoch nicht unmöglich, Pathologien und Defekte im Detail zu identifizieren (z. B.). Deshalb ist es notwendig, in der ersten Zyklushälfte eine Ultraschalluntersuchung der Beckenorgane durchzuführen.
Ärzte empfehlen auch nicht, vor Beginn der Menstruation eine Studie durchzuführen. Der Grund dafür ist die aktive Bildung von Progesteron. Dieses Hormon bewirkt, dass sich die Gebärmutterschleimhaut verdickt. Daher ist es bei der Kontaktaufnahme mit einem Spezialisten in diesem Zeitraum möglich, eine Ultraschalluntersuchung durchzuführen, es ist jedoch nicht unmöglich, Pathologien und Defekte im Detail zu identifizieren (z. B.). Deshalb ist es notwendig, in der ersten Zyklushälfte eine Ultraschalluntersuchung der Beckenorgane durchzuführen.
Zystenerkennung
Wenn beim Abtasten gewisse Beschwerden und Schmerzen auftreten, deutet dies auf das Vorhandensein einer Neubildung hin. Bevor Sie eine Eierstockzyste diagnostizieren, müssen Sie verstehen, was es ist. Es handelt sich um eine mit Flüssigkeit gefüllte Formation, die sich in der Mitte des Eierstocks befindet. Die Pathologie stellt keine besondere Notfallgefahr dar, insbesondere wenn sie klein ist. Aber sein Vorhandensein kann die Folge der Entwicklung schwerwiegender Störungen im Körper sein.
Eine Eierstockzyste sieht im Ultraschall wie eine hohle Formation aus. Für seine Untersuchung wird außerdem eine transabdominale und transvaginale (vaginale) Ultraschallsonde verwendet. Bei diesem Gerät handelt es sich um ein kleines Gerät. In einigen Fällen kann die Untersuchung mit einer transrektalen Ultraschallsonde durchgeführt werden.
Vor der Durchführung dieses Eingriffs ist es notwendig, die Blase zu füllen, wofür etwa eine Stunde vor Beginn der Untersuchung zunächst eine große Menge Flüssigkeit getrunken wird. Im Ultraschall ist die Pathologie sichtbar, auch wenn sie sehr klein ist.

Den Beschreibungen zufolge handelt es sich um eine flüssige Formation in Form einer Kugel, die eine unterschiedliche Struktur sowie den Grad der Färbung aufweisen kann. Oft wird das Vorliegen einer Follikelzyste diagnostiziert, aber auch solche, die von selbst verschwinden und keine ernsthafte Gefahr darstellen. Ihre Größe ist normalerweise klein. Es gibt auch andere Arten, die pathologisch sind. Sie erfordern in der Regel eine chirurgische Behandlung:
Nach der Entdeckung der Pathologie
 Eine Biopsie ist ein Verfahren zur Entnahme von Zellen aus Formationen zur weiteren Untersuchung.
Eine Biopsie ist ein Verfahren zur Entnahme von Zellen aus Formationen zur weiteren Untersuchung. Nach Feststellung einer Pathologie und Verdacht auf die Entwicklung einer bösartigen Neubildung des Eierstocks kann eine histologische Untersuchung durchgeführt werden. Ein solches Verfahren ist notwendig, um genaue Informationen über den Ursprung der Pathologie zu erhalten. Die Studie ermöglicht nicht nur die Erkennung der Krebszellen selbst, sondern einige Methoden ermöglichen auch die Ermittlung der Ursachen ihres Auftretens. Hierzu wird vorab eine Biopsie der Eierstockzyste durchgeführt. Es ermöglicht Ihnen, eine bestimmte Ausbildung zu absolvieren, um es zu studieren. Ein solches Verfahren ist notwendig, um genaue Informationen über den Ursprung der Pathologie zu erhalten.
Die Histologie einer Ovarialzyste wird bei Verdacht auf Krebs durchgeführt und besteht in der Untersuchung der Struktur des Formationsgewebes. Die Histologie einer Ovarialzyste besteht in der Untersuchung der Struktur des Formationsgewebes. Im Durchschnitt dauert der Eingriff etwa 10 Tage. Mit seiner Hilfe können Sie die Art der Pathologie verstehen und feststellen, ob sie bösartig ist. Nachdem Sie die Art der Formation festgelegt haben, wird empfohlen, diese zu löschen. Hierzu kommen therapeutische und chirurgische Methoden zum Einsatz.
Wir bieten Ihnen an, sich ein kurzes Informationsvideo zum Thema des Artikels anzusehen:
An welchem Tag des Zyklus wird die Follikulometrie durchgeführt?
Follikulometrie ist eine Studie zur Feststellung des Eisprungs im aktuellen Zyklus. Bei Schwangerschaftsplänen empfehlen Ärzte, die Diagnose zu Beginn der zweiten Zyklushälfte zu stellen. Es besteht aber auch eine gewisse zeitliche Abhängigkeit von den individuellen Strukturmerkmalen des Körpers jeder Frau. In Fällen, in denen die durchschnittliche Dauer der zweiten Phase 2 Wochen beträgt, ist es durch einfache Berechnungen möglich, den ungefähren Tag des Eisprungs zu berechnen.
Daher ist es notwendig, die Diagnose einige Tage vor Beginn durchzuführen. Gleichzeitig wird es nach der Menstruation durchgeführt, jedoch in der Zeit, in der die Blutung noch nicht begonnen hat. Das letzte Stadium dieser Diagnose ist die Bestätigung, dass der Eisprung beendet ist.
Ultraschall nach Geburt oder Abtreibung
In Fällen, in denen es um Ultraschall der Beckenorgane nach einer Abtreibung geht, muss eine solche Studie mindestens 5-7 Tage nach der Kürettage durchgeführt werden. Wenn gleichzeitig Blutungen beobachtet werden, ist dies die Norm, da dies nicht für die Menstruation gilt. Der Zyklus selbst wird sich über mehrere Monate hinweg allmählich erholen. In diesem Fall ist eine Ultraschalluntersuchung der Eierstöcke erforderlich, um die Überreste des entfernten Fötus in der Gebärmutterhöhle zu identifizieren. Und wenn sie entdeckt werden, werden zusätzliche medizinische Maßnahmen zu ihrer Beseitigung verordnet.
Nach der Geburt eines Kindes ist es für jede Frau verpflichtend, sich einer Ultraschalluntersuchung zu unterziehen. In Entbindungskliniken wird sie häufig am 5. Tag nach der letzten Geburt durchgeführt. Außerdem wird der Menstruationszyklus in diesem Fall nicht bald wiederhergestellt (insbesondere wenn gestillt wird).
Daher werden solche Untersuchungen nach der Geburt vor Beginn der Menstruation durchgeführt.
Eine Eierstockzyste ist eine mit seröser Flüssigkeit oder Blut gefüllte Masse. Pathologien werden bei Frauen unterschiedlichen Alters festgestellt, treten jedoch hauptsächlich in der Fortpflanzungsperiode auf. Einige Zysten verlaufen asymptomatisch, andere führen zu Menstruationsstörungen und Unfruchtbarkeit. Die Wahl der Behandlungsmethode wird von der Art des Tumors, dem Alter der Frau, dem Vorliegen von Begleiterkrankungen und anderen Faktoren bestimmt.
Ultraschall ist die einfachste und kostengünstigste Methode zur Erkennung einer Eierstockpathologie. Dies ist eine sichere, nicht-invasive und gleichzeitig sehr informative Methode zur Diagnose der Krankheit. Lassen Sie uns herausfinden, wie eine Eierstockzyste im Ultraschall aussieht und ob sie mit anderen Erkrankungen verwechselt werden kann.
Indikationen für Ultraschall
Bei solchen Beschwerden ist eine Ultraschalluntersuchung vorgeschrieben:
- Verletzung des Menstruationszyklus: Verzögerung der Menstruation, Verkürzung oder Verlängerung der Menstruation, Veränderung des monatlichen Ausflussvolumens;
- Azyklische Schmierblutung aus dem Genitaltrakt oder vollständige Blutung;
- Schmerzen im Unterbauch, vermutlich im Zusammenhang mit der Pathologie der Fortpflanzungsorgane;
- Bei der bimanuellen Untersuchung wurde eine rundliche Formation in der Projektion der Gliedmaßen festgestellt.
Bei einer bereits identifizierten Eierstockzyste wird auch eine Ultraschalluntersuchung durchgeführt, um deren Wachstum zu verfolgen. Nach der chirurgischen Behandlung (nach 1, 3 und 6 Monaten) ist unbedingt eine Kontrollultraschalluntersuchung vorgeschrieben.

Ultraschall hilft dabei, das Vorhandensein einer Zyste und ihre Größe festzustellen und Hinweise darauf zu geben, zu welcher Art von Formation sie gehört.
In einer Anmerkung
In der modernen Gynäkologie wird zur Diagnose von Erkrankungen der Beckenorgane nicht nur Ultraschall, sondern auch die Magnetresonanztomographie eingesetzt. Es ist unmöglich, eindeutig zu sagen, was besser ist – Ultraschall oder MRT, da sich diese Methoden erheblich unterscheiden. Als Screening kommt Ultraschall zum Einsatz. Mit einer einfachen minimalinvasiven Technik können Sie die Pathologie schnell erkennen und die Taktik für die Behandlung des Patienten festlegen. Die MRT wird in schwierigen Situationen verordnet, wenn der Ultraschall seiner Aufgabe nicht gewachsen ist. Insbesondere wird die Magnetresonanztomographie aktiv bei der Diagnose von Eierstocktumoren, einschließlich bösartiger Tumoren, eingesetzt.

So sieht eine Eierstockzyste im MRT aus.
Es gibt keine Kontraindikationen für die Durchführung von Ultraschall. Die Methode gilt als sicher und kann bei Frauen jeden Alters durchgeführt werden, auch während der Schwangerschaft und Stillzeit.
Ultraschalloptionen und Merkmale seiner Implementierung
In der gynäkologischen Praxis kommen drei Arten der Ultraschalluntersuchung der Beckenorgane zum Einsatz:
- Bei der transvaginalen Ultraschalluntersuchung werden die Fortpflanzungsorgane durch die Vagina untersucht. Die Methode gilt als die aussagekräftigste, da der Abstand zu den inneren Organen abnimmt. Ermöglicht die Identifizierung kleiner Zysten. Nicht bei Jungfrauen verwendet;
- Der transabdominale Ultraschall wird durch die vordere Bauchdecke durchgeführt. Der Abstand zu den Beckenorganen ist recht groß, daher ist die Methode bei kleinen Zysten nicht sehr aussagekräftig;
- Transrektaler Ultraschall. Der Sensor wird in das Rektum eingeführt. Vom Informationsgehalt her ist sie vergleichbar mit einer transvaginalen Untersuchung. Es wird bei Jungfrauen eingesetzt, wenn die transabdominale Methode nicht funktioniert hat.

Schema des transvaginalen Ultraschalls.
Die Dauer des Ultraschallverfahrens beträgt 5 bis 15 Minuten. Dies reicht aus, damit der Arzt eine Eierstockzyste oder eine andere Pathologie erkennen kann. Alle Informationen zur Umfrage werden auf dem Formular ausgegeben. Die Ergebnisse des Ultraschalls werden vom Gynäkologen entschlüsselt.
Es ist wichtig zu wissen
Ultraschalldaten sind noch keine Diagnose. Die endgültige Schlussfolgerung wird vom behandelnden Arzt nach einer vollständigen Untersuchung gezogen.
Die Ultraschalluntersuchung bei Frauen im gebärfähigen Alter wird am 5.-7. Tag des Menstruationszyklus durchgeführt. Bei kurzen Monatsblutungen können Sie die Ultraschalluntersuchung früher durchführen, bei langen Monatsblutungen wird die Untersuchung auf einen späteren Zeitpunkt verschoben. Während der Menstruation wird Ultraschall nur bei Notfallindikationen durchgeführt. Vor der Pubertät und in den Wechseljahren kann die Ultraschalluntersuchung an jedem beliebigen Tag durchgeführt werden.
Vorbereitung auf die Diagnostik
Bevor Sie zu einer Ultraschalluntersuchung gehen, müssen Sie eine Überweisung vom Arzt zur Diagnostik einholen. Das Formular muss eine vorläufige Diagnose enthalten. So kann sich der Arzt des Ultraschallraums schnell in der Situation zurechtfinden und nach einer bestimmten Pathologie suchen.
Für die Recherche müssen Sie Folgendes mitnehmen:
- Dokumente: Wegbeschreibung, Reisepass, Police;
- Ein sauberes Laken oder eine Windel;
- Handtuch (nach dem Eingriff erforderlich, um das Gel von der Haut zu entfernen);
- Schuhüberzüge oder Ersatzschuhe.
Die Vorbereitung auf den Eingriff ist je nach Art unterschiedlich. Vor der transabdominalen Ultraschalluntersuchung ist es notwendig, die Blase zu füllen. Dadurch wird der Darm aus dem Bildgebungsbereich verdrängt, um ein klares Bild zu erhalten. Andernfalls verstopfen die Darmschlingen die Beckenorgane und Sie können die Zyste nicht sehen. Um die Blase zu füllen, müssen Sie 1-2 Stunden vor dem Eingriff 1-1,5 Liter Wasser ohne Gas trinken und bis zum Abschluss der Studie nicht urinieren.

Durchführung eines transabdominalen Ultraschalls.
Eine vorbereitende Vorbereitung vor dem transvaginalen Ultraschall ist nicht erforderlich. Im Gegenteil, Sie müssen die Blase unmittelbar vor dem Eingriff entleeren, damit die Untersuchung der Beckenorgane nicht beeinträchtigt wird.
Vor der Durchführung einer transrektalen Ultraschalluntersuchung ist es wichtig, den Darm auf natürlichem Weg oder mit einem Einlauf zu entleeren. Ein Einlauf kann am Abend vor dem Eingriff durchgeführt werden.
Technik zur Durchführung einer gynäkologischen Untersuchung
Der Eingriff wird in einem speziell ausgestatteten Raum durchgeführt. Für eine transvaginale Ultraschalluntersuchung müssen Sie sich bis zur Hüfte ausziehen und mit leicht gebeugten Knien auf dem Rücken liegen. Ein spezieller Sensor, verpackt in einem Kondom, wird mit Gel geschmiert und anschließend in die Vagina eingeführt. Der Eingriff ist unangenehm, aber schmerzlos. Während der Untersuchung kann eine Frau einen leichten Druck von innen verspüren und den Drang verspüren, die Blase zu entleeren.
Zur Durchführung einer transabdominalen Ultraschalluntersuchung reicht es aus, den Unterbauch freizulegen. Mit einem mit Gel geschmierten Sensor führt der Arzt über den Untersuchungsbereich – unterhalb des Nabels, links und rechts im Beckenbereich. Der Druck des Sensors verstärkt den Harndrang, der jedoch ausgehalten werden muss. Unmittelbar nach Abschluss des Eingriffs sollten Sie urinieren.
Der transrektale Ultraschall wird durch das Rektum durchgeführt. Ein mit Gel geschmierter Schallkopf wird in den Anus eingeführt. Während des Eingriffs liegt die Patientin mit angewinkelten Beinen auf der Seite. Beim Einführen des Sensors entsteht ein Gefühl von Schwere, Völlegefühl und Unbehagen.

Varianten von Ultraschallbildern zur vaginalen und abdominalen Untersuchung.
Normaler Beckenultraschall
Im gebärfähigen Alter:
- Abmessungen der Eierstöcke: Länge 3–4 cm, Breite 2,5–3 cm, Höhe 1,5–2 cm;
- Im Parenchym der Eierstöcke sind mehrere Follikel mit einer Größe von 0,3 bis 0,6 cm sichtbar;
- Im rechten oder linken Eierstock wird zum Zeitpunkt des Eisprungs ein dominanter Follikel mit einer Größe von 1,5 bis 3 cm bestimmt;
- Nach dem Eisprung wird im Gewebe des Eierstocks ein bis zu 2 cm großer Gelbkörper festgestellt, in der Beckenhöhle wird eine geringe Menge freier Flüssigkeit nachgewiesen.
In den Wechseljahren:
- Die Eierstöcke sind verkleinert;
- Follikel sind nicht definiert;
- Das Corpus luteum wird in der zweiten Phase des Zyklus nicht erkannt.
Das Foto zeigt ein normales echographisches Bild mit Ultraschall der Eierstöcke:

Ultraschallbild bei Eierstockpathologie
Mit Ultraschall können folgende Arten pathologischer Formationen der Gliedmaßen festgestellt werden:
- Funktionelle Zysten: Luteal- und Follikelzysten sowie ihre Variante - hämorrhagisch;
- Organische Zysten: Paraovarialzysten, Dermoidzysten, seröse Zysten;
- Endometriose der Eierstöcke;
- polyzystischen Ovarien;
- Echte Tumoren der Gonaden: gutartig und bösartig.
Gemäß der Klassifikation betrifft das polyzystische Ovarialsyndrom keine Zysten und Tumoren der Gonaden, wird jedoch in der Regel differenzialdiagnostisch zusammen mit dieser Pathologie betrachtet.
In der Beschreibung des Ultraschalls gibt der Arzt immer an:
- Bildungsgröße (Durchmesser);
- Lokalisierung der aufgedeckten Pathologie;
- Das Vorhandensein gleichzeitiger Veränderungen in anderen Beckenorganen.
Betrachten wir das Ultraschallbild für jede Pathologie genauer.

Ultraschall hilft indirekt, die Art der Zyste zu bestimmen, die endgültige Diagnose erfolgt durch histologische Untersuchung.
Follikuläre Zyste
Im Ultraschall sieht es aus wie eine echoarme einkammerige ovale oder abgerundete Formation mit dünnen Wänden. Die Kontur ist klar und gleichmäßig, Einschlüsse sind nicht zu erkennen. Der Inhalt des Hohlraums ist echofrei. Die Größe der Formation beträgt in der Regel nicht mehr als 12 cm, dahinter sieht man das normale Gewebe des Eierstocks.
Bei der Dopplerometrie wird der Blutfluss innerhalb und um die Höhle herum nicht bestimmt. Das Foto unten zeigt eine Follikelzyste:

In seltenen Fällen wird beim Fötus eine follikuläre Ovarialzyste festgestellt. Eine solche Bildung bleibt während der gesamten fetalen Entwicklung bestehen und bildet sich normalerweise in den ersten Monaten nach der Geburt eines Kindes spontan zurück. Das Foto zeigt diese Pathologie:

Zyste des Corpus luteum
Es handelt sich um eine echoarme runde oder ovale Masse mit dicker Wand. Die Kontur der Kavität ist klar und gleichmäßig, es sind keine Einschlüsse erkennbar. Abmessungen - von 3 bis 8 cm.
Die Dopplerometrie zeigt ein charakteristisches Zeichen einer Lutealzyste – das Auftreten eines „Feuerrings“ um die Höhle (parietaler Blutfluss). Das Foto unten zeigt dies deutlich:

Hämorrhagische Zyste
Der mit Blut gefüllte Hohlraum stellt sich als echoarme Einkammerstruktur mit verschiedenen Einschlüssen dar: einer feinen Suspension oder Fibrinfäden. Die Wandstärke wird durch die zugrunde liegende Pathologie bestimmt. Mit der Dopplerometrie wird der Blutfluss im Hohlraumlumen nicht erfasst, wie auf dem folgenden Foto zu sehen ist:

Endometriumzyste
Die Eierstockendometriose hat ihre eigenen charakteristischen Merkmale:
- Abgerundete oder leicht verlängerte Formation;
- Doppelte Kontur der Kapsel (das Auftreten von echoreichen Herden ist nicht ausgeschlossen);
- Wandstärke - 2-8 mm;
- Kann Mehrkammer sein. Im Inneren wird eine große Anzahl kleiner Zellen von länglicher oder runder Form bestimmt;
- Der Blutfluss innerhalb der Höhle wird nicht erkannt.
Endometriome werden häufig auf beiden Seiten gleichzeitig festgestellt. Während der Menstruation nehmen die Herde zu, nach der Einnahme von Hormonen und mit Beginn der Wechseljahre nehmen sie ab. Die folgenden Fotos veranschaulichen diese Abweichungen:

Paraovarielle Zyste
Im Ultraschall sieht es aus wie eine echofreie Formation mit einer dünnen Kapsel. Es befindet sich zwischen den Blättern des breiten Bandes der Gebärmutter. In der Nähe sind ein unveränderter Eierstock und Eileiter gut sichtbar. Es kann zu einer Verstärkung des Echos hinter der Formation kommen. Bei der Dopplerometrie wird der Blutfluss innerhalb der Höhle nicht bestimmt. Diese Änderungen sind auf dem folgenden Foto zu sehen:

Dermoidbildung
Ein reifes Teratom wird normalerweise nur in einem Eierstock beobachtet (in 75 % der Fälle). Es handelt sich um eine ovale oder runde Formation mit echoreichen Einschlüssen. Fast immer einkammerig (Mehrkammerhöhlen werden nur bei 8 % der Frauen festgestellt). In der Struktur der Zyste werden Knochen, Nägel, Zähne, Haare und andere embryonale Gewebe bestimmt.
Ein Kennzeichen eines reifen Teratoms ist das Vorhandensein von Fett, das von den Talgdrüsen abgesondert wird. Im Ultraschall wird ein solches Symptom als Dermoidpfropfen oder Rokitansky-Knoten bezeichnet. Oft werden dünne echogene Streifen erkannt – Einschlüsse verschiedener Gewebe, wie auf dem Foto zu sehen ist:

Seröses Zystadenom
Bildung wird oft nur in einem Eierstock festgestellt. Es handelt sich um einen Einkammer- oder Mehrkammerhohlraum mit abgerundeter Form. Die Kapsel ist dicht, im Inneren sind echofreier oder echoarmer Inhalt sichtbar. Die Konturen der Zyste können glatt oder wellig sein, was von der Art der Formation abhängt. Das Foto unten zeigt dies:

Bösartige Tumore
Eine Eierstockzyste, insbesondere eine, die schnell wächst oder in den Wechseljahren entdeckt wird, muss von Krebs unterschieden werden. Ein bösartiger Tumor sieht im Ultraschall wie eine Formation mit dicken und unebenen Wänden aus. Im Inneren des Herdes befinden sich mehrere Trennwände und verschiedene feste Einschlüsse. Auch der Nachweis von Metastasen und Aszites spricht für eine Krebserkrankung.
Die Dopplerometrie hilft, eine gefährliche Diagnose zu bestätigen. Die Untersuchung zeigt eine Vaskularisation um den Tumor herum. Auch im Inneren des Herdes ist ein entwickeltes Gefäßnetz sichtbar. Der Blutfluss wird auch in einzelnen Einschlüssen des Tumors bestimmt. Diese Pathologie ist auf dem Foto unten deutlich zu erkennen:

Polyzystischen Ovarien
Das polyzystische Ovarialsyndrom hat seine eigenen charakteristischen Ultraschallsymptome:
- Vergrößerung der Eierstöcke;
- Identifizierung einer großen Anzahl (mindestens 10 Stück) zystischer Formationen (Follikel) mit einer Größe von bis zu 1 cm. Follikel sind normalerweise nach dem Typ „Perlenkette“ angeordnet;
- Sklerose der äußeren Teile der Rindenschicht des Eierstocks. Es bildet sich eine charakteristische echoreiche „Hülle“.
Das Foto unten zeigt Anzeichen einer polyzystischen Erkrankung:

Mögliche Fehler in der Studie
Ultraschall ist eine bequeme und sichere, aber nicht die genaueste Diagnosemethode. Die Möglichkeit eines medizinischen Fehlers ist nicht ausgeschlossen, dafür gibt es Erklärungen:
- Auflösung des Geräts. 3D- und 4D-Ultraschall haben sich gut bewährt, allerdings kann nicht jede Klinik solche Geräte erwerben. Eine große Anzahl von Fehlern geschieht gerade aufgrund des Eingriffs am alten Gerät, der es nicht ermöglicht, das Gesamtbild der Krankheit genau zu erkennen;
- Ärztliche Qualifikation. Ein Arzt, der gerade erst mit der Arbeit beginnt, macht häufiger Fehler als ein erfahrener Arzt mit langer Berufserfahrung;
- Unzureichende Informationen über den Gesundheitszustand des Patienten. Fehler treten auf, wenn sich eine Frau nicht an das Datum der letzten Menstruation erinnert, Beschwerden falsch äußert oder die Ergebnisse von Ultraschalluntersuchungen nicht liefern kann (zum dynamischen Vergleich);
- Schlechte Zeit zum Erkunden. Die Ultraschallergebnisse unterscheiden sich an verschiedenen Tagen des Menstruationszyklus.

3D-Ultraschall ermöglicht eine detailliertere Untersuchung der Zystenstruktur in einer dreidimensionalen Rekonstruktion des Bildes.
Es ist wichtig zu wissen
Die Ultraschalluntersuchung kann beliebig oft durchgeführt werden. Ultraschall hat keinen Einfluss auf die Gesundheit einer Frau, ermöglicht jedoch, den Krankheitsverlauf dynamisch zu verfolgen und die richtige Behandlung zu verschreiben.
Häufig gestellte Fragen zu möglichen Diagnosefehlern:
Kann man im Ultraschall eine Zyste mit einer Schwangerschaft verwechseln?
Eine Eierstockzyste weist Besonderheiten auf, die eine Verwechslung mit einer Frühschwangerschaft nicht zulassen. Die Situation, dass zuerst eine Zyste gesehen wurde und dann stattdessen eine Schwangerschaft festgestellt wurde, ist äußerst selten. Häufiger passiert es so: Eine Frau kommt mit einer Beschwerde über eine Verzögerung der Menstruation zum Arzt. Mit Ultraschall wird eine funktionelle Zyste festgestellt, auf die alle Symptome zurückzuführen sind. Später stellt sich heraus, dass der Arzt hinter der Zyste keine Eizelle bemerkte. Dies ist nicht ungewöhnlich, da der Embryo in den frühen Stadien der Schwangerschaft sehr klein ist und von einer 4 bis 5 cm großen Zyste leicht bedeckt wird. Durch wiederholten Ultraschall können Sie alles in Ordnung bringen und die richtige Diagnose stellen.
Ist es möglich, im Ultraschall eine Eileiterschwangerschaft wegen einer Eierstockzyste festzustellen?
Ein charakteristisches Merkmal jeder Schwangerschaft ist das Vorhandensein einer fötalen Eizelle und eines Embryos. Der Embryo wird bereits in der 3. bis 4. Schwangerschaftswoche sichtbar gemacht, sein Herzschlag ist in der 6. Woche zu hören. Da Frauen in der Regel nach einer ausgebliebenen Periode zur Ultraschalluntersuchung kommen, sind Diagnosefehler recht selten.
Kann eine Eierstockzyste im Ultraschall nicht erkannt werden?
Dies ist möglich, wenn die Studie an einem alten Gerät durchgeführt wird und die Ausbildung noch zu gering ist. Die Diagnose kann durch eine zweite Untersuchung oder eine MRT geklärt werden.
Ist es möglich, Eierstockkrebs im Ultraschall zu übersehen?
Die Ultraschalluntersuchung unterscheidet nicht immer eindeutig zwischen einer einfachen Zyste und Krebs. Zur Klärung der Diagnose werden Doppler und MRT durchgeführt. Manchmal kann eine genaue Diagnose erst nach einer Operation und einer histologischen Untersuchung gestellt werden.
Ultraschall gilt als die beste Methode zur Früherkennung von Ovarialneoplasien. Das Verfahren ermöglicht nicht nur die Bestimmung der Zyste, sondern auch die Darstellung anderer pathologischer Prozesse. Die rechtzeitige Erkennung des Tumors ermöglicht es, ihn möglichst schonend zu entfernen und die Entstehung von Komplikationen zu vermeiden.
Nützliches Video über Beckenultraschall
Video zur Diagnose von Eierstockzysten
Die wichtigste Methode zur Erkennung von Tumoren in den Gebärmutteranhangsgebilden ist die Ultraschalluntersuchung. Es ist wichtig, die Empfehlungen des Arztes für die Studie strikt zu befolgen: Sie müssen wissen, wann und an welchem Tag des Zyklus Sie eine Diagnose stellen können.
Ultraschalldiagnostik – wann eine Untersuchung durchzuführen ist
Es ist notwendig zu verstehen, wozu die richtige Ultraschalldiagnostik bei Eierstockzysten dient: Nachdem Sie das Vorhandensein eines funktionellen Tumors bestätigt haben, können Sie die Operation ablehnen und Medikamente zur Korrektur hormoneller Störungen einnehmen.
Die Wahl der Ultraschalltechnik
Moderne Ultraschallgeräte umfassen zwei Hauptarten der diagnostischen Forschung in der Gynäkologie:
- Transabdominal (durch die vordere Bauchdecke mit obligatorischer Blasenfüllung);
- Transvaginal (mithilfe eines Vaginalsensors nach obligatorischer Blasenentleerung).
Bei einer Eierstockzyste müssen Sie wissen, wie man eine Ultraschalluntersuchung durchführt, um das beste Ergebnis zu erzielen. Am häufigsten wird die Studie transvaginal durchgeführt, da dieser Zugang folgende Vorteile hat:
- gute Visualisierung der Gebärmutteranhänge;
- Während des Eingriffs ist keine volle Blase erforderlich.
- optimale diagnostische Effizienz der Methode.
Bei Verdacht auf eine Ovarialzyste ist der transvaginale Ultraschall im ersten Untersuchungsstadium die beste Option – der Ultraschalldiagnostiker kann den zystischen Tumor ohne besondere Schwierigkeiten und Probleme auf dem Monitor des Ultraschallgeräts erkennen.
Tumor im Eierstock – was der Arzt im Ultraschall sehen wird
Ein Facharzt wird bei einer Ultraschalluntersuchung zwar keine histologische Diagnose stellen, aber Hinweise auf die Struktur des Tumors geben können. Ein erfahrener Arzt weiß, wie eine Zyste im Ultraschall aussieht. Im Aussehen unterscheiden sie sich durch:
- zystisch (das Vorhandensein einer Höhle mit Flüssigkeit);
- fester (dichter Stoff);
- gemischt (Kombination aus flüssiger Zyste und festen Strukturen).
In den meisten Fällen handelt es sich bei einer einfachen funktionellen Zyste um einen kleinen, einkammerigen, dünnwandigen Hohlraum mit einer Größe von nicht mehr als 50 mm. Mehrkammerige zystische Neoplasien mit dichten Echostrukturen können bei schleimigen, endometrioiden und grenzwertigen Zystomen auftreten. Der Ultraschalldiagnostiker muss alle Neubildungen genau in echte Zysten und Begleiterkrankungen einteilen. Zu Letzteren zählen:
- tubo-ovarieller Tumor;
- Paraovarialzyste;
- Eileiterschwangerschaft;
- Erweiterung des Eileiters aufgrund der Ansammlung von Flüssigkeit oder Eiter (Hydrosalpinx oder Sactosalpinx);
- subseröser myomatöser Knoten auf einem dünnen Stiel.
Ein erfahrener Spezialist, der am richtigen Tag des Menstruationszyklus eine transvaginale Ultraschalluntersuchung durchführt, identifiziert die Eierstockzyste, beurteilt die Größe und Struktur des Tumors und liefert dem behandelnden Arzt die notwendigen diagnostischen Informationen.
Andere verwandte Artikel
Zystische Neubildungen an den Eierstöcken, die bei Frauen zu Beginn der Menopause auftreten, sollten immer rechtzeitig durch Entfernung behandelt werden.

Um die Bildung und Entwicklung von zystischen Tumoren in den Gliedmaßen nicht zu übersehen, ist eine jährliche gynäkologische Vorsorgeuntersuchung erforderlich. Nur ein Arzt kann die Untersuchungsergebnisse zuverlässig beurteilen ....
Der Einsatz von Methoden, die einen chirurgischen Eingriff erfordern, zur Behandlung von Zysten ist nicht immer ratsam. In manchen Fällen ist eine vollständige medikamentöse Therapie möglich.
Eine Eierstockzyste ist eine tumorartige Neubildung im Bereich der Gebärmutteranhangsgebilde, die aus einem flüssigen Hohlraum besteht.

Die Bildung pathologischer Hohlräume in den Eierstöcken geht häufig mit Veränderungen der Gebärmutterschleimhaut einher. Dies ist auf die gleichen prädisponierenden Faktoren für Pathologien zurückzuführen ....
Das Epithel, das die Innenseite des Gebärmutterhalskanals auskleidet, weist in seiner Struktur kleine Drüsen auf, die eine bestimmte Flüssigkeit absondern. Wenn sich ihre Gänge überlappen, kommt es zur Bildung von Naboth-Zysten ...
behandeln
Ärzte
Unser Zentrum beschäftigt die erfahrensten und qualifiziertesten Mitarbeiter der Region
Aufmerksam
und erfahrenes Personal
Zhumanova Ekaterina Nikolaevna
Leiter des Zentrums für Gynäkologie, Reproduktions- und Ästhetische Medizin, Kandidat der medizinischen Wissenschaften, Doktor der höchsten Kategorie, außerordentlicher Professor der Abteilung für restaurative Medizin und biomedizinische Technologien, A.I. Evdokimova, Vorstandsmitglied der ASEG Association of Specialists in Aesthetic Gynecology.
- Absolvent der Moskauer Medizinischen Akademie, benannt nach I.M. Sechenov hat ein Diplom mit Auszeichnung und absolvierte die klinische Facharztausbildung an der nach ihm benannten Klinik für Geburtshilfe und Gynäkologie. V.F. Snegirev MMA sie. IHNEN. Sechenov.
- Bis 2009 arbeitete sie in der Klinik für Geburtshilfe und Gynäkologie als Assistentin der Abteilung für Geburtshilfe und Gynäkologie Nr. 1 der Moskauer Medizinischen Akademie. IHNEN. Sechenov.
- Von 2009 bis 2017 arbeitete sie im Medizin- und Rehabilitationszentrum des Gesundheitsministeriums der Russischen Föderation
- Seit 2017 arbeitet sie im Zentrum für Gynäkologie, Reproduktions- und Ästhetische Medizin der JSC Medsi Group of Companies
- Sie verteidigte ihre Dissertation zur Kandidatin der medizinischen Wissenschaften zum Thema: „Opportunistische bakterielle Infektionen und Schwangerschaft“.
Myschenkowa Swetlana Alexandrowna
Geburtshelfer-Gynäkologe, Kandidat der medizinischen Wissenschaften, Arzt der höchsten Kategorie
- Im Jahr 2001 schloss sie ihr Studium an der Moskauer Staatlichen Universität für Medizin und Zahnmedizin (MGMSU) ab.
- Im Jahr 2003 schloss sie einen Kurs in Geburtshilfe und Gynäkologie am Wissenschaftlichen Zentrum für Geburtshilfe, Gynäkologie und Perinatologie der Russischen Akademie der Medizinischen Wissenschaften ab
- Er verfügt über ein Zertifikat in endoskopischer Chirurgie, ein Zertifikat in Ultraschalldiagnostik der Pathologie der Schwangerschaft, des Fötus und des Neugeborenen, in Ultraschalldiagnostik in der Gynäkologie und ein Zertifikat in Lasermedizin. Alle im theoretischen Unterricht erworbenen Kenntnisse wendet er erfolgreich in seiner täglichen Praxis an.
- Sie hat mehr als 40 Arbeiten zur Behandlung von Uterusmyomen veröffentlicht, unter anderem in den Fachzeitschriften Medical Bulletin und Problems of Reproduktion. Er ist Mitautor von Leitlinien für Studierende und Ärzte.
Kolgaeva Dagmara Isaevna
Leiter der Beckenbodenchirurgie. Mitglied des Wissenschaftlichen Ausschusses der Gesellschaft für Ästhetische Gynäkologie.
- Absolvent der Ersten Moskauer Staatlichen Medizinischen Universität. IHNEN. Sechenov hat ein Diplom mit Auszeichnung
- Absolvierte die klinische Ausbildung in der Fachrichtung „Geburtshilfe und Gynäkologie“ auf der Grundlage der Abteilung für Geburtshilfe und Gynäkologie Nr. 1 der Ersten Moskauer Staatlichen Medizinischen Universität. IHNEN. Sechenov
- Sie hat Zertifikate: Geburtshelferin und Gynäkologin, Spezialistin für Lasermedizin, Spezialistin für Intimkonturierung
- Die Dissertationsarbeit widmet sich der chirurgischen Behandlung des durch Enterozele komplizierten Genitalprolaps.
- Der Bereich der praktischen Interessen von Kolgaeva Dagmara Isaevna umfasst:
konservative und chirurgische Methoden zur Behandlung von Vorfällen der Vaginal-, Gebärmutter- und Harninkontinenz, einschließlich der Verwendung moderner High-Tech-Lasergeräte
Maksimov Artem Igorevich
Geburtshelfer-Gynäkologe der höchsten Kategorie
- Absolvent der Ryazan State Medical University, benannt nach dem Akademiemitglied I.P. Pavlova mit einem Abschluss in Allgemeinmedizin
- Absolvierte die Facharztausbildung in der Fachrichtung „Geburtshilfe und Gynäkologie“ an der Klinik für Geburtshilfe und Gynäkologie. V.F. Snegirev MMA sie. IHNEN. Sechenov
- Er verfügt über ein umfassendes Spektrum an chirurgischen Eingriffen bei gynäkologischen Erkrankungen, einschließlich laparoskopischer, offener und vaginaler Zugänge
- Der Bereich der praktischen Interessen umfasst: laparoskopische minimalinvasive chirurgische Eingriffe, einschließlich Einzelpunktionszugänge; laparoskopische Chirurgie bei Uterusmyomen (Myomektomie, Hysterektomie), Adenomyose und weit verbreiteter infiltrativer Endometriose
Pritula Irina Alexandrowna
Geburtshelfer-Gynäkologe
- Absolvent der Ersten Moskauer Staatlichen Medizinischen Universität. IHNEN. Sechenov.
- Absolvierte die klinische Ausbildung in der Fachrichtung „Geburtshilfe und Gynäkologie“ auf der Grundlage der Abteilung für Geburtshilfe und Gynäkologie Nr. 1 der Ersten Moskauer Staatlichen Medizinischen Universität. IHNEN. Sechenov.
- Sie ist zertifizierte Geburtshelferin und Gynäkologin.
- Verfügt über die Fähigkeiten zur ambulanten chirurgischen Behandlung gynäkologischer Erkrankungen.
- Er nimmt regelmäßig an wissenschaftlichen und praktischen Konferenzen zur Geburtshilfe und Gynäkologie teil.
- Der Umfang der praktischen Fähigkeiten umfasst minimalinvasive Chirurgie (Hysteroskopie, Laserpolypektomie, Hysteroresektoskopie) - Diagnose und Behandlung intrauteriner Pathologie, Pathologie des Gebärmutterhalses
Muravlev Alexey Ivanovich
Geburtshelfer-Gynäkologe, Onkogynäkologe
- Im Jahr 2013 schloss er sein Studium an der Ersten Moskauer Staatlichen Medizinischen Universität ab. IHNEN. Sechenov.
- Von 2013 bis 2015 absolvierte er eine klinische Facharztausbildung im Fachgebiet „Geburtshilfe und Gynäkologie“ auf der Grundlage der Abteilung für Geburtshilfe und Gynäkologie Nr. 1 der Ersten Moskauer Staatlichen Medizinischen Universität. IHNEN. Sechenov.
- Im Jahr 2016 absolvierte er eine berufliche Umschulung auf der Grundlage von GBUZ MO MONIKI. M.F. Vladimirsky, Schwerpunkt Onkologie.
- Von 2015 bis 2017 arbeitete er im Medizin- und Rehabilitationszentrum des Gesundheitsministeriums der Russischen Föderation.
- Seit 2017 arbeitet sie im Zentrum für Gynäkologie, Reproduktions- und Ästhetische Medizin der JSC Medsi Group of Companies
Mischukova Elena Igorevna
Geburtshelfer-Gynäkologe
- Dr. Mishukova Elena Igorevna schloss ihr Studium der Allgemeinmedizin an der Chita State Medical Academy mit Auszeichnung ab. Absolvierte ein klinisches Praktikum und eine Facharztausbildung in Geburtshilfe und Gynäkologie an der Abteilung für Geburtshilfe und Gynäkologie Nr. 1 der Ersten Moskauer Staatlichen Medizinischen Universität. IHNEN. Sechenov.
- Mishukova Elena Igorevna verfügt über ein umfassendes Spektrum an chirurgischen Eingriffen bei gynäkologischen Erkrankungen, einschließlich laparoskopischer, offener und vaginaler Zugänge. Er ist Spezialist für die gynäkologische Notfallversorgung bei Krankheiten wie Eileiterschwangerschaft, Eierstockapoplexie, Nekrose myomatöser Knoten, akuter Salpingo-Oophoritis usw.
- Mishukova Elena Igorevna nimmt jährlich an russischen und internationalen Kongressen sowie wissenschaftlichen und praktischen Konferenzen zu Geburtshilfe und Gynäkologie teil.
Rumyantseva Yana Sergeevna
Geburtshelfer-Gynäkologe der ersten Qualifikationskategorie.
- Absolvent der Moskauer Medizinischen Akademie. IHNEN. Sechenov mit einem Abschluss in Allgemeinmedizin. Absolvierte die klinische Ausbildung in der Fachrichtung „Geburtshilfe und Gynäkologie“ auf der Grundlage der Abteilung für Geburtshilfe und Gynäkologie Nr. 1 der Ersten Moskauer Staatlichen Medizinischen Universität. IHNEN. Sechenov.
- Die Dissertationsarbeit widmet sich dem Thema der organerhaltenden Behandlung der Adenomyose durch FUS-Ablation. Er verfügt über ein Zertifikat als Geburtshelfer-Gynäkologe und ein Zertifikat für Ultraschalldiagnostik. Er verfügt über ein umfassendes Spektrum an chirurgischen Eingriffen in der Gynäkologie: laparoskopische, offene und vaginale Zugänge. Er ist Spezialist für die gynäkologische Notfallversorgung bei Krankheiten wie Eileiterschwangerschaft, Eierstockapoplexie, Nekrose myomatöser Knoten, akuter Salpingo-Oophoritis usw.
- Autor mehrerer Publikationen, Mitautor eines methodischen Leitfadens für Ärzte zur organerhaltenden Behandlung der Adenomyose mittels FUS-Ablation. Teilnehmer wissenschaftlicher und praktischer Konferenzen zur Geburtshilfe und Gynäkologie.
Guschtschina Marina Jurjewna
Gynäkologe-Endokrinologe, Leiter der ambulanten Versorgung. Geburtshelfer-Gynäkologe, Reproduktionsspezialist. Ultraschallarzt.
- Gushchina Marina Yuryevna absolvierte die Staatliche Medizinische Universität Saratow. V. I. Razumovsky, hat ein Diplom mit Auszeichnung. Für hervorragende akademische und wissenschaftliche Leistungen erhielt sie ein Diplom der Regionalduma Saratow und wurde als beste Absolventin der SSMU ausgezeichnet. V. I. Razumovsky.
- Sie absolvierte ein klinisches Praktikum in der Fachrichtung „Geburtshilfe und Gynäkologie“ an der Abteilung für Geburtshilfe und Gynäkologie Nr. 1 der Ersten Moskauer Staatlichen Medizinischen Universität. IHNEN. Sechenov.
- Er verfügt über ein Zertifikat eines Geburtshelfer-Gynäkologen; Arzt für Ultraschalldiagnostik, Facharzt für Lasermedizin, Kolposkopie, endokrinologische Gynäkologie. Sie absolvierte wiederholt Fortbildungen in „Reproduktionsmedizin und Chirurgie“, „Ultraschalldiagnostik in der Geburtshilfe und Gynäkologie“.
- Die Dissertationsarbeit widmet sich neuen Ansätzen zur Differentialdiagnose und Taktiken zur Behandlung von Patienten mit chronischer Zervizitis und frühen Stadien HPV-assoziierter Erkrankungen.
- Er verfügt über ein umfassendes Spektrum an kleineren chirurgischen Eingriffen in der Gynäkologie, die sowohl ambulant (Radiokoagulation und Laserkoagulation von Erosionen, Hysterosalpingographie) als auch im Krankenhaus (Hysteroskopie, Zervixbiopsie, Konisation des Gebärmutterhalses usw.) durchgeführt werden.
- Gushchina Marina Yurievna hat mehr als 20 wissenschaftliche Publikationen veröffentlicht und nimmt regelmäßig an wissenschaftlichen und praktischen Konferenzen, Kongressen und Kongressen für Geburtshilfe und Gynäkologie teil.
Malysheva Yana Romanovna
Geburtshelfer-Gynäkologe, Kinder- und Jugendgynäkologe
- Absolvent der Russischen Nationalen Medizinischen Forschungsuniversität. N.I. Pirogov hat ein Diplom mit Auszeichnung. Absolvierte die klinische Facharztausbildung in der Fachrichtung „Geburtshilfe und Gynäkologie“ auf der Grundlage der Abteilung für Geburtshilfe und Gynäkologie Nr. 1 der Medizinischen Fakultät der Ersten Moskauer Staatlichen Medizinischen Universität. IHNEN. Sechenov.
- Er verfügt über ein Zertifikat als Geburtshelfer-Gynäkologe, Ultraschalldiagnostiker, Facharzt für Lasermedizin, Kinder- und Jugendgynäkologie.
- Er verfügt über ein umfassendes Spektrum an kleineren chirurgischen Eingriffen in der Gynäkologie, die sowohl ambulant (Radiokoagulation und Laserkoagulation von Erosionen, Zervixbiopsie) als auch im Krankenhaus (Hysteroskopie, Zervixbiopsie, Konisation des Gebärmutterhalses usw.) durchgeführt werden. Bauchorgane
- Absolvierte die Facharztausbildung in der Fachrichtung „Geburtshilfe und Gynäkologie“ auf Grundlage der Abteilung der Lafür berufliche Zusatzausbildung „Institut für Höhere Studien des Bundesamtes für Medizin und Biologie“.
- Er verfügt über Zertifikate: Geburtshelfer-Gynäkologe, Spezialist auf dem Gebiet der Kolposkopie, nichtoperative und operative Gynäkologie von Kindern und Jugendlichen.
Baranowskaja Julia Petrowna
Doktor der Ultraschalldiagnostik, Geburtshelfer-Gynäkologe, Kandidat der medizinischen Wissenschaften
- Absolvent der Staatlichen Medizinischen Akademie Ivanovo mit einem Abschluss in Allgemeinmedizin.
- Sie absolvierte ein Praktikum am Tambov Regional Clinical Hospital mit einem Abschluss in Geburtshilfe und Gynäkologie
- Er verfügt über ein Zertifikat eines Geburtshelfer-Gynäkologen; Arzt für Ultraschalldiagnostik; Spezialist auf dem Gebiet der Kolposkopie und Behandlung der Gebärmutterhalspathologie, endokrinologische Gynäkologie.
- Wiederholte Teilnahme an Fortbildungen im Fachgebiet „Geburtshilfe und Gynäkologie“, „Ultraschalldiagnostik in der Geburtshilfe und Gynäkologie“, „Grundlagen der Endoskopie in der Gynäkologie“
- Er beherrscht das gesamte Spektrum chirurgischer Eingriffe an den Beckenorganen, die durch Laparotomie, laparoskopische und vaginale Zugänge durchgeführt werden.



